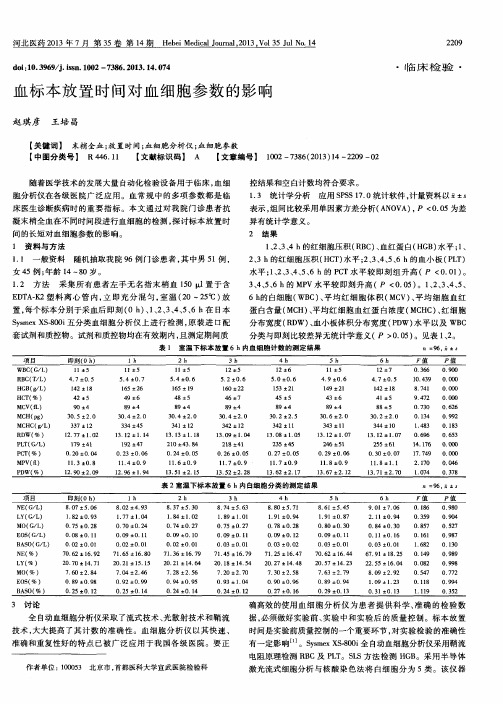
血标本放置时间对血小板计数的影响
- 格式:doc
- 大小:71.50 KB
- 文档页数:2

血细胞分析仪检测血小板影响因素与各参考值的临床意义摘要】血细胞分析仪是医学检验最常用的仪器,血细胞分析仪结果的质量直接影响临床的诊断和治疗。
血小板的检测是临床止血与凝血疾病判断的重要参考指标,本文就血液分析仪检测血小板影响因素及各值的临床意义进行分析,为临床诊疗提供一个可靠的依据。
【关键词】血液分析仪血小板影响因素1 概述随着血细胞分析仪的不断发展,血小板分析项目已趋多样化,如平均血小板体积(MPV),血小板压积(PLT),血小板分布宽度(PDW)已广泛应用。
血小板分析是临床工作中常用的指标之一,对血栓与止血疾病的诊断与治疗有重要参考价值,也是MPV,PLT,PDW等指标的可靠基础。
由于血细胞分析仪的发展,血小板计数对仪器的依赖性也越来越强,因血小板离体后易聚集,粘附,破裂。
血液分析法测定血小板受干扰因数很多,就血液分析仪检测血小板影响因数进行讨论分析。
2 影响因数2.1操作技术误差及放置时间及室内温度的影响:血小板易于粘附,聚集和破坏,因此由于采血不顺利或抗凝剂使用不规范,都可影响血小板的结果。
有资料表明[3],标本放置时间对血小板计数也有很大的影响,在10分钟,30分钟时测定无显著性,但超过60分钟时开始出现差异性。
放置时间越长,细胞破坏越多。
分析仪误将破碎的细胞碎片计数为血小板,从而使结果增高。
检测血小板的最适宜温度为11-25度,温度越高,分子运动速度越快。
温度在对用稀释方法做全血细胞测定中更为显著。
2.2抗凝剂的影响:根据KSH推荐,在血常规检测中EDTA-K2作为抗凝剂。
[1]但EDTA-K2可引起血小板聚集,堆积和发生卫星现象,致使血细胞分析仪不能自认血小板,而使检测结果偏低。
由于血小板可逆聚集不被溶血素溶解,其体积一般和淋巴细胞大小相似,被计入白细胞小细胞群而干扰白细胞计数结果,从而使白细胞结果假性升高。
2.3仪器的影响:血细胞分析仪是靠电阻法以细胞为基础的“分群来计数的。
血小板的数量变化与体积有相关性,当标本放置时间过长或被测标本存在小红细胞或红细胞碎片。

影响血液标本检验结果的因素作者:李雪梅来源:《幸福家庭》2020年第10期血液标本在各类疾病筛查、鉴别诊断、预后评价等方面都发挥着重要作用。
如果采集的血液标本没有及时送检,放置时间过长,会导致血液中的某些成分发生变化,造成实际检验结果出现问题,即假阳性。
本文谈谈影响血液标本检验结果的相关因素。
(一)对血糖的影响血糖是一项常见的血液检验指标,研究表明,当血液标本放置一段时间后,血液标本中的血糖水平会有所下降。
随着血样放置时间的增加,血样可能出现细菌污染,细菌在自身代谢中会消耗葡萄糖,造成血样中葡萄糖水平下降;糖酵解期間也会消耗糖分,同样会引起血样中血糖测定结果偏低。
这可能导致糖尿病患者被误诊为健康人员。
因此,针对血样检验中涉及血糖指标的,操作人员要在采集血样后及时检测,必要时可快速实施血清分离。
(二)对心肌酶谱的影响心肌酶谱是心肌损伤的标志物,在心肌梗死等疾病诊断中具有广泛的应用价值。
当前对心肌酶谱的研究表明,血液标本检测中,肌酸激酶随着放置时间的增加,其活性会下降;谷草转氨酶活性受标本放置时间的影响较小;羟丁酸脱氢酶活性随着标本放置时间的延长加强;乳酸脱氢酶随着标本放置时间的增加,其红细胞可出现通透性改变,引起血清中酶活性的上升。
针对需要测定心肌酶谱的血样标本,操作人员如果不能在短时间内完成检测,需要及时分离血清并做好保存工作。
(三)对血清电解质浓度的影响血液检验通常需要进行电解质分析。
根据对不同时间血液标本中电解质的测定分析,血清钾放置1h后的测定结果与血样采集后即刻测定相比,出现了明显升高;血清氯放置一段时间后,其含量测定结果较即刻测定结果出现下降。
因此,操作人员需要尽可能在规范时间内完成对不同血清电解质内容的检测。
(四)对血氨测定结果的影响血液标本采集后,随着放置时间的延长,血样中血氨水平会升高,造成检验结果出现偏差。
因此在血氨测定中,操作人员需要及时检测,做好密封工作。
(五)对血常规检验结果的影响白细胞、红细胞、血红蛋白和血小板是常见的血常规检查参数。

血液标本放置时间对临床生化检验结果的影响摘要:目的:分析在临床生化检验中,探讨血液标本放置时间对其影响情况。
方法:将我院检验科的血液标本30例作为研究对象,对这些所有标本进行临床试验研究,主要观察放置时间的影响情况。
一组放置时间为2小时以内,根据标本的要求来送检;另一组放置3小时送检,最后观察不同送检时间,血液标本的结果情况。
结果:血液标本的临床检验结果准确性与血液标本放置时间存在直接关系,血液标本放置时间越长,结果准确性越低,所以对于血液标本检验来说。
血液标本应该按时送检,不可放置时间超过2小时。
结论:对于临床生化检验来说,血液标本的送检时间直接影响其检验结果。
关键词:血液标本;生化检验;影响本文主要研究血液标本放置时间对于生化检验结果的影响。
1研究对象与方法1.1.检验对象主要对检验标本进行对比分析,观察标本放置时间对结果影响。
选择30例血液标本进行对比两组结果不同,一组采用常规要求送检时间,另一组采用非常规时间送检,最后观察结果准确性。
1.1.血液标本送检方法(1)常规血液标本送检情况:血液从采血到分离血清或血浆的时间最好是一小时之内,有时需要加特殊的防腐剂,比如检查乳酸的时候要加氟化钠,检验氨的时候加EDTA。
在运送中要避免溶血,红细胞内释放的钾,在室温下是最少的,在4度和30度时释放是明显增加的。
病理情况下检验结果会相互影响,如白细胞升高的患者葡萄糖浓度会降低,伽马氨基转移酶活性升高的血压会增高,做凝血检验的标准,如果是查凝血酶原时间活化部分疑血酶时间蛋白c和凝血因子Ⅴ的时候,非肝素治疗的病人标本可以在室温放4到8小时,肝素治疗的病人在冷藏或室温的情况下,都不能超过4到8小时。
所以对于常规血液标本送检,我们在对标本采集以后,2小时内进行送检完成。
(2)实验组血液标本送检情况:将血液标本送检时间定为3小时,结果可以看出,标本会因细胞代谢、溶血、蒸发等原因造成许多项目的结果偏差,如:钾、乳酸脱氢酶、谷丙转氨酶、谷草转氨酶、血红蛋白、酸性磷酸酶等升高,钠、血糖等降低。

血液标本静置时间对血常规结果影响分析摘要】目的:探讨血液标本静置时间对血常规结果影响。
方法:选取2014年1月至2014年6月在我院进行健康体检的健康者共200例,于清晨对所有受检者抽取静脉血,分别于即刻、10min、1h、3h、7h、14h、21h检测红细胞(RBC)、白细胞计数(WBC)、血小板计数(PLT)、血红蛋白(Hb)、红细胞平均体积(MCV)、红细胞血红蛋白浓度(MCHC)。
结果:随着血液标本存放时间的延长,RBC、WBC和MCV、PLT、Hb五项均出现不同程度的变化,其中即刻检测与静置10min后检测,WBC和PLT的检测结果均出现明显差异(P<0.05),静置10min与7h的比较,WBC和MCV发生明显变化(P<0.05)。
结论:血液标本的静置时间尽量不能超过7h,也不宜立即检测。
【关键词】血液标本血常规静置时间影响【中图分类号】R446.1 【文献标识码】A 【文章编号】1672-5085(2014)26-0146-01血常规检验是医学客观诊断的的重要方式,目前无论是在基层医院还是三甲医院,血常规检验均被列为三大常规检验之一,同时其检验方法也迅速发展。
随着全自动分析仪的使用,改变了传统的生化检验模式,当同时存在的问题也不少,诸如存在大量生化标本集中留置,无法进行及时检验的问题,而标本放置时间对血常规测定结果的具体影响尚无统一结论,本文就血液标本静置的不同时间对血常规的影响进行分析,以为临床检验提供依据。
1 资料与方法1.1一般资料选取2014年1月至2014年6月在我院进行健康体检的健康者共200例,其中男性100例,女性100例,年龄18~60岁,平均年龄(38.7±6.5)岁。
1.2检验方法1.2.1仪器和试剂选用迈瑞公司生产的5380型全自动血细胞分析仪及其配套试剂,配套的质控血清及校准品,福州宏润公司生产的EDTA.K2抗凝真空采血管。
1.2.2收集方法于清晨对200名受检者抽取静脉血5ml,并准确记录标本采集时间,对血液标本进行即刻检测,然后在采血后的10min、1h、3h、7h、14h、21h再次上机测定血常规,在每批次研究样本测定的同时测定一份质控品,质控结果在控时该批次结果有效,且所有试验样本均排除溶血、黄疸、脂血等。

影响血小板计数因素分析PLT计数是临床诊断和治疗各种原因PLT减少症的重要指标,现各大医院多采用血细胞分析仪对其计数,血细胞分析仪具有快速、方便、重复性好等优点,但在某些条件影响下,计数PLT会出现较大偏差,本文在翻阅有关文献的基础上,现将有关影响PLT计数综述如下:1 导致PLT计数升高的因素1.1 标本放置时间PLT是体积较小的血细胞,易于黏附聚集和破坏,王新花等[1]认为标本放置时间越长,破坏越多;同时,红细胞也不例外,血细胞分析仪计数PLT时,误将红细胞碎片以为是PLT而计入,造成测定结果假性增高,即时测定和1 h测定有非常显著性差异;建议取标本后一定要在30 min内测定。
1.2 样品溶血不完全文献[2]报道溶血不完全不但影响白细胞计数和分类的准确性,而且影响下一例样品的PLT计数,由于红细胞碎片冲洗不彻底,造成PLT假性升高;残留于测定杯壁的溶血素可将红细胞破坏成2.0fl左右的碎屑,导致PLT计数结果偏高。
1.3 试剂质量根据有关会议精神,强调使用与仪器相匹配的原装或高质量的试剂,尤其是PLT的结果,直接反映试剂的质量,进口试剂价格过于昂贵,目前,国产试剂存在一定的质量问题,如过滤不彻底、细菌污染等因素而使基础值偏高,与仪器不匹配;试剂厂家应继续努力,争取生产出高质量的国产化试剂。
1.4 地线和电源血细胞分析仪要求良好的接地效果,如地线未接或接地不良,均可形成静电脉冲信号而影响PLT计数;其主要表现在PLT直方图的起点偏左,并形成许多小峰,这种情况一定要先排除地线和电源的因素,再寻找其他原因。
1.5 药物影响有些药物可以影响PLT的计数,患者输用脂肪乳后影响PLT 计数,认为脂肪乳剂中的脂肪乳颗粒直径和患者PLT相近,导致输入脂肪乳的患者PLT会假性增高,并建议患者输用脂肪乳后如需检测PLT最好在5~6 h以后,如出现PLT过高时应随时和临床联系,最后经血片观察方可报出结果。
2 导致PLT减少的因素2.1 采血是否规范和顺利采血是否顺利是造成PLT偏低的一个重要因素,静脉经多次穿刺而引起的水肿及皮下出血时,因组织损伤后,组织凝血因子易于混入血液标本,从而产生肉眼看不见的小凝块,是造成血细胞分析仪测定结果偏低的常见原因,建议这种标本必须重新采血测定;吸取标本量不足也是造成PLT 减少的一个原因,同时会造成白细胞和红细胞的计数减少;另外,标本未经混匀即上机测定是造成PLT结果偏低的又一个容易忽视的因素,所以操作时一定要规范,充分混匀后再上机测定。

血液标本放置时间对血小板实际检测值检影响研究和质控体会目的探讨血液标本采集后放置不同时间对血小板实际检测值的影响和临床质控体会。
方法采集70名健康体检者的血液样后,分别于采集后即时、1 h、2 h、4 h、8 h、12 h和24 h进行血小板检测,分析不同时间段的检测值的差异性,总结质量控制体会。
结果血样采集后的血小板计数(PLT)、平均血小板体积(MPV)和血小板体积分布宽度(PDW)的实际检测值随着时间推移而逐渐升高,0~4 h组间的幅度变化无显著差异(P>0.05);8~24 h组间的幅度变化差异显著(P<0.05)。
结论血样采集后随着时间的推移,血小板的实际检测值随之升高,尤其以采集4 h后为显;临床工作中应尽量在标本采集后4 h内进行检测,并做好室间质控工作,以获得更为准确的检测结果。
标签:血小板检测;标本放置时间;检测结果;质控血小板计数(PLT)是指单位体积血液中所含的血小板数目,有助于临床上止血和血栓性疾病的诊断和鉴别诊断,是临床检验中常见和重要的检验项目之一[1]。
在实际工作中,血小板的检验过程和结果受到各种因素的感染,包括血样采集的途径和方法、标本运输和保存的方法和时间、患者的生理因素和病情特点、仪器试剂的质量、操作流程和方法等,对试剂检测值带来较大的影响,存在着一定的误差,其中血样采集后的存放时间,是影响实际检测值较大的因素。
临床检验医师应严格控制和减少在血常规检验中的各种不利因素,力争获取最精确的检测结果,以免给临床诊疗作出错误或偏差的依据[2]。
近年来,我们将血液标本采集后在常温下放置不同的时间后检测血小板系指标,观察和比较在各个时间段的检测值,并进行室间质量控制,现分析和总结如下。
1 资料与方法1.1 一般资料选择2016年1月~2017年5月我院门诊健康体检的人员70名作為研究对象;经体检者知情同意选择,自愿参加该研究。
其中男40名,女30名;年龄25~55岁,平均37.8±4.5岁。

浅谈血细胞分析仪计数血小板的影响因素及其质量控制血细胞分析仪的广泛使用使临床检验工作提高到了一个新的水平,不仅能检测更多的实验参数而且大大提高了检测结果的准确性。
但在计数过程中的影响因素也不容忽视,尤其是计数血小板时影响因素比较多,现将使用血细胞分析仪出现血小板假性减少和假性升高的原因及质量控制总结如下:1 血小板计数假性升高因素1.1 地线和电源:血细胞分析仪要求良好的接地效果,如果地线未接或接地不良,均可形成静电脉冲信号而影响血小板计数,其主要表现在血小板直方图的起点偏左,并形成小峰,这种情况一定要排除地线和电源的因素,再寻找其他原因。
1.2 试剂质量原因:血细胞分析仪在做血常规分析时,由于稀释液或溶血素过滤不严或被污染导致本底偏高时会引起血小板计数假性增多,故在每天开机做本底检测时发现本底偏高,应进行清洗使本底降至规定范围。
1.3 标本溶血:溶血对红细胞和血小板影响最大,因为红细胞破坏,其计数值减少,而破坏的红细胞形成大小不等的碎片,分析仪将其识别为血小板,使血小板升高,故血细胞分析前应避免溶血。
1.4 小细胞对血小板计数影响:赵勇等[1]报道用血细胞分析仪进行血小板计数时,其结果易受红细胞体积的影响,小细胞数量越多,红细胞体积越大,影响越大,即血小板直方图降波向右延伸范围越大,这与血小板间接计数中红细胞和血小板的形态学及其量的改变一致。
避免方法是注意观察红细胞直方图的起点及血小板降波是否达到基底,否则,应及时做血涂片观察或用显微镜进行直接计数。
1.5 药物影响:有些药物可以影响血小板的计数。
钱敏等[2]报道患者输用脂肪乳后影响血小板计数,认为脂肪乳剂中的脂肪乳颗粒直径和患者血小板相近,导致输入脂肪乳的患者血小板会假性增高,并建议患者输用脂肪乳后如需检测血小板最好在5~6h以后,如出现血小板过高时应随时和临床联系,最后经血片观察方可报出结果。
1.6 弥散性血管内凝血(DIC):DIC患者的血小板计数仪器法与手工法结果有很大差异,仪器法计数明显高于手工法,这是由于病人血管内溶血产生的红细胞碎片对仪器法计数血小板所造成的正向干扰引起的。


血液标本放置时间对检验结果的影响发布时间:2021-07-07T15:26:57.673Z 来源:《医师在线》2021年1月2期作者:徐芬[导读]徐芬(四川省眉山市仁寿县第二人民医院检验科;四川眉山620575)??临床检验中,常常需要采集血液标本,这些标本在分析检测前的质量控制极为重要,检验人员往往忽视了标本放置时间对检测结果准确性的影响。
实际工作中多数标本在采集后不能很快送检,加之标本运送过程以及分开不同批次上机检验,导致部分标本会耽误很多时间。
?另外很多医院的标本送检单上也未注明标本的采集时间,对于标本具体放置时间无法得知。
而作为检验人员,对于标本放置时间过长对不同项目结果产生的影响要有一定的了解。
一、在生化检验结果方面的影响1. 对血糖的影响,室温下?血液标本 GLU 每小时约降解 5%,主要原因是葡萄糖的酵解作用和细胞对糖的消耗吸收。
血液离体后,糖酵解为红细胞供给能量,细菌分解葡萄糖,白细胞降解酶作用,?这些因素都会导致血糖浓度随放置时间的延长而逐渐下降。
2. 对电解质的影响,随着血液离体时间的延长,由于 ATP 产生障碍、细胞膜通透性增加,导致离子发生细胞内外的转移,4 小时后K+、Na+ 水平升高,放置 8 小时后发生较大程度的波动。
3. 对肝功能指标的影响,血样样本放置 4 小时后,AST 和 ALP 增高,TBIL 和 ALT 下降。
主要由于红细胞中的 AST 等因子可转移至细胞外引起酶活性升高,加速红细胞裂解,而 TBIL 可随着胆红质被氧化,因此?导致细胞因子水平异常。
4. 对肾功能指标的影响,血 Scr 不受标本放置时间的影响,而血 BUN 和 β2 - 微球蛋白明显下降,可能由于脂蛋白的胆固醇在放置过程中脂蛋白颗粒结构发生了改变甚至裂解,因此?BUN 和 β2 - 微球蛋白水平随着血液离体时间增长而下降。
5.对血清电介质浓度测定的影响,试验结果表明血清钾放置1h 后与即刻比较明显升高,血清氯放置5h 后即刻比较明显下降,所以标本采集后应在允许留置时间内送检。

静脉血样品放置时间对血细胞分析结果的影响摘要目的:研究静脉血放置时间的长短对血细胞分析结果的影响。
方法:选择2015年8月健康体检者30人的静脉血标本,用乙二胺四乙酸二钾抗凝,在30 min内上机测定红细胞、白细胞和血小板计数,并于送检后1、2、3、5 h进行血常规检测,以30 min内测定结果为对照,比较不同时间点所测结果。
结果:在5 h内,红细胞和白细胞计数无显著变化,不同时间点所测结果与对照相比差异均无统计学意义(P>0.05);而血小板计数明显降低(P<0.01)。
结论:红细胞和白细胞计数可在5 h内分析,而血小板计数应在30 min内分析。
ABSTRACT Objective:To study the effect of the length of storage time of venous blood on the results of blood cell analysis. Methods:In August 2015,the venous blood samples of 30 cases of health physical examination were collected,and EDTA-2K was used to anti-coagulate venous blood samples. Within 30 minutes red blood cell count,white blood cell count and platelet count were determined with the computer,and after 1 h,2 h,3 h,5 h of submission,the routine blood test was used to determine the these blood cell parameters. The measured results at different time points were compared with 30 min determination results. Results:There were no significant changes in the red blood cell count and white blood cell count within 5 h,and there was no significant difference between the measured results at different time points compared with the control(P>0.05). But platelet count decreased significantly(P<0.01). Conclusion:red blood cell count and white blood cell count can be analyzed within 5 hours,and the platelet count should be detected in 30 minutes.KEY WORDS venous blood;storage time;blood routine analysis血常规检查是临床最基础、最常用的血液检查之一[1],作为临床诊断的基本依据,其检查结果的准确性和精确性是体现检验质量的重要指标[2]。

血标本放置时间对血液化验结果的影响摘要:目的:研究探讨学标本放置时间对血液化验结果的影响,用于指导临床血液化验工作,了解血液的保存方法,提高化验结果的准确性,以便更准确的为临床治疗提供有力的依据。
方法:采集当天门诊病人90例血标本,分别在0、3、6小时后对全部血标本进行白细胞总数(wbc)、红细胞数(rbc)、血小板计数(plt)、中性粒细胞分类(gran)、淋巴细胞分类(lym)和单个核嗜酸嗜碱细胞分类(mono)以及glu、k+、phos、alt、alb、tp、tbil这7项常规检测项目。
结果:对比放置0、3、6小时后的血液在化验结果,发现wbc、rbc、gran的数值依次递减,而plt、lym、mono有所上升。
7的项目的检测中,测定结果有差异的是glu、phos、tp、tbil,其他项目无显著差异。
结论:血标本放置的时间对血液化验结果有一定的影响,因此在临床中一方面化验人员在要严格按照血液化验的相关规定进行血液化验,另一方面协调住院护士避免将抽血过早完成,造成血液放置时间过长,影响化验结果。
关键词:血标本;放置时间;化验结果【中图分类号】r472.9【文献标识码】a【文章编号】1672-3783(2012)04-0123-02随着当今检测水平的提高,血液化验在临床治疗中所发挥的作用也日益重要。
血液化验检测在临床诊断以及治疗上的应用范围越来越广泛,化验结果直接反应了临床疾病的治疗方法和治疗效果。
因此,检测结果作为反映患者病理变化及治疗效果的数值,它的准确性越来越多的受到人们的关注。
化验人员应尽可能将误差降到最小数值。
但在临床实际工作中,我们发现同一患者在间隔3天所做的2次血液化验结果数值相差较大,并不符合疾病的病理变化。
血液检测使用的全自动生化分析仪所产生的误差较小,所以,应在血液化验分析前的血液标本质量上找寻原因。
实际工作中我们发现,临床护士在进行抽血时,往往因为工作繁重,而将抽血在凌晨5时左右进行,而化验在9时进行的,另一方面,化验室的标本量大,都在一定程度上造成血液标本常常不能及时上机检测。

血液标本静置时间对血常规结果影响分析摘要:目的:探讨血液标本静置时间对白细胞计数(wbc)、中性粒细胞比值(neu%)、淋巴细胞比值(lym%)、红细胞计数(rbc)、血红蛋白(hb)、血小板计数(plt)的影响。
方法:随机选择40例患者,每位患者抽取静脉血2ml,edta.k2抗凝,室温保存,在抽取样本后第4h、第6h、第8h、第10h、第12h上机进行血常规测定,分析上述项目随着时间的变化规律。
结果:5个时间点的wbc、neu%、plt不全相等(p0.05)。
结论:血液标本静置时间对血常规部分结果有显著影响,血常规标本有严格的时间要求。
关键词:血液标本静置时间血常规doi:10.3969/j.issn.1671-8801.2013.08.524【中图分类号】r-1 【文献标识码】b 【文章编号】1671-8801(2013)08-0451-01血液标本静置时间是影响临床检验结果比较隐蔽的因素之一,随着标本离体时间的延长,诸多指标均会呈现不同程度的变化[1],从而使临床检验结果不能准确地反映患者的真实状态,进一步影响临床的诊疗工作。
本研究旨在探讨血液标本静置时间对wbc、neu%、lym%、rbc、hb、plt的影响,现报道如下。
1 资料与方法1.1 研究对象与试验样本。
2013年7月在我院体检科进行健康体检的研究对象40例,包括男性20例,女性20例;年龄22~58岁。
此外,本研究对试验样本有一定的要求,要求试验样本无溶血、无黄疸、无脂血。
1.2 研究方法。
①标本采集:嘱研究对象取坐位,前臂水平伸直并置于枕垫上,选择明显可见、容易固定的手背静脉或肘前静脉进行采血。
采用碘酊在所选静脉穿刺处从内到外消毒皮肤,注意棉签旋转按顺时针方向进行,待碘酊挥发后再用75%医用酒精以前述方式进行脱碘。
在穿刺点上方约6cm处将压脉带系紧,同时嘱咐研究对象将拳头握紧,有利于静脉充盈显露出来。
拔除采血穿刺针护套,采血者用左手对研究对象前臂进行固定,同时用右手的食指、大拇指持穿刺针沿着静脉走向快速刺入皮肤(此时皮肤与针头之间的夹角为30°),然后将皮肤与针头之间的夹角调整成5°向前刺破静脉壁,针头进入静脉腔,见回血后将刺塞针端直接刺穿真空采血管的胶塞,血液即可自动流入真空采血管中,采血量达到2ml即可,采血完毕后迅速轻轻颠倒混匀数下。

显示,在全球每年新发的宫颈癌患者中,多数患者来自发展中国家。
我国宫颈癌患者约占全球宫颈癌患者的1/3,每年因罹患宫颈癌死亡的人数约为5万人[5]。
宫颈癌具有较高的发病率,且发病人群的年龄呈逐年下降的趋势。
尽早对宫颈病变进行诊断和治疗,可改善患者的预后。
临床上常采用巴氏涂片细胞学检查、TCT、液相基因芯片检查、阴道镜检查、醋酸白试验与碘试验等方法诊断宫颈病变。
根据宫颈病变患者不同的临床表现,为其选择最为合适的诊断方法,可保证诊断的准确性[6]。
近年来,TCT常被用于宫颈病变的诊断中。
TCT是一种利用液基薄层细胞检测系统实施细胞学分类诊断的检查方法。
与用传统的涂片细胞学检查诊断宫颈病变相比,用TCT诊断宫颈病变更具优势。
TCT的样本是用细胞保存液保存的,这提高了涂片的质量,并可避免发生细胞干燥,提高了诊断的准确率,有助于发现病毒和微生物感染[7]。
用TCT诊断宫颈病变的灵敏度不高,易发生漏诊和误诊等情况。
TCT的检查样本主要为宫颈脱落的细胞,对此类细胞仅能进行定性检查,无法对其进行定量分析,故无法预测疾病的发展趋势[8]。
用TCT诊断宫颈病变存在一定的局限性。
用阴道镜下宫颈活检联合TCT 诊断宫颈病变可提高诊断的准确性。
电子阴道镜检查常被用于各种宫颈疾病的诊断中。
电子阴道镜最高的图像放大倍数可达60倍,可直观呈现出宫颈处微小病灶的细节,容易发现与恶性肿瘤相关的异型上皮和血管。
采用电子阴道镜检查诊断宫颈病变具有较高的准确性[9]。
电子阴道镜具有较强的图像采集功能,可对图像进行实时观测,随时冻结和采集图像,并可对图像进行动态处理和静态处理。
电子阴道镜可协助临床医生在可疑病灶处实施定位活检,随时测量病灶的长度和面积等[10]。
对患者进行电子阴道镜检查时不会损伤其宫颈,安全性较高[11]。
采用电子阴道镜检查诊断宫颈病变可及时了解细胞病变的情况,避免因大范围取材而损伤生殖系统的情况,有助于对患者的病情和预后进行评估[12]。

采血标本凝集、标本放置时间、冷凝集、大血小板、血小板生成不足、血小板破坏增多等假性血小板减少、非假性血小板减少血小板减少原因及解决对策假性血小板减少1、采血导致标本凝集采血不顺、混匀不完全、标本太多等,都可能导致的标本凝集,使得血小板计数错误甚至仪器报警。
解决对策:重新采血一般能解决。
2、标本放置时间采集标本后,如果立即测定(< 5 min),由于可逆聚集的血小板还没有解聚,使血小板计数结果偏低。
解决对策:将标本放置 10—15 min 后检测一般能解决。
3、EDTA 依赖性血小板减少(EDTA-PTCP)EDTA 依赖凝集性假性血小板减少(EDP)发生率一般为 0.075%~0.20%,在 EDTA 依赖凝集时,出现诱发的血小板聚集或血小板卫星现象,全自动血细胞计数仪不能确认血小板而使血小板计数偏低。
解决对策:更换抗凝剂:用枸橼酸钠抗凝或肝素抗凝重新采血检测;毛细血管采集末梢血,用预稀释模式检测;显微镜计数:采集未抗凝的末梢血20 µL,加入到380 µL 草酸铵稀释液中,混匀充入计数池,计数中央大方格内四角及正中五个小方格血小板数量;4、冷凝集冷凝集:是指由自身抗体引起的,红细胞在冷环境中的凝集成团的现象,采血管壁可见细沙样凝集颗粒。
冷凝集反应一般出现在31 ℃以下,在 0-4 ℃时最强,红细胞凝集最明显;随温度的升高,抗原抗体复合物逐渐解离,凝块消失。
解决对策:将标本立即放在 37 ℃水浴中,约半小时后,立即机测定;毛细血管采集末梢血,用预稀释模式检测;显微镜计数:采集未抗凝的末梢血20µL,加入到380 µL 草酸铵稀释液中,放在 37℃水浴中 30min,混匀充入计数池,计数中央大方格内四角及正中五个小方格血小板数量。
5、大血小板一般情况下,通过血细胞分析仪检测出的血小板数量和体积有明显的界限,在2—30fl 之间。
当血小板>30 fl 时,细胞计数仪会把这种大血小板作为小红细胞计数,从而造成血小板检测数值降低。

血液化验结果受血液标本放置时间的影响摘要】目的:本文主要研究血液化验结果受血液标本放置时间的影响。
方法:选取本院2016年1月-2017年1月间收治的患者,共44例,将这些患者的血标本进行收集,再对其展开化验。
结果:通过研究发现,随着标本放置时间的持续延长,红细胞数、白细胞总数、中性粒细胞分类的检测结果也以逐渐递减的趋势呈现出来,时间越长,而递减的速度也越快。
而血小板计数、单个嗜碱细胞分类以及淋巴细胞分类的检验结果却以递增的趋势呈现出来,随着时间的推移,递增的速度也会越快。
当标本放置的越久,清蛋白、总蛋白、丙氨酸基转移酶、K+、葡萄糖、总胆红素以及磷酸盐等各类生化指标也将出现显著的差异,标本放置得越久,差异也展现得越明显。
结论:血标本放置时间在一定程度上对于血液化验的结果产生了不小的影响,随着放置时间的延长,其结果差异也将更明显。
【关键词】血标本;放置时间;血液化验结果;影响【中图分类号】R197.323 【文献标识码】A 【文章编号】1007-8231(2017)11-0289-02在临床上,血液化验检测是一项比较常见的检测项目,其检验的具体结果主要用来当作诊疗的参考依据,为此,确保其准确性是十分有必要的[1]。
但是实际血液化验过程中常常存在准确性偏低的情况,致使此结果的因素有很多,而其中最为常见的因素则为标本放置时间的问题[2-3]。
本文主要针对标本放置时间在血液化验过程中所产生的相关影响而展开分析。
1.资料与方法1.1 一般资料选取本院2016年1月-2017年1月间收治的44例患者,其中男23例,女21例,年龄17~62岁,平均(41.22±6.83)岁;病程1~8年,平均(11.44±0.26)年;住院时间2~88天,平均(11.32±0.55)天。
其中内科患者15例、妇科患者17例,外科患者12例。
对比女性患者与男性患者的基本资料(年龄、住院时间、病程等),差异不明显(P>0.05),具有一定的可比性。

血常规标本的不同状态对血小板检测的影响摘要:目的:探讨血小板检测过程中的影响因素——血标本的不同状态,从而提高血小板计数的精确性。
方法:选取2017年1-6月本院健康体检对象40例为研究对象,用xs500i血细胞分析仪分析与手工计数法,分别检测放置不同时间后的EDTA-K2抗凝静脉血、EDTA-K2抗凝末梢血以及不抗凝的末梢血的血小板数量。
结果:用仪器分析法测放置不同时间后的抗凝静脉血的血小板数与手工计数比较均无统计学意义(P>0.05);用仪器分析法测充分振荡混匀放置10分钟内的EDTA-K2抗凝末梢血的血小板数与手工计数比较均有统计学意义(P<0.05);用仪器分析法测即刻测定状态下的不加抗凝剂末梢血血小板数与手工计数比较,对比差异无统计学意义(P>0.05)。
结论:虽然不同的样本状态都可用以检测血小板数量,但标本采集后放置时间的长短、采血部位的不同等都可能(会)影响血小板计数的准确性。
当仪器分析法测得的血小板数与临床不符时,最佳做法是采集静脉血标本用手工计数法复检。
若采血困难则可以采集不抗凝的末梢血即刻检测,并积极与临床沟通,以达到消除计数误差提高精度的目的。
关键词:血小板;静脉血;末梢血;抗凝;仪器分析法;手工计数法实践表明血细胞分析仪的优点是检验周期短、测定速度快、重复性好、准确性高,能提供多项指标及报警信息,省时省力,大大提高了工作效率、减轻了实验室工作人员的劳动强度。
但由于其方法学限制,在血小板计数检测时不能完全排除非血小板有形成分以及血小板聚集物的干扰。
为了提高血小板检测的准确性,有研究报道建立免疫学检测[1]或激光散射基础上的血小板检测方法[2]。
但由于这类方法的成本较高,难以在基层实验室普及,所以当前基层实验室采用的复查方式主要是以手工计数法为主。
但手工计数法程序复杂,对人员要求高,精密度差,耗时较长。
如何能在用手工复查前快速过筛提高工作效率是基层面临的实际问题。

血标本放置时间对血液化验结果的影响发表时间:2016-06-20T14:49:44.497Z 来源:《健康世界》2016年第6期作者:王春玲[导读] 血标本放置时间对血液化验结果有明显必然联系,临床采集血液标本后应当即时进行检验,以保证检验结果的真实性。
黑龙江省漠河县人民医院 165399摘要:目的:观察并讨论血标本放置时间对血液化验结果的影响。
方法:选取2015年6月~2015年12月来我院治疗的89例血液标本进行回顾性分析。
分别对血标本放置0h、4h、8h的血液化验结果进行检测,并观察血标本放置时间对血液化验结果的影响。
结果:经检测得知,随着时间的延长,血液标本中的白细胞总数、红细胞总数以及中性粒细胞分类明显降低(P<0.05),嗜酸和嗜碱细胞、淋巴细胞分类以及血小板计数明显增加(P<0.05),血标本放置时间和血液化验结果之间存在明显因果差异(P<0.05),具有统计学意义。
结论:血标本放置时间对血液化验结果有明显必然联系,临床采集血液标本后应当即时进行检验,以保证检验结果的真实性。
关键词:血标本;血液化验;放置时间血液化验属于临床诊断患者病情、药物反应、疗效的一个极为重要的指标,其化验结果的精确性将会直接左右临床的后续治疗方案[1]。
而影响血液化验结果准确性的因素有很多,血液标本采集工作也更显现出重要性。
在临床工作中,由于护理人员的工作较为繁琐庞杂,通常在对患者抽血后的几个小时才会去送检化验,而又因为血液化验的工作量较大,也在很大程度上无法对血液标准展开及时的检测,对血液化验结果的准确性造成严重干扰。
本院对血标本放置时间和血液化验结果的因果关系进行探讨,收获了良好的效果,现报道如下:1.资料与方法1.1临床资料选取2015年6月~2015年12月来我院治疗的89例血液标本进行回顾性分析,其中,女42例,男47例,年龄分布为7~77岁(平均年龄38.6岁)。
内科36例、外科28例、妇科25例。

血标本放置时间对血小板计数的影响探讨血标本放置时间对血小板计数(PLT)的影响,测定血小板总数(PLT)、血小板平均体积(MPV)及直方图,同时以手工法记数血小板,然后进行对比分析。
1 器材与步骤1.1 仪器和试剂:NEK-8222 K血液分析仪及原装配套试剂、OL YMPUSY(日本)、血细胞计数板(上海)、WHO推荐的血小板手工试剂。
1.2 标本:健康人静脉血40例,其中男20例,女20例,年龄18~35岁。
1.3 步骤:EDTA-K2抗凝静脉血2.0 ml混匀后,立即在血液分析仪上测定,然后将样本静置(室内温度15~20℃)。
分别在1小时、2小时、4小时、8小时、24小时再次测定该样本。
观察记数结果及直方图。
同时以手工方法计数血小板,进行对比分析。
2 实验结果2.1 仪器法测得的PLT、MPV及手工法测得的PLT结果:见表1。
2.2 PLT直方图的观察结果:在4小时内测定的均可看到2条呈单峰正偏态分布的曲线(一条为计数曲线,一条为拟合曲线),在8小时测定的结果有6份标本及24小时测定的15份标本只有一条计数曲线,且曲线低平、不光滑。
3 讨论结果显示:8小时仪器法PLT结果明显低于即刻测定,且部分直方图曲线低平不光滑,呈锯齿状。
24小时两个方法的结果均明显低于即刻测定,而MPV 24小时就明显高于即刻测定。
文献报道:在正常情况下,PLT计数仪器法与手工法一致,血标本放置2小时测定MPV结果与即刻测定结果差异有显著性,而且时间越长变化越大。
这与PLT结构和生理机制有关。
血液离开人体正常环境后,由于渗透压以及抗凝管壁的影响诱使PLT结构变化,随着时间的延长,PLT肿胀或产生构型改变,使MPV增大。
由此可以看出:血标本采集后室温放置4小时对血小板总数计数无明显影响,而MPV测定应在1小时内完成。

全血放置时间对血小板检测的影响
李松涛
【期刊名称】《中国美容医学》
【年(卷),期】2012(021)010
【摘要】目的:探讨全血放置不同时间对血细胞分析仪上检测血小板的影响。
方法:使用EDTA-K2抗凝血放置不同时间检测血小板并用瑞氏染色不同时间抗凝血涂片观察血小板分布情况,与手工法检测结果进行t检验。
结果:全血放置0分钟、5分钟、6小时时机测与手工法结果血小板90×109/L时t值<0.05,有显著性差异。
血小板检测结果均减少在10min、30min、90min、120min时机测与手工法结果均无显著性差异。
结论:在使用血细胞分析仪检测时,EDTA-K2抗凝血在10min至120min之间检测,结果真实可靠。
【总页数】2页(P69-70)
【作者】李松涛
【作者单位】首都医科大学附属北京同仁医院输血科 100730
【正文语种】中文
【中图分类】R446.11
【相关文献】
1.末梢全血的放置时间对白细胞及血小板计数的影响 [J], 倪琛;成玲
2.全血放置不同时间对血细胞分析仪检测血小板的影响 [J], 沈继林
3.全血放置时间对血小板检测的影响 [J], 李松涛
4.末梢全血不同放置时间对白细胞及血小板检测的影响 [J], 苏钏
5.全血标本放置时间对血氨检测的影响 [J], 李长健;玉韦勇;黎宇
因版权原因,仅展示原文概要,查看原文内容请购买。
血标本放置时间对血小板计数的影响
探讨血标本放置时间对血小板计数(PLT)的影响,测定血小板总数(PLT)、血小板平均体积(MPV)及直方图,同时以手工法记数血小板,然后进行对比分析。
1 器材与步骤
1.1 仪器和试剂:NEK-8222 K血液分析仪及原装配套试剂、OL YMPUSY(日本)、血细胞计数板(上海)、WHO推荐的血小板手工试剂。
1.2 标本:健康人静脉血40例,其中男20例,女20例,年龄18~35岁。
1.3 步骤:EDTA-K2抗凝静脉血
2.0 ml混匀后,立即在血液分析仪上测定,然后将样本静置(室内温度15~20℃)。
分别在1小时、2小时、4小时、8小时、24小时再次测定该样本。
观察记数结果及直方图。
同时以手工方法计数血小板,进行对比分析。
2 实验结果
2.1 仪器法测得的PLT、MPV及手工法测得的PLT结果:见表1。
2.2 PLT直方图的观察结果:在4小时内测定的均可看到2条呈单峰正偏态分布的曲线(一条为计数曲线,一条为拟合曲线),在8小时测定的结果有6份标本及24小时测定的15份标本只有一条计数曲线,且曲线低平、不光滑。
3 讨论
结果显示:8小时仪器法PLT结果明显低于即刻测定,且部分直方图曲线低平不光滑,呈锯齿状。
24小时两个方法的结果均明显低于即刻测定,而MPV 24小时就明显高于即刻测定。
文献报道:在正常情况下,PLT计数仪器法与手工法一致,血标本放置2小时测定MPV结果与即刻测定结果差异有显著性,而且时间越长变化越大。
这与PLT结构和生理机制有关。
血液离开人体正常环境后,由于渗透压以及抗凝管壁的影响诱使PLT结构变化,随着时间的延长,PLT肿胀或产生构型改变,使MPV增大。
由此可以看出:血标本采集后室温放置4小时对血小板总数计数无明显影响,而MPV测定应在1小时内完成。