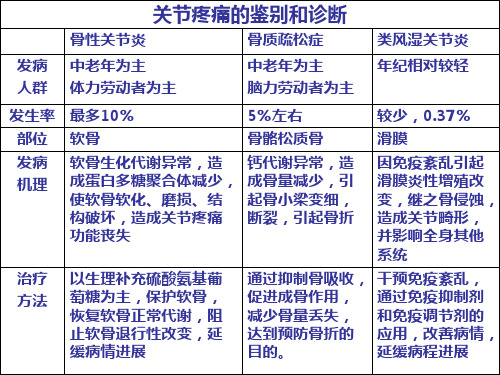
骨性关节炎病理有哪些
- 格式:docx
- 大小:4.50 KB
- 文档页数:2


膝骨性关节炎病理、流行病学、疼痛机制、症状、辅助检查、诊断分期及治疗措施概述膝骨关节炎是临床中常见的一种慢性、退行性疾病,其发生发展与急、慢性关节损伤、年龄、肥胖及代谢性骨病等多种因素有关,临床上以膝关节疼痛、活动受限、功能障碍、关节畸形甚至肢体障碍为常见症状,其中膝关节疼痛严重影响病人的生活质量和心理健康,是病人就医的主要因素。
流行病学中老年人是KOA发病的高危群体,其中65岁及以上的人群接近1/3患有K0A。
我国中老年人群中症状性KOA的患病率为8.1%,随着老龄化趋势逐年加剧,KOA的患病率有不断升高的趋势。
从区域特征来看,农村地区膝关节症状性骨关节炎患病率高于城市地区。
KOA严重影响患者生活质量并有一定的致残率,对社会经济造成极大的负担。
疼痛机制1、诱发KOA疼痛发生的病变组织诱发KOA疼痛的病变组织有关节软骨、软骨下骨、滑膜、骸骨下脂肪垫、半月板和前交叉韧带,病变组织诱发疼痛的作用机制主要集中在炎症反应、血管和神经生成、力学负荷增加和骨重塑等方面。
关节软骨的退化与损伤关节软骨是KOA最早发生病变的部位之一,正常关节软骨结构上是无血管和神经的,故正常情况下不会产生疼痛,但血管的生成和相关的感觉神经生长是诱导疼痛出现的主要原因。
目前存在生物学与生物力学两种机制使关节软骨损伤:①软骨细胞外基质合成与降解过程之间的持续失衡引起软骨被侵蚀;②生物力学因素:关节软骨作为一种高度分化的负重组织,能够承受密集的机械应力,但胫股关节承重接触面移动到不频繁承重的关节软骨区域时,异常的生力学负荷导致局部软骨缺损,随之增加膝关节在该区域的应力,进一步导致关节软骨的丢失。
软骨下骨的损伤软骨下骨损伤是诱发KOA疼痛的重要因素之一,其主要包括软骨下骨骨重塑、骨髓水肿和骨赘生成等。
关节软骨与软骨下骨之间有着密切的关系,关节软骨损伤导致局部软骨缺损,整个关节在软骨缺损部位的应力不断增加,导致周围软骨下骨的骨小梁断裂,软骨下骨和骨髓内的痛觉感受器受到刺激而诱发疼痛。







如对您有帮助,可购买打赏,谢谢
骨性关节炎病理有哪些
导语:骨性关节炎,是相对来讲比较常见的一种问题,最主要表现为关节性的病变,而对我们而言,这种软骨质问题,会直接影响到我们的正常生活,以及
骨性关节炎,是相对来讲比较常见的一种问题,最主要表现为关节性的病变,而对我们而言,这种软骨质问题,会直接影响到我们的正常生活,以及关节的活动,如果不能够采取治疗,还可能会导致组织坏死,自然产生的影响和危害就更大,所以下面我们去认识,骨性关节炎的病理。
病理
关节软骨的变形发生最早,具有特征性病变。
软骨基质内糖蛋白丢失时关节表层的软骨软化,在承受压力的部位出现断裂,使软骨表面呈细丝绒状物。
以后软骨逐渐片状脱落而使软骨层变薄甚至消失。
软骨下的骨质出现微小的骨折、坏死,关节面及周围的骨质增生构成X 线上的骨硬化和骨骜及骨囊性变。
关节滑膜可因软骨和骨质破坏,代谢物脱落如关节腔而呈腔轻度增生性改变,包括滑膜细胞的增生和淋巴细胞的浸润,其程度远不如类风湿关节炎明显。
严重的骨性关节炎的关节囊壁有纤维化,周围肌腱亦受损。
发病机制
关节软骨是由1-2mm厚度胶原纤维、糖蛋白、透明质酸酯聚集而成,当水合作用时就起了垫子样作用,以吸收和分散所承受的负重和机械力量。
在生理状况下,关节软骨依靠关节周围及热的收缩及软骨下的骨质来完全上述的任务。
肌肉的收缩除带动关节活动外,同时起着橡皮带样作用,吸收了大量传来的冲力,保护了关节。
当发生意外(如摔跤)时,因为肌肉对此突发的震动不能及时出现保护性反应而使关
预防疾病常识分享,对您有帮助可购买打赏。

骨性关节炎的发病机制与炎症反应的关系骨性关节炎又称骨关节炎或骨性关节病,是一种常见的慢性进行性关节疾病,主要表现为关节软骨的退行性损伤和炎症引起的关节畸形和功能障碍。
骨性关节炎的发病机制与炎症反应有着密切的关系,炎症反应在疾病的发生和发展过程中扮演着重要的角色。
骨性关节炎的发病机制主要包括遗传因素、代谢异常、机械性因素等。
炎症反应是一种生物体对外界刺激的非特异性防御反应,伴随着病理性改变的也会引起许多炎症介质的释放,这些炎症介质在骨性关节炎的发病机制中起到了重要的作用。
在骨性关节炎的发病机制中,炎症介质的释放会导致关节软骨的破坏。
在关节炎症反应中,炎性介质如肿瘤坏死因子-α(TNF-α)、白细胞介素-1β(IL-1β)等能够促进关节软骨细胞产生降解酶,降解关节软骨基质,导致软骨的退行性损伤和破坏。
炎症反应还能引起关节腔内滑膜的病理性改变。
滑膜是覆盖在关节内腔表面的一层组织,它能够分泌关节液,提供润滑和营养作用。
受到炎症反应的影响,滑膜细胞会大量分泌炎性介质,如前列腺素E2(PGE2)、白细胞介素-6(IL-6)等,引起滑膜的慢性炎症,导致关节疼痛、肿胀和僵硬等症状。
炎症反应还会导致关节周围骨质的病理性改变。
在骨性关节炎的病理过程中,滑膜细胞和软骨细胞分泌的炎症介质刺激了骨周围的骨细胞,导致骨组织的破坏和吸收增加。
炎症介质还会促进骨组织的新陈代谢和再生,导致骨质增生和畸形。
炎症反应在骨性关节炎的发病机制中发挥了重要的作用。
与此炎症反应又是与骨性关节炎密切相关的一种病理状态,二者相互影响、相互作用,共同参与了骨性关节炎的发生和发展过程。
虽然炎症反应在骨性关节炎中起到一定作用,但是要注意的是,并非所有的骨性关节炎都伴随着炎症反应。
有的患者可能出现关节软骨的损伤和畸形,却并不伴有典型的炎症症状。
这一点提示我们,骨性关节炎的病理机制是多种因素共同作用的结果,炎症反应只是其中的一个方面。
正是因为炎症反应在骨性关节炎的发病机制中的重要作用,所以抑制炎症反应也成为了治疗骨性关节炎的重要策略之一。


膝痹(膝关节骨性关节炎OA)中医诊断方案膝关节骨性关节炎又称膝骨关节病、退行性关节病、增生性关节病、肥大性关节病,是一种常有的慢性、进展性关节疾病。
其病理特色为关节软骨变性、损坏、软骨下骨硬化、关节边沿和软骨下骨反响性增生、骨赘形成。
临床上以关节痛苦,僵直,活动受限,活动时可有摩擦响声为特色,属中医“膝痹病”范围。
一、中西医病名中医病名:膝痹病(TCD编码:BNV090)西医病名:膝关节骨性关节炎(ICD-10编码:M17.901)二、诊断(一)疾病诊断参照中华医学会骨科学分会《骨关节诊治指南》(2007年版)。
1、临床表现膝关节的痛苦及压痛、关节僵直、关节肿大、骨摩擦音- 1 -- 1 -(感)、关节无力、活动阻碍。
2、影像学检查X线检查:骨关节炎的X线特色表现为非对称性关节空隙变窄,软骨下骨硬化和囊性变,关节边沿骨质增生和骨赘形成;关节内游离体,关节变形及半脱位。
3、实验室检查血惯例、蛋白电泳、免疫复合物及血清补体等指征一般在正常范围。
伴有滑膜炎者可见C反响蛋白(CRP)及血沉(ESR)轻度高升,类风湿因子及抗核抗体阴性4、详细诊断标准- 2 -- 2 -综合临床、实验室及X线检查,切合①+②条或①+③+⑤+⑥条或①+④+⑤+⑥条,可诊断膝关节骨性关节炎。
5、骨性关节炎的分级依据Kellgren和Lawrecne的放射学诊断标准,骨性关节炎分为五级:- 3 -- 3 -(二)疾病分期依据临床与放射学联合,可分为以下三期:初期:症状与体征表现为膝关节痛苦,常见于内侧,上下楼或站起时犹重,无显然畸形,关节空隙及四周压痛,髌骨研磨试验(+),关节活动可。
X线表现(0~I级)。
中期:痛苦较重,可归并肿胀,内翻畸形,有屈膝畸形及活动受限,压痛,髌骨研磨试验(+),关节不稳。
X线表现(II~III级)。
后期:痛苦严重,行走需支具或不可以行走,内翻及屈膝畸形显然,压痛,髌骨研磨试验(+),关节活动度显然减小,严重不稳。

骨性关节炎骨关节炎(osteoarthritis OA)是一种以关节软骨退行性变和继发性骨质增生为特征的慢性关节疾病。
多见于中老年人,女性男性发生相当,发生于髋关节、膝关节、脊柱及远侧指间关节等部位,但目前以髋关节炎据多,该病之命名除骨性关节炎外,也有称之为肥大性关节炎、增生性关节炎、老年性关节炎、退行性关节炎、骨关节病等。
分类骨关节炎分为原发性和继发性两类1.原发性指与年龄及慢性损伤有关,发病原因不明(患者一般没有创伤、感染、先天性畸形、遗传缺陷、无全身代谢及内分泌异常)关节逐渐发生退行性变,出现骨性关节炎的病理特征和临床表现,多见于50岁以上的肥胖患者。
一般预后较好2.继发性指有明显的原因引起的骨性关节炎。
常见的原因:1先天性畸形,如先天性髋关节脱位;先天性髋臼发育不良2创伤,如关节内骨折;半月板损伤;髌骨脱位3关节后天性不平整,如骨的缺血性坏死4关节不稳定如关节囊或韧带松弛5关节畸形,如膝内翻、膝外翻。
继发性骨关节炎病变进展快,发病年龄轻,预后较原发差尽管这两种类型骨性关节炎有上述区别,但到后期这两种类型骨性关节炎的临床表现、病理特征都相同。
病因骨关节炎发生是一种长期的,逐渐发生的病变过程,其机制涉及到全身及局部许多因素。
因此其发病可能是一种综合的机制。
一、原性骨关节炎发病原因不明,常为多数关节受损,发展缓慢,预后较好,其发病机制有下列几种理论。
1.软骨代谢异常:软骨表层细胞受到损伤后,其基底部细胞代谢活力增加。
受损伤后DNA合成,复制增加。
这种修复机制的调节受到体内内分泌的影响。
调节机制的紊乱可以造成骨性关节炎的发生,糖尿病患者容易造成骨性关节炎,因为胰岛素有利于蛋白多糖的合成。
2.酶对软骨基质的降解作用骨性关节炎常常有滑膜炎症,实验证:滑膜炎症可以使关节内压力升高,当关节内压上升0.67-1.33kpa(5-10mmHg)时,即可阻碍滑膜静脉的血液循环,并造成氧分压下降,后者使滑膜内层细胞所产生的酸性磷酸酶及颗粒分解酶的增加,这两种酶虽然是非特性酶,但对关节软骨退行性变是至关重要的,可以推测,当关节软骨表层有“裂痕”致使滑液进入软骨基质,消化了蛋白多糖中的软骨素硫酸酯链,使软骨机械性能受到损害,导致骨性关节炎的发生。

样本:大鼠完整膝关节(骨性关节炎模型)切片要求:具有完成膝关节,包括:软骨、软骨下骨、滑膜组织主要染色方法包括:HE染色、番红-固绿染色、免疫荧光(CXII)1.滑膜组织肉眼观察:正常:滑膜组织平滑闪亮、质薄柔顺,呈透明淡红色模型组:滑膜组织充血、水肿严重、滑膜明显增厚、质地粗糙,呈现黄色HE染色观察:正常:滑膜组织、滑膜内膜及滑膜内膜下层细胞排列整齐;模型组:滑膜组织炎症细胞浸润,纤维组织增生、滑膜细胞增生,排列紊乱,滑膜组织周边可见少量毛细血管增生。
滑膜组织HE染色例图:1.滑膜组织2.毛细血管增生(染成鲜红色的部分)评估方法:滑膜细胞(FLS)增生程度:0,无滑膜细胞增生;1,FLS轻度增生;2,FLS中度增生;3,FLS重度增生。
血管增生程度:0,无血管增生;1,血管轻度增生;2,血管中度增生;3,血管重度增生。
纤维组织增生程度:0,无纤维组织增生;1,纤维组织轻度增生;2,纤维组织中度增生;3,纤维组织重度增生。
淋巴细胞浸润程度:0,无淋巴细胞;1,淋巴细胞轻度浸润;2,淋巴细胞中度浸润;3,淋巴细胞重度浸润。
有无浆细胞浸润:有浆细胞浸润(+);无浆细胞浸润(-)。
a)炎症细胞浸润评估方法和原理炎症细胞特点:细胞核较大,核质比大,HE 染色后,细胞核被染成鲜明的蓝色,胞浆染成粉红色至桃红色,胞浆内嗜酸性颗粒呈反光强的鲜红色。
在400倍放大情况下,可以明显看到以蓝色为主的点状的炎症细胞(中性粒细胞、淋巴细胞、单核细胞)其他细胞则体积较大,细胞质较多成粉红色,细胞核较小,成蓝色或深蓝色判断是否具有炎症及炎症的强弱:(1)炎症细胞浸润的区域面积大的大小(2)高倍镜视野下平均炎症细胞的数量量化评估方法:通过HE染色来评价是否有炎症反应以及炎症反应的强弱,通常有两种方法:炎症细胞浸润区域的面积大小和高倍视野下平均炎症细胞的数量。
1)H&E染色,在400倍下,是可以观察到明显的炎症细胞的,故可知道你的材料是否对皮下组织产生炎症反应;2)HE的结果通常用炎症细胞浸润区域的面积大小和高倍视野下平均炎症细胞的数量来评价,并通过统计数据,做出柱状图来进行统计学比较。

炎性细胞因子及代谢综合征在骨性关节炎发病机制中的研究现状骨性关节炎(osteoarthritis,OA)是一种慢性进行性关节疾病,其特征是关节软骨和相邻骨骼的退行性病变,并伴随有关节周围软组织的改变。
OA是一种较为常见的疾病,在临床上给患者带来了不同程度的痛苦和功能障碍。
当前对OA的发病机制还存在很多疑问,尤其是涉及到炎性细胞因子和代谢综合征的影响。
本文将对炎性细胞因子及代谢综合征在骨性关节炎发病机制中的研究现状进行综述。
炎性细胞因子是一类具有炎症调节作用的细胞因子,包括IL-1β、IL-6、TNF-α等。
这些炎性细胞因子在骨性关节炎的病理过程中起着重要的作用。
研究表明,IL-1β能够促进软骨细胞产生降解酶,如MMPs,从而导致软骨的破坏;IL-6可以刺激滑膜细胞合成PGE2和NO等促炎因子;而TNF-α则能够促进炎症反应的发生和发展。
这些炎性细胞因子在骨性关节炎发病过程中的影响,使得它们成为治疗OA的潜在靶点。
一些针对炎性细胞因子的药物已经进入临床试验,例如IL-1拮抗剂、TNF-α抑制剂等,显示出一定的治疗效果。
与炎性细胞因子相关的代谢综合征也在骨性关节炎的发病机制中扮演着重要角色。
代谢综合征是一种代谢性疾病,主要包括腹型肥胖、高血压、高血糖、高甘油三酯和低HDL-C等表现。
这些代谢异常不仅与心血管疾病等疾病密切相关,也与骨性关节炎有一定的关联。
实验研究发现,代谢综合征患者的关节软骨退变程度较非代谢综合征患者更为严重,其关节炎症状也更为明显。
代谢综合征会导致体内脂质代谢紊乱,增加脂溶性细胞因子的表达及释放,造成全身性慢性炎症。
这种炎症状态会对关节软骨产生直接的损害,并诱发关节炎的发生发展。
对于代谢综合征患者,及早干预、控制体重、改善生活方式等都是预防和治疗骨性关节炎的重要手段。
最近的研究还发现,炎性细胞因子和代谢综合征在骨性关节炎中的作用可能还存在相互关联。
一方面,炎性细胞因子的过度表达可能会导致代谢综合征,进而影响骨性关节炎的发生和发展。
如对您有帮助,可购买打赏,谢谢
骨性关节炎病理有哪些
导语:骨性关节炎,是相对来讲比较常见的一种问题,最主要表现为关节性的病变,而对我们而言,这种软骨质问题,会直接影响到我们的正常生活,以及
骨性关节炎,是相对来讲比较常见的一种问题,最主要表现为关节性的病变,而对我们而言,这种软骨质问题,会直接影响到我们的正常生活,以及关节的活动,如果不能够采取治疗,还可能会导致组织坏死,自然产生的影响和危害就更大,所以下面我们去认识,骨性关节炎的病理。
病理
关节软骨的变形发生最早,具有特征性病变。
软骨基质内糖蛋白丢失时关节表层的软骨软化,在承受压力的部位出现断裂,使软骨表面呈细丝绒状物。
以后软骨逐渐片状脱落而使软骨层变薄甚至消失。
软骨下的骨质出现微小的骨折、坏死,关节面及周围的骨质增生构成X 线上的骨硬化和骨骜及骨囊性变。
关节滑膜可因软骨和骨质破坏,代谢物脱落如关节腔而呈腔轻度增生性改变,包括滑膜细胞的增生和淋巴细胞的浸润,其程度远不如类风湿关节炎明显。
严重的骨性关节炎的关节囊壁有纤维化,周围肌腱亦受损。
发病机制
关节软骨是由1-2mm厚度胶原纤维、糖蛋白、透明质酸酯聚集而成,当水合作用时就起了垫子样作用,以吸收和分散所承受的负重和机械力量。
在生理状况下,关节软骨依靠关节周围及热的收缩及软骨下的骨质来完全上述的任务。
肌肉的收缩除带动关节活动外,同时起着橡皮带样作用,吸收了大量传来的冲力,保护了关节。
当发生意外(如摔跤)时,因为肌肉对此突发的震动不能及时出现保护性反应而使关
预防疾病常识分享,对您有帮助可购买打赏。