产后出血病例分享
- 格式:pptx
- 大小:1.44 MB
- 文档页数:42


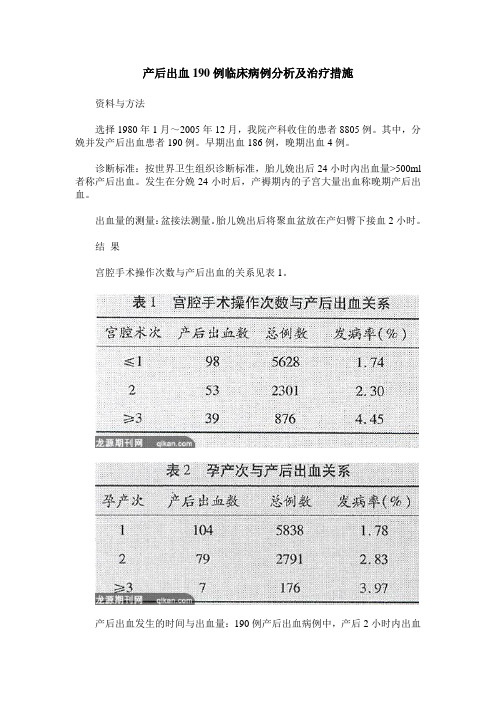
产后出血190例临床病例分析及治疗措施资料与方法选择1980年1月~2005年12月,我院产科收住的患者8805例。
其中,分娩并发产后出血患者190例。
早期出血186例,晚期出血4例。
诊断标准:按世界卫生组织诊断标准,胎儿娩出后24小时內出血量>500ml 者称产后出血。
发生在分娩24小时后,产褥期内的子宫大量出血称晚期产后出血。
出血量的测量:盆接法测量。
胎儿娩出后将聚血盆放在产妇臀下接血2小时。
结果宫腔手术操作次数与产后出血的关系见表1。
产后出血发生的时间与出血量:190例产后出血病例中,产后2小时内出血167例(87.89%),2~24小时出血18例(9.47%),产褥期出血5例(2.63%)。
出血量500~599ml者90例(47.36%),600~999ml者86例(45.26%),≥1000ml 者12例(6.31%)。
死亡2例,1例合并血液系统疾病(再生障碍性贫血),1例弥散性血管內凝血(DIC)。
其他与产后出血有关的因素构成:产后出血四大因素包括子宫收缩乏力、胎盘因素、软产道损伤、凝血功能障碍。
其中子宫出血的原因主要是宫缩乏力,其次是胎盘因素。
190例产后出血患者中相关的出血因素还有:合并妊高征(39例)、双胎(18例)、前置胎盘(9例)、合并心脏病(6例)、死胎(5例)、羊水过多(4例)、其他(2例)有妊娠并发症和病理妊娠等因素在内的出血患者83例;另外,在分娩并发症中,因胎盘残留(36例)、阴道撕裂(12例)、胎盘滞留(10例)、宫颈撕裂(9例)、子宫破裂(2例)等因素出血的患者69例。
这些都是与四大因素息息相关的要素,共同影响着产后出血。
討论产后出血是危及产妇生命的严重并发症,降低其发病率,是我们医务工作者尤其产科工作者努力的目标。
有关报道:产后出血者占分娩总数的2%~3%。
我院为2.15%。
(1)产后出血发生率与宫腔手术操作次数、孕产次有密切关系。
宫腔术次及孕产次越多,其产后出血发生率就越高。

产后大出血病例讨论记录范文一、病例介绍。
(一)基本信息。
患者姓名:李女士。
年龄:28岁。
孕周:孕39 + 2周。
入院时间:[具体日期](二)病史。
1. 既往史。
身体健康,无特殊疾病史,无手术史。
孕期产检基本正常,仅孕晚期有轻度贫血(Hb 105g/L),已给予口服铁剂治疗。
2. 现病史。
(三)体格检查。
1. 生命体征。
血压:80/50 mmHg(基础血压110/70 mmHg),心率:120次/分,呼吸:22次/分,体温:36.5℃。
2. 一般情况。
神志尚清,但面色苍白,四肢湿冷,表情痛苦。
3. 产科检查。
子宫轮廓不清,软,按摩子宫后收缩仍欠佳,阴道持续有血液流出。
(四)实验室检查。
1. 血常规。
血红蛋白(Hb):65g/L(产前105g/L)。
2. 凝血功能。
凝血酶原时间(PT):15秒(正常对照12秒),活化部分凝血活酶时间(APTT):40秒(正常对照35秒),纤维蛋白原(FIB):1.2g/L(正常2 4g/L)。
二、讨论环节。
(一)初步诊断及依据。
1. 医生A。
初步诊断为产后出血,原因考虑为子宫收缩乏力。
依据就是胎盘胎膜娩出完整,子宫轮廓不清且软,按摩后收缩仍不好,这是子宫收缩乏力导致产后出血的典型表现。
而且患者在产前就有轻度贫血,现在出血后血红蛋白下降明显,血压也低了,心率快了,这都符合产后出血引起的休克早期表现。
凝血功能也有点异常,不过目前看还是子宫收缩乏力是主要原因,凝血功能异常可能是继发于大量出血之后。
2. 医生B。
我同意是产后出血,子宫收缩乏力的可能性最大。
不过我们也不能完全排除软产道裂伤的可能,虽然没看到明显的会阴、阴道裂伤,但有时候宫颈或者阴道穹窿深部的裂伤不容易发现,是不是可以再仔细检查一下软产道呢?(二)治疗措施及效果。
1. 医生C。
当时我们的处理措施首先就是按摩子宫,同时静脉滴注缩宫素20U,肌肉注射欣母沛(卡前列素氨丁三醇)250μg。
还快速建立了两条静脉通路,一条用来补液扩容,一条用来输血。

产后出血个案报告一例病例介绍患者一般情况:住院号050278 床号 0626床姓名马群性别女年龄 42岁诊断胎膜早破高龄待产。
患者01-08号05;10因停经37+2周,阴道流液8小时,步行入院。
既往无高血压,糖尿病史,1997年足月顺产。
入院给予完善各种检查,监测胎心,预防感染等治疗。
二级护理,头低臀高位,注意腹痛及羊水性状。
入院第一天06;00入院时查T36.5 P82次/分R16次/分BP120/80mmHg专科检查:宫高30cm,腹围94cm,胎方位LOA,胎心140次/分检查:B超双顶径96cm,股骨长67cm,头位,胎盘发育2级。
该妇于2015年01月08日11;45顺娩一活男婴,评分10分,胎盘表面约有3×3cm缺损,产时出血150ml,13:45母婴返回病房,16:30该妇诉恶心,伴呕吐一次为胃内容物,阴道流血300ml,有血块。
查:该妇面色苍白,伴全身大汗,宫底脐上一指,子宫质地硬。
立即给予吸氧2升/分,心电监护,示HR130次/分,血压101/68mmHg,血氧95%,腹部置砂袋,缩宫素,欣母沛收缩子宫,输血3单位等处理。
急查血常规示Hb120g/l,红细胞压积37.0。
D-二聚体 1.2mg/L,纤维蛋白原5.66g/L,国际标准比值0.92,凝血酶原时间9.9秒,凝血酶时间11.2秒,抗凝血酶108.0%,部分凝血活时间26.9秒。
讨论:产后出血原因:1.子宫收缩乏力2.胎盘胎膜残留3.软产道裂伤4.凝血功能异常。
该产妇产后出血的原因:1.子宫收缩乏力产妇回病房时宫底脐平,质地硬。
现宫底上升为脐上一指,质地偏软。
2.胎盘胎膜残留产妇分娩后检查胎盘表面有3*3CM缺损因此应立即采取加强子宫收缩,促进宫腔内胎盘组织的排出,补充血容量等治疗措施。
护理措施:1、迅速建立通路,遵医嘱快速补充血容量,维持体液平衡。
遵医嘱医嘱给氧;条件允许时立即配血,做好输血准备。
2、合理调整补液速度,准确记录尿量,评估组织灌注及肾功能情况。

妇产科病例10产后出血(宫缩乏力)姓名:劭微卫性别:女年龄:26岁职业:职员主诉:停经37周,发现双胎4月现病史:平素月经规则,末次月经06-11-6,EDC:07-8-13。
停经31天查尿HCG(+),无明显恶心呕吐,停经4月余感胎动至今,孕24+4周来我院产检共7次,胎心、血压均正常。
停经近5月(07-3-26)B超发现双胎至今,现无腹痛,无阴道流水及见红,食纳可,二便正常。
过去史:否认心、肝、肾慢性疾患,否认“结核、伤寒”等传染性疾病,否认药物过敏史,否认手术外伤及输血史婚育史:25岁结婚,0-0-0-0,此次为自然受孕月经史:16岁,5-6/30天,经量中等,无痛经。
体格检查生命体征:T36.4℃,P86次/分,R18次/分,BP130/90mmHg一般情况:营养发育正常,查体合作,回答切题,皮肤黏膜无黄染,浅表淋巴结不肿大胸部:心率84次/分,律齐,各瓣膜区未闻及病理性杂音;两肺呼吸音清腹部:膨隆,肝脾触诊部满意,无压痛及反跳痛,腹壁静脉无曲张脊柱四肢:无畸形,下肢浮肿(+)神经系统:无异常。
产科检查宫高41cm,腹围115cm,先露头,浮,ROA位,胎心129次/分,另一胎儿LSA位,胎心 136次/分,未及宫缩,未破膜辅助及实验室检查血常规:Hb 74g/L, WBC 10.2×109/L N 72.8% L 26% PLT 126×109/L CRP:21mg/L尿常规:比重1.010 尿蛋白(—)血凝四项:正常肝肾功能未见异常。
2007-7-27行剖宫产,娩出两活男婴2800,2500G,Apgar评分10-10,脐带无异常,宫腔大,1收缩欠佳,术中出血400ml,缩宫素40U宫体注射,20U静滴,卡前列素氨丁三醇(欣母沛)250μg宫体注射,导尿200ml,色清,补液2000ml,术后4小时共出血800ml。
出院诊断:G1P2孕37+4周已产,ROA位,LSA位双胎(头先露)产后出血(宫缩乏力)中度贫血问题:1、简述该病人的诊断和诊断依据2、产后出血的原因有哪些;结合该病例可能的病因是什么?3、简述该病人的治疗原则4、简述产后出血宫缩乏力的原因参考答案:1、诊断:G1P2孕37+4周已产ROA/ LSA、双胎、产后出血(子宫收缩乏力)、中度贫血诊断依据:停经37+4周,有胎动感,可闻及两胎心,B超示双胎妊娠,头先露;血色素74g/L;产后4小时出血800ml;术中见宫腔大,收缩欠佳。

妇产科案例分析在妇产科临床实践中,我们经常会遇到各种各样的病例,每一个病例都蕴含着宝贵的经验和教训。
通过对这些案例的深入分析,我们可以更好地总结经验,提高临床工作的水平。
本文将通过对几个典型的妇产科案例进行分析,探讨其中的诊疗要点,希望对临床工作有所启发和帮助。
第一例,产后出血。
患者为30岁产妇,产后3小时出现大量阴道出血,伴有头晕、乏力等症状。
经检查发现宫缩不良,子宫下缘有明显出血点。
立即给予子宫按摩、注射催产素和输液等处理,出血逐渐减少。
经过密切观察和处理,患者病情稳定,成功度过产后高危期。
分析,产后出血是产科常见的急危重症之一,及时有效的处理至关重要。
在这一病例中,我们不仅要重视产后出血的监测,还要及时采取有效的处理措施,如子宫按摩、药物治疗等,及时止血。
同时,对于高危产妇,更要加强监测和护理,做好危重症患者的抢救工作。
第二例,宫外孕。
患者为25岁女性,怀孕8周,突发腹痛、阴道流血。
经超声检查发现右侧输卵管内有囊性占位,诊断为右侧输卵管宫外孕。
经过手术治疗,患者病情得到控制,术后恢复良好。
分析,宫外孕是妇产科常见的急诊病例,一旦发现就需要及时处理。
在这一病例中,我们要加强对孕妇的产前检查,及时发现宫外孕的高危因素,尤其是有过输卵管炎症史或宫外孕史的孕妇,更要加强关注。
对于确诊的宫外孕患者,要及时进行手术治疗,避免病情恶化,降低患者的并发症发生率。
第三例,子宫肌瘤。
患者为40岁已婚女性,经常出现月经过多、腹痛等症状。
经B超检查发现子宫内有多发性肌瘤,最大者直径达10厘米。
经过综合评估,患者接受了子宫肌瘤的腔镜手术治疗,术后症状明显改善。
分析,子宫肌瘤是妇产科常见的良性肿瘤,但也会给患者带来不适和并发症。
在这一病例中,我们要重视患者的症状,及时进行相关检查,明确诊断。
对于需要手术治疗的患者,要选择合适的手术方式,如腔镜手术,减少手术创伤,提高患者的手术安全性和术后恢复情况。
结语。
通过对以上几个妇产科病例的分析,我们可以看到,妇产科临床工作中,及时、准确的诊断和有效的治疗是至关重要的。






