
中日友好医院内分泌科卜石
写在课前的话
大多数糖尿病患者可在门诊随诊调整血糖,但当血糖过高或合并其他疾病时需住院治疗。住院的高血糖患者可以既往有糖尿病史,也可能是非糖尿病患者因应激因素出现反应性高血糖,大量研究表明反应性高血糖对住院患者存在不利影响,并严重影响预后。糖尿病患者在多种诱因下血糖明显升高,严重时可出现酮症酸中毒或高渗性非酮症糖尿病昏迷,若得不到积极治疗,病死率极高。因此院内高血糖需认真对待,积极治疗。
一、住院患者高血糖管理的意义
(一)住院患者的糖尿病
糖尿病在住院患者常见共患疾病中排位第四,10 ~ 12% 的出院患者患有糖尿病,29% 的心脏手术患者患有糖尿病,使患者住院时间延长 1 ~ 3 天,糖尿病患者住院的死亡率是非糖尿病患者的 2 倍。
(二)未确诊糖尿病的患者中的高血糖
约 38 %的住院患者存在高血糖,其中 26% 有已知糖尿病史,12% 无糖尿病史。新发现的高血糖与下列因素相关 : 一,院内死亡率 (16%) 高于有已知糖尿病史的患者 (3%) 和血糖正常的患者 (1.7%) ,P 值均 < 0.01 ;二,住院时间延长,患者收入重症监护病房的机率增加;三,出院回家的机率减少(更多的人需要转院或家庭护理)。
(三) Portland 糖尿病计划
美国 Portland 糖尿病计划研究,选择心脏手术后的病人,用两种方法控制血糖,一是高血糖之后临时注射短效胰岛素控制血糖,这种血糖控制不理想。还有一种方式是连续胰岛素推注来控制血糖,病人的血糖控制得很理想,病人胸骨切口感染的机率显著低于血糖控制不好的诊疗方案。
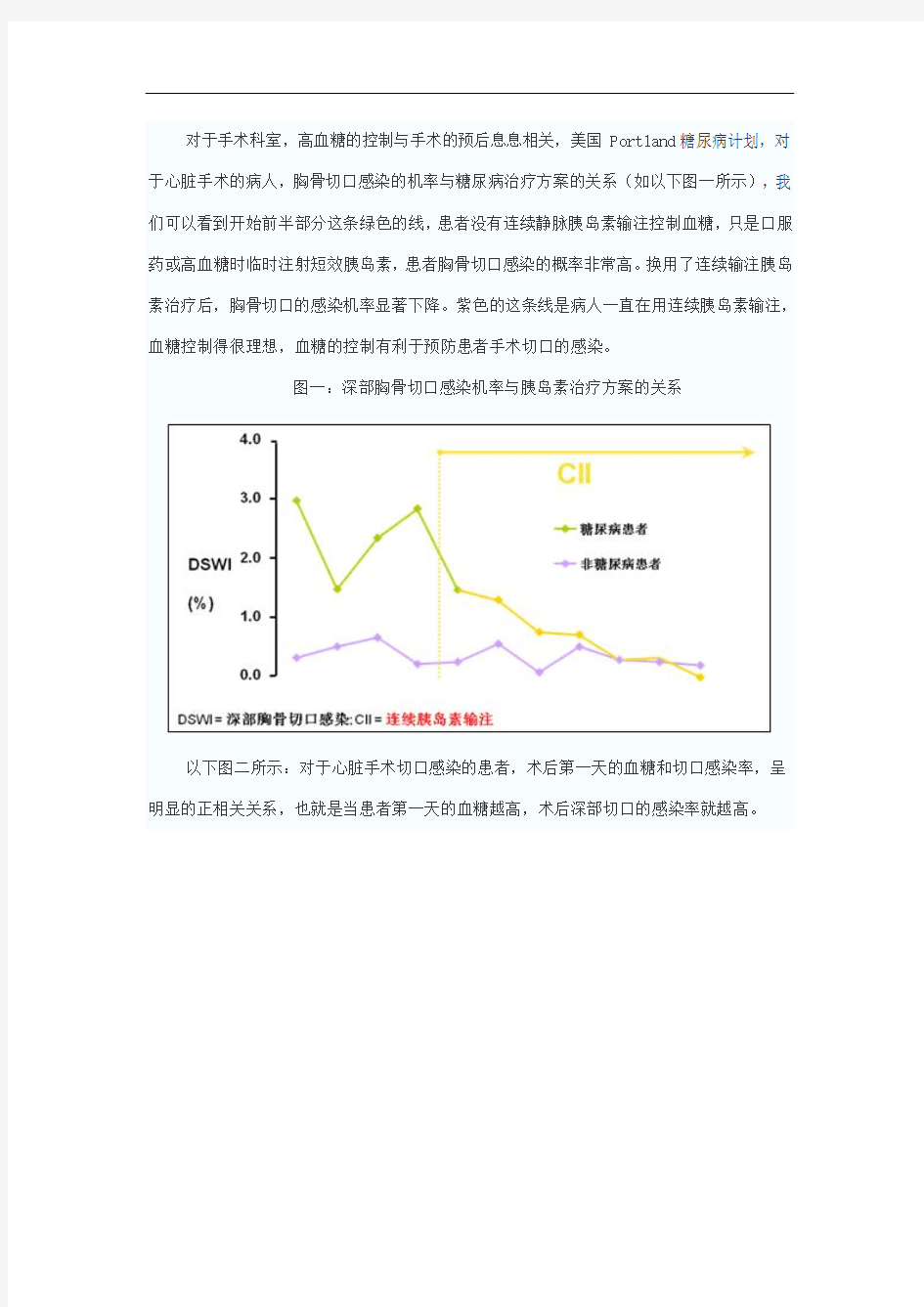
对于手术科室,高血糖的控制与手术的预后息息相关,美国Portland糖尿病计划,对于心脏手术的病人,胸骨切口感染的机率与糖尿病治疗方案的关系(如以下图一所示),我们可以看到开始前半部分这条绿色的线,患者没有连续静脉胰岛素输注控制血糖,只是口服药或高血糖时临时注射短效胰岛素,患者胸骨切口感染的概率非常高。换用了连续输注胰岛素治疗后,胸骨切口的感染机率显著下降。紫色的这条线是病人一直在用连续胰岛素输注,血糖控制得很理想,血糖的控制有利于预防患者手术切口的感染。
图一:深部胸骨切口感染机率与胰岛素治疗方案的关系
以下图二所示:对于心脏手术切口感染的患者,术后第一天的血糖和切口感染率,呈明显的正相关关系,也就是当患者第一天的血糖越高,术后深部切口的感染率就越高。
图二:血糖的控制使糖尿病患者心脏手术后切口感染的危险降低
(四) DIGAMI study
术后高血糖和手术切口感染机率关系的研究叫DIGAMI1研究,急性心梗的患者,随机分成两组,一组是在心梗之后至少24小时内,首先用静脉输注胰岛素,当病情平稳之后,转成每天4次的多次胰岛素注射来控制血糖,即血糖强化控制组。另一组是常规治疗组,根据治疗习惯和病人的情况,由医生来决定病人的血糖控制情况。这样两组病人,胰岛素治疗控制血糖和一般的常规治疗与患者的预后有什么关系。
如以下图三所示;因为是随机分组,在治疗前两组的血糖一个是15.4,一个是15.7,没有区别,治疗24小时之后,强化治疗组的血糖降到了9.6,一般治疗组降到11.7。3个月的死亡率,强化治疗组降低了50%, 1年时,强化治疗组的死亡率是常规治疗组的1/3。
图三: DIGAMI study
二、住院患者血糖控制的目标
对住院患者高血糖的控制目标到底应该达到多少合适?住院糖尿病患者比非糖尿病患者,住院的死亡率增加,预后差。是不是把住院糖尿病患者的血糖控制在和正常人一样,或越接近于正常对于患者的预后越好?
(一) NICE - SUGAR 研究
NICE-SUGUR研究是一个多国、多中心的随机对照研究,总共入选6000多例重症监护病房住院的患者,其中95%需要机械通气治疗,入院24小时之内,将6000多例患者随机分入两个治疗组,强化治疗组的血糖控制目标是81~108,也就是说NICE~SUGUR的研究试图把强化治疗的血糖控制在接近正常,一般对照组的目标血糖是≤180 mg/dl ,SUGUR研究设定了更加严格的血糖目标。
NICE - SUGAR 研究设计的初衷是降低患者的死亡率,然而实际上研究结果却令大家感到非常的诧异,如以下图四所示;红色柱子是强化血糖控制组,粉颜色的柱子是一般对照组,当血糖控制在基本正常的血糖组,患者在90天的死亡率,实际上比对照组高。对于死亡率增加的原因分析,强化治疗组伴随着严重低血糖的发生,比一般对照组高13倍。强化治疗组为了达到更接近正常的血糖,使患者付出了低血糖的惨重代价,低血糖也很可能是强化控制死亡率增加的原因。
图四: NICE ~ SUGAR 研究结果
(二)美国内分泌学会对住院患者糖尿病和代谢控制的共识
基于以上的一些研究结果,美国的内分泌协会在2010年对住院患者糖尿病和代谢控制提出一个共识,尽管各研究结果不尽一致,不能就此否认在重症患者和非 ICU 患者控制血糖必要性。一,大量数据表明,未控制的高血糖与住院患者的不良预后显著相关。二,将血糖控制目标设定在 4.4 ~ 6.1 mmol/l 会出现严重的低血糖,可以通过设定更宽松的血糖控制目标、改善标化强化血糖控制的流程和认真的执行程序来降低低血糖的风险。三,将血糖强化控制目标设定得稍高一点 (>4.4 ~ 6.1 mmol/l) ,很可能会显示出较血糖失控的益处。重症患者血糖低于 140mg/dl ( 7.8 mmol/l )可能并无额外益处;胰岛素强化治疗组中经历严重低血糖的患者的严重不良事件的增加至少部分抵消在强化治疗亚组中大部分并未出现低血糖的患者因强化降糖所得到的益处。
(三)重症患者高血糖的处理
重症患者高血糖的处理最有效的方法是连续静脉输入胰岛素(循环中胰岛素的半衰期短,便于根据患者临床状况灵活调整剂量)。血糖控制范围在 7.8 ~ 10.0 mmol/l (虽然缺乏有力证据,在某些患者中低于此范围的血糖可能会有更多受益),不推荐 BG<6.1 mmol/l ;推荐采用安全、有效的胰岛素静脉输注方案,使低血糖发生风险降至最低。
(四)非重症患者高血糖的处理
非重症患者高血糖的处理目前尚无前瞻性、RCT 数据支持,共识的提出是基于临床经
验和判断。血糖控制目标: 餐前 BG<7.8 mmol/l ,随机 BG<10.0 mmol/l (前提是安全达标), BG<5.6mmol/l 重新评估方案, BG<3.9 mmol/l 可能有必要修改方案。 血糖控制目标可放宽的患者: 处于疾病终末期或极重症的、没有条件频繁监测血糖、不能得到特殊护理;病情稳定、住院前血糖控制极佳的患者血糖控制也可优于上述目标。
住院患者血糖控制的目标是什么?如何处理重症和非重症患者高血糖?
关于重症患者高血糖的处理的说法错误的是( ):
A. 最有效的方法是连续静脉输入胰岛素
B. 血糖控制范围在7.8~10.0
mmol/l
C. 推荐BG<6.1 mmol/l
D. 推荐采用安全、有效的胰岛
素静脉输注方案
对于重症住院患者,用生理胰岛素治疗模式,即基础胰岛素再加上一个餐前大剂量的胰岛素治疗,可以考虑用长效胰岛素加速效胰岛素,或短效的胰岛素来治疗;四,对于即将出院的患者,可以考虑改成预混胰岛素加或不加口服药物治疗,或仍然维持4次的胰岛素注射方案。
(二)静脉胰岛素治疗的适应证
静脉胰岛素治疗的适应证:糖尿病酮症酸中毒、非酮症高渗状态、危重病人 ( 外科手术 ) 、心肌梗塞( MI )或心源性休克、心脏手术术后阶段、分娩时、重症患者 ( 内科 ) 、禁食状态的 1 型糖尿病、常规术前、术中和术后治疗、器官移植、全胃肠外营养、在大剂量糖皮质激素治疗期间的严重高血糖,都是考虑静脉胰岛素治疗。
(三)静脉胰岛素治疗的要点
静脉胰岛素治疗的要点,应监测血钾水平并在必要时补钾;短效胰岛素的浓度为1 U/mL 或0.5 U/mL;输液器可调控的剂量为 0.1U ;每小时进行床旁血糖监测 (如果血糖稳定,可每2小时监测一次)。
(四) DIGAMI: 胰岛素治疗方案
DIGAMI1静脉输注胰岛素的治疗方案,这个研究中胰岛素治疗的方案作为参考。在临床中,根据患者对胰岛素治疗的反应来非常个体化的调整胰岛素的治疗方案,DIGAMI1胰岛素输注的方案,是把80 U 的胰岛素加在500 mL 5%的葡萄糖里输注,起始的剂量为5 U/h 胰岛素。首先要设定患者要达到血糖控制目标是什么,在DIGAMI1研究中,血糖控制目标是126~197 mg/dL 。当5 U/h 的胰岛素起始,每个小时进行监测,假如病人血糖达到控制目标,滴速不变。假如病人的血糖的低于目标,胰岛素滴速减慢,假如病人高于目标,加快胰岛素滴注速率。当病人的血糖超过了8 mmol/l ,重新开始滴注胰岛素,当病人血糖已经达标到一个使血糖不变的胰岛素滴注输入,维持滴速。
(五)从静脉向皮下注射胰岛素的转换
当病人通过连续静脉输注胰岛素,病情相对稳定可以进餐时,可以考虑把病人从静脉用胰岛素转向皮下注射胰岛素。从静脉到皮下注射胰岛有几种方法,根据原静脉胰岛素全天总量的 75% ~ 80% 为转换后皮下注射胰岛素的全天总量。重症患者考虑用生理性胰岛素注射,即基础胰岛素再加餐时胰岛素,每天4次。我们每天皮下注射胰岛素总量的50%基础胰
岛素,用于餐食胰岛素的注射,然后再根据血糖监测结果来调整胰岛素剂量。对于胰岛功能几乎完全没有的1型糖尿病非常重要,静脉注射胰岛素,一般基础胰岛素用中效胰岛素或长效胰岛素,而中效胰岛素和长效胰岛素达到峰值4个小时左右,所以皮下胰岛素必须在停止静脉胰岛素前 1~4h 给予,保证病人在停止静脉胰岛素时,还能有一个充分的基础胰岛素的补充。
(六)根据体重计算全天计划的胰岛素用量
根据病人体重来计算全天的胰岛素用量。全天胰岛素用量 = 体重( kg )×( 0.3 ~0.6 );对于较瘦的新出现高血糖的患者或 T1DM 患者乘的系数应偏低;对于超重伴中等高血糖的患者起始量至少应为 0.3 units/kg/day ;肥胖已诊 T2DM 者 BG 在 140 ~
240mg/dl 者,起始剂量 0.4 units/kg/day ;肥胖已诊 T2DM 者或使用糖皮质激素后 >240 mg/dl,起始剂量 0.5 units/kg/day ;全天胰岛素分配: 50% basal insulin + 50% nutritional insulin 。
(七)住院的 2 型糖尿病患者起始胰岛素的计算
病人进餐不是很规律时,应该考虑从一个低剂量起始,基础胰岛素剂量至少可以从
0.15 units / kg 体重开始起步,病人进餐不规律时,可以根据他一餐的进餐量,制定一个参考餐时胰岛素剂量。比如每 10克的餐食化合物,可以考虑1U的胰岛素。还可以根据先实验性的给予餐时胰岛素,然后再根据反应,来摸出一个非常适合个体的胰岛素剂量。
(八)皮下胰岛素的使用
皮下胰岛素的使用,有效的胰岛素治疗要覆盖基础和餐时胰岛素的需要以达到目标血糖。住院患者常需要更多的胰岛素以达到目标血糖。除了基础和餐时胰岛素的需要,当出现非预期的高血糖时,患者常需要追加胰岛素。
(九)规范、严密的血糖监测是治疗安全的必要保障
对于住院患者高血糖的控制,规范严密的血糖监测是治疗安全的必要保证,静脉输注胰岛素的患者是需要每1~2小时监测血糖,而皮下注射胰岛素需要每天5~7次的血糖监测。即空腹 - 早餐后 - 午餐前 / 后 - 晚餐前 / 后 - 睡前 -3am ,这样帮助我们判断病人是不是有凌晨低血糖,帮助我们调整基础胰岛素的使用。
(十)床旁血糖监测
帮助我们监测血糖非常好的工具是床旁快速血糖仪,对于血糖仪的监测,强大的质控程序是十分必要的
, 一些使毛细血管血糖测定不准确的特殊情况 包括:休克,低氧血症,脱水 ;红细胞压积增大 ;胆红素,甘油三酯升高 ;某些药物 ( 如对乙酰氨基酚、多巴胺、水杨酸盐 ) 。
(十一)程序的实施
对于住院患者血糖控制的理想需要多学科的合作,管理上的支持 ,药物和治疗委员会的许可,格式 ( 医嘱,流程图 , 医疗护理计划表 ) ,教育:护士,药房人员,内科医生,新患者,患者协会 ,监督 / 质量保证。
简述住院患者血糖控制的策略和程序 ?
四、患者出院后的血糖控制
DIGAMI2是对急性心梗合并糖尿病患者的研究。DIGAMI1研究设计是病人在急性期用静脉胰岛素,然后用多针皮下注射胰岛素和常规治疗的对比。DIGAMI2分三组,第一组是急性期用胰岛素,然后葡萄糖铺设,第二组是急性期用胰岛素,以后口服用药,第三组是常规治疗。主要是第一组和第二组的比较,即病人血糖稳定之后的血糖控制,是用胰岛素治疗更好,还是改成口服药物。
(一) DIGAMI2研究结果
DIGAMI2研究结果,这三组得到了一个阴性结果,这三组患者的所有原因死亡,实际上是并没有差别。它的次要终点包括卒中的发生和再发心梗,这三组依然没有差别。
(二) 阴性结果原因分析
入选总患者例数低于预期;随机化的问题使三组患者不够均衡;Group 3 中急性期
有 14% 静脉输注了胰岛素,41% 注射了胰岛素;Group1 中接受每日 >3 次胰岛素注射的
患者不足 50% ;三组长期血糖控制无显著差异;三组的合并用药。
(三)患者出院后的血糖控制方案
DIGAMI2的阴性结果,告诉我们如果合并2型糖尿病的心梗患者,过了急性期后,血糖
控制的方法并不重要,而是血糖控制的水平可能对于预后的影响更加重要。出院之后血糖控
制的方案,并不一定要坚持胰岛素治疗方案,我们把病人还原到作为糖尿病人,他在糖尿病
发生的病程中处于哪一个阶段。推动糖尿病学发展的动力实际上是β细胞功能的进行性衰
竭。β细胞功能进行性的衰竭决定了糖尿病的治疗是一个由单药、多药然后到一个多种药物
加基础胰岛素,到基础加餐时这样一个由简单到复杂的升阶梯的治疗方案。出院后患者病情
的选择,要考虑病人的糖尿病的病程、胰岛功能和胰岛素的敏感性,不拘泥于胰岛素的治疗。
最重要的治疗实际上是让患者的血糖达到设定的合理目标。
(四)向院外治疗转换的最佳策略
对于糖尿病患者,不仅对病人有详细的口头指导,同时最好有书写清晰的书面指导,
最好有关于胰岛素使用的书面指导,在出院后一个月进行患者随访。教会病人一些自我管理
的知识,在医生、护士以及一些助理营养师、社会的一些志愿者来共同的工作,使我们的糖
尿病患者能够达到远期的死亡率下降的目标。
住院患者的高血糖越来越受到研究者的广泛关注,这不仅仅指既往患有糖尿病的患者,还包括入院期间新诊断为糖尿病的患者或住院期间发生的应激性高血
糖。高血糖意味着住院患者可能的不良结局,但在如何管理住院患者高血糖这一问
题的认识历程上却存在争议。
中日友好医院内分泌科卜石 写在课前的话 大多数糖尿病患者可在门诊随诊调整血糖,但当血糖过高或合并其他疾病时需住院治疗。住院的高血糖患者可以既往有糖尿病史,也可能是非糖尿病患者因应激因素出现反应性高血糖,大量研究表明反应性高血糖对住院患者存在不利影响,并严重影响预后。糖尿病患者在多种诱因下血糖明显升高,严重时可出现酮症酸中毒或高渗性非酮症糖尿病昏迷,若得不到积极治疗,病死率极高。因此院内高血糖需认真对待,积极治疗。 一、住院患者高血糖管理的意义 (一)住院患者的糖尿病 糖尿病在住院患者常见共患疾病中排位第四,10 ~ 12% 的出院患者患有糖尿病,29% 的心脏手术患者患有糖尿病,使患者住院时间延长 1 ~ 3 天,糖尿病患者住院的死亡率是非糖尿病患者的 2 倍。 (二)未确诊糖尿病的患者中的高血糖 约 38 %的住院患者存在高血糖,其中 26% 有已知糖尿病史,12% 无糖尿病史。新发现的高血糖与下列因素相关 : 一,院内死亡率 (16%) 高于有已知糖尿病史的患者 (3%) 和血糖正常的患者 (1.7%) ,P 值均 < 0.01 ;二,住院时间延长,患者收入重症监护病房的机率增加;三,出院回家的机率减少(更多的人需要转院或家庭护理)。 (三) Portland 糖尿病计划 美国 Portland 糖尿病计划研究,选择心脏手术后的病人,用两种方法控制血糖,一是高血糖之后临时注射短效胰岛素控制血糖,这种血糖控制不理想。还有一种方式是连续胰岛素推注来控制血糖,病人的血糖控制得很理想,病人胸骨切口感染的机率显著低于血糖控制不好的诊疗方案。
对于手术科室,高血糖的控制与手术的预后息息相关,美国Portland糖尿病计划,对于心脏手术的病人,胸骨切口感染的机率与糖尿病治疗方案的关系(如以下图一所示),我们可以看到开始前半部分这条绿色的线,患者没有连续静脉胰岛素输注控制血糖,只是口服药或高血糖时临时注射短效胰岛素,患者胸骨切口感染的概率非常高。换用了连续输注胰岛素治疗后,胸骨切口的感染机率显著下降。紫色的这条线是病人一直在用连续胰岛素输注,血糖控制得很理想,血糖的控制有利于预防患者手术切口的感染。 图一:深部胸骨切口感染机率与胰岛素治疗方案的关系 以下图二所示:对于心脏手术切口感染的患者,术后第一天的血糖和切口感染率,呈明显的正相关关系,也就是当患者第一天的血糖越高,术后深部切口的感染率就越高。
Medicine and health education医药卫生教育C HI NA HE A LT H I NDUS T R Y 肿瘤是一种严重威胁人类生命健康的疾病,根据严重程度可分为良性肿瘤和恶性肿瘤。在我国,每10万人中就有286人患癌,50岁以上人群占全部发病的80%以上[1]。因此,肿瘤疾病的防治及患者的管理越来越受到医学界的重视。肿瘤患者全程管理是指从对易患人群的预防指导、早期筛查、诊断、综合治疗、康复指导、到临终关怀等一系列介入、指导措施的过程,目的是为了给予肿瘤患者全面、系统、有效的治疗和监督管理,提高患者生存质量,延长生存时间。在对肿瘤患者全程管理的过程中,要求临床医师要具有完善的临床诊疗知识和技能,能够切实减轻患者痛苦,同时还要具备高度的责任心和使命感。该文探讨肿瘤患者全程管理实施措施对临床医师培训教学的影响。 1肿瘤患者全程管理内容 1.1严格实施首诊责任制 肿瘤患者就诊时第一位接诊的肿瘤科医师就是患者的首诊医师,随后患者的检查、诊断、治疗、会诊、转诊、出院指导、随访等一系列工作全部由首诊医师负责,若患者出现病情加重,需要抢救时,首诊医师必须到场,必要时由首诊医师报告上级医生,申请会诊、协同抢救等。首诊负责制的实施,有利于医师对患者病情的全面掌握,客观地根据病情需要进行相应治疗,从而提高治疗效率。 1.2肿瘤患者的综合治疗 患者的主管医师应根据患者病情,以循证医学理念 DOI:10.16659/https://www.doczj.com/doc/0611210284.html,ki.1672-5654.2016.22.124 肿瘤患者全程管理在临床教学中的意义 刘越,屈中玉,万里新 河南省南阳市中心医院肿瘤一科,河南南阳473000 [摘要]随着政府对临床医师的管理与培训力度加大,临床医师规范化培训已成为医学生毕业后教育的重要组成部分,是医学生从专业知识学习到临床经验学习的过渡阶段,对高水平的临床医师塑造起着承前启后的重要作用。医院临床医师的各项工作均可对培训医生造成深远影响,不仅帮助培训医生将学校学到的医学专业知识与实际工作中的实践经验相结合,而且还教会其独立灵活运用知识的方法与思路,最重要的是教会培训医生养成良好的工作习惯,树立高尚医德医风。该文对肿瘤患者全程管理措施进行剖析,并讨论其在临床医生培训教学中的意义。 [关键词]肿瘤患者;全程管理;医师培训 [中图分类号]R246.5[文献标识码]A[文章编号]1672-5654(2016)08(a)-0124-03 Significance of Whole-process Management of Tumor Patients in the Clini-cal Teaching LIU Yue,QU Zhong-yu,WAN Li-xin First department of Oncology,Nanyang Central Hospital of Henan Province,Nanyang,Henan Province,473000China [Abstract]With the increase of management and training of clinical physicians by government,the standardized training of clinical physicians has already been the important component of education of medical students after graduation,and it is the transition phase of medical students from the professional knowledge learning to clinical experience learning,and plays a pivot role in shaping the high-level clinical physicians.Various work of the hospital clinical physicians can have a profound effect on the training doctors,which can not only help the training doctors combine the medical professional knowledge learned in the school with the practice experience in the practice work,but also teach them methods and thinking ways of applying knowledge independently and flexibly,above all,it can teach the training doctors to develop a good work habit and establish noble medical morals.The paper will analyze the whole-process management measures of tumor patients and dis-cusses the significance of it in the training and teaching of clinical doctors. [Key words]Tumor patients;Whole-process management;Training of physicians [作者简介]刘越(1987.12-),男,河南南阳人,硕士研究生,住 院医师,研究方向:肿瘤学。 124 中国卫生产业
中国成人住院患者高血糖管理目标专家共识 中华医学会内分泌学分会于2011 年5 月发表了《中国成人2 型糖尿病HbA1c控制目标专家共识》,建议糖尿病患者血糖控制目标应遵循个体化原则,即根据病情分层和社会因素的差异设定相对合理、因人而异的HbA1c控制目标,强调不要因为要求HbA1c达标或正常化而增加患者低血糖风险,或使超重和肥胖患者体重增加,或使患者死亡等风险增加。 虽然对住院患者的高血糖管理不可能以HbA1c为目标,而是以血糖为目标值,该共识所提出的按病情分层及个体化原则仍适用。随着我国医疗保障体系的改变,住院患者越来越多,而糖尿病患病率居高不下,成人住院患者中高血糖较常见,这些患者的高血糖管理目标制定问题亟待解决。 2009 年美国内分泌医师协会(AACE)和美国糖尿病学会(ADA)联合发布了《住院患者血糖管理共识》,针对重症患者和非重症患者提出了相应的血糖控制目标。2011 年美国内科医师协会(ACP)发表了《住院强化胰岛素治疗控制血糖管理指南》。这些权威指南与我国住院患者情况不甚一致,如由于各种原因,我国住院患者病情轻者比例较高,甚至新诊断糖尿病患者也被收入医院治疗,住院期间新发现的糖尿病较多,往往为作术前准备等,因此患者病情差异很大。 实际上不论高血糖还是低血糖,都可影响住院患者的预后、住院时间和住院费用。为了较合理地解决临床工作者的实际问题,中华医学会内分泌学分会组织专家对我国成人住院患者高血糖管理制定了个体化的血糖管理目标。 一、共识要点 (一)证据等级 参照ADA 的证据等级分级标准,标注于相应推荐后的括号中。 (二)住院高血糖诊断标准 患者住院期间任意时点的血浆葡萄糖水平>7.8mmol/L(E级)。 (三)高血糖管理总体原则 针对不同患者制定个体化的血糖控制目标;一般情况下不必快速降糖和快速达标;糖尿病患者住院期间血糖不一定要达标;降糖治疗应尽量避免低血糖,尽量避免超重及肥胖患者体重增加;另一方面,不能因采用宽松血糖管理而增加感染和高血糖危象的风险。 (四)血糖控制目标分层 1. 一般控制: 空腹血糖(FBG)或餐前血糖(PMBG):6~8mmol/L;餐后2h血糖(2hPBG)或不能进食时任意时点血糖水平:8~10mmol/L。 2. 宽松控制:FBG或PMBG:8~10mmol/L;2hPBG或不能进食时任意时点血糖水平:8~12mmol/L,特殊情况可放宽至1 3.9mmol/L。 3. 严格控制:FBG或PMBG: 4.4~6.0mmol/L;2hPBG或不能进食时任意时点血糖水平:6~8mmol/L。 (五)不同病情患者血糖控制目标的建议 1. 非手术住院患者:
围术期管理专家共识(快捷版) 中华医学会麻醉学分会 ?异常增高是围术期的常见问题。一方面,手术创伤应激诱发机体分泌儿茶酚胺、皮质醇和炎性介质等拮抗因子,促使增高。另一方面,合并、等抵抗或分泌障碍疾病的患者更容易发生围术期高。另外,围术期经常使用的激素、含糖营养液等进一步增加了高的风险。值得注意的是,长时间禁食和不恰当的降糖治疗也有引起患者低和剧烈波动的可能。 大量证据表明,围术期异常(包括高、低和波动)增加手术患者的死亡率,增加感染、伤口不愈合以及心脑血管事件等并发症的发生率,延长住院时间,影响远期预后。合理的和调控是围术期管理的重要组成部分,应当得到重视。据此,中华医学会麻醉学分会于2014 年组织专家组起草和制订了《》,本文是在此基础上进一步修订的2015 年快捷版本。 围术期管理的基本原则 识别围术期异常的高危人群围术期异常以高为主,可分为合并的高和应激性高两类(stress-induced hyperglycemia)。一般手术围术期高以合并者居多。目前我国患病率逐年增高,合并的外科手术患者也日趋增多,其中相当比例的患者术前并未得到正确诊断和有效控制。有国外研究报道,择期手术中10%以上的患者合并隐匿性。与普通人群相比,合并尤其是未发现、未治疗的患者升高更加显着,围术期死亡率和并发症发生率更高,应当在术前加以识别。而单纯由于应激导致显着增高者往往提示手术应激很强,或合并感染、败血症等并发症,可能为危重患者。
合理的控制目标大量循证医学证据表明,控制有利于减少外科重症患者术后感染等并发症,但控制过于严格(如降至“正常”范围)则增加低风险,对降低总死亡率并无益处。尽管目前的结论主要来源于对ICU 重症患者以及体外循环心脏手术患者的研究,对一般外科手术患者的理想值尚缺乏高级别的研究证据,但采用适当宽松的控制目标已得到了广泛的共识。 围术期管理的要点围术期管理的要点在于控制高,同时避免发生低,维持平稳。因禁食、降糖方案未及时调整或降糖治疗中断等因素造成的围术期波动比稳定的高危害更大。严密的、及时调整降糖治疗方案是保持围术期平稳的关键。应根据患者术前水平、治疗方案、有无并发症、手术类型等进行全面评估,制定个体化的管理方案。 术前评估与术前准备 术前评估 1.反映采血前三个月的平均水平,可用于术前筛查和评价控制效果。对既往无病史者,如果年龄≥45岁或≥25kg/m2,同时合并、高血脂、心血管疾病、家族史等高危因素,行心脏外科、神经外科、骨科、创伤外科、器官移植等高危手术者,推荐术前筛查?;?≥6.5%即可诊断。既往已有明确病史的患者,?≤7%提示控制满意,围术期风险较低;?>8.5%者建议考虑推迟择期手术。单纯应激性高者?正常。注意贫血、近期输血等因素可能干扰?测量的准确性。
中国成人住院患者高血糖管理目标专家共识(一) 中华医学会内分泌学分会于2011年5 月发表了《中国成人2 型糖尿病HbA1c控制目标专家共识》,建议糖尿病患者血糖控制目标应遵循个体化原则,即根据病情分层和社会因素的差异设定相对合理、因人而异的HbA1c控制目标,强调不要因为要求HbA1c达标或正常化而增加患者低血糖风险,或使超重和肥胖患者体重增加,或使患者死亡等风险增加。 虽然对住院患者的高血糖管理不可能以HbA1c为目标,而是以血糖为目标值,该共识所提出的按病情分层及个体化原则仍适用。随着我国医疗保障体系的改变,住院患者越来越多,而糖尿病患病率居高不下,成人住院患者中高血糖较常见,这些患者的高血糖管理目标制定问题亟待解决。 2009 年美国内分泌医师协会(AACE)和美国糖尿病学会(ADA)联合发布了《住院患者血糖管理共识》,针对重症患者和非重症患者提出了相应的血糖控制目标。2011 年美国内科医师协会(ACP)发表了《住院强化胰岛素治疗控制血糖管理指南》。这些权威指南与我国住院患者情况不甚一致,如由于各种原因,我国住院患者病情轻者比例较高,甚至新诊断糖尿病患者也被收入医院治疗,住院期间新发现的糖尿病较多,往往为作术前准备等,因此患者病情差异很大。 实际上不论高血糖还是低血糖,都可影响住院患者的预后、住院时间和住院费用。为了较合理地解决临床工作者的实际问题,中华医学会内分泌学分会组织专家对我国成人住院患者高血糖管理制定了个体
化的血糖管理目标。 一、共识要点 (一)证据等级 参照ADA 的证据等级分级标准,标注于相应推荐后的括号中。(二)住院高血糖诊断标准 患者住院期间任意时点的血浆葡萄糖水平>7.8mmol/L(E级)。(三)高血糖管理总体原则 针对不同患者制定个体化的血糖控制目标;一般情况下不必快速降糖和快速达标;糖尿病患者住院期间血糖不一定要达标;降糖治疗应尽量避免低血糖,尽量避免超重及肥胖患者体重增加;另一方面,不能因采用宽松血糖管理而增加感染和高血糖危象的风险。 (四)血糖控制目标分层 1. 一般控制: 空腹血糖(FBG)或餐前血糖(PMBG):6~8mmol/L;餐后2h血糖(2hPBG)或不能进食时任意时点血糖水平:8~10mmol/L。 2. 宽松控制:FBG或PMBG:8~10mmol/L;2hPBG或不能进食时任意时点血糖水平:8~12mmol/L,特殊情况可放宽至1 3.9mmol/L。 3. 严格控制:FBG或PMBG: 4.4~6.0mmol/L;2hPBG或不能进食时任意时点血糖水平:6~8mmol/L。 (五)不同病情患者血糖控制目标的建议 1. 非手术住院患者: (1)新诊断、病程较短、无并发症和严重伴发疾病的非老年(﹤65岁)糖尿病患者:若降糖治疗无低血糖及体重增加(超重和肥胖患者)等不
危重患者血糖的监测及控制姓名:科室:得分: 一、选择题: 【A型题】 1、下列选项中不是高血糖发病机制的是:( D ) A.胰岛素抵抗 B.应激 C.严重感染 D.肾上腺危像 E.胰岛B细胞功能丧失 2、胰岛素注射优先选择的部位是:( A ) A.腹部 B.大腿内侧 C.臀部 D.手臂 E.静脉给药 3、以下哪种胰岛素属于速效胰岛素?( B )
A.诺和灵 R B.诺和锐 C.诺和灵N D.甘精胰岛素 E.甘舒霖N 4、下列哪项指标反映糖尿病患者近2-3月血糖控制不佳( D ) A.尿糖阳性 B.血糖>30mmol/L C.尿酮体强阳性 D.糖化血红蛋白A1为15.8% E.基础血浆C-肽水平低于400pmol/L 【B型题】 A.阴离子间隙增大 B.血浆乳酸5mmol/L C.尿糖阴性 D.空腹血糖9.1mmol/L E.血钠155mmol/L 5、高渗性昏迷( E )
6、糖尿病酮症酸中毒( A ) 7、低血糖昏迷( C ) 8、糖尿病( D ) 9、乳酸性酸中毒( B ) 【多选题】 10、下列关于重症患者血糖控制中正确的说法是:( ABCDE ) A.解除应激因素 B.合理输注葡萄糖 C.静脉使用胰岛素 D.根据血糖监测情况调整胰岛素用量 E.一旦出现低血糖,静脉给予50%葡萄糖输入 二、简答题: 1、高血糖的危害: 答: 1.高血糖可以降低机体的免疫功能。2.高血糖也可降低补体的活性, 糖通过补体进行糖化作用, 和微生物竞争与补体的结合, 抑制调理作用。3.高血糖是加重机体能量代谢障碍的重要影响因素。高度应激状态下的高能耗、高氧耗和高分解代谢更加重了机体能量储备的耗竭, 最终可以导致细胞水肿、溶解和器官功能衰竭。2、患者发生高血糖的机制:
围术期血糖管理专家共识 中华医学会麻醉学分会 黄宇光(负责人)高卉(执笔人)郭向阳郭政王国林王国 年马正良徐世元郑宏 围术期手术应激可引起糖尿病和非糖尿病患者血糖水平增高。同时,禁食水、肠道准备以及不恰当的降糖治疗也可能导致患者血糖降低。大量证据表明,围术期血糖异常(包括高血糖、低血糖和血糖波动)增加手术患者的死亡率和并发症发生率,延长住院时间,影响远期预后。合理的围术期血糖管理可使手术患者获益,具有重要意义。 一、术前评估与术前准备 (一)术前评估 1、既往有糖尿病病史的患者,术前应当明确糖尿病类型、病程、目前的治疗方案、血糖水平是否达标、低血糖发作情况、有无糖尿病并发症以及并发症的严重程度。 糖化血红蛋白HbA1C反映术前三个月的平均血糖水平,是血糖长期控制的可靠指标。糖尿病患者除监测空腹、三餐后、睡前血糖谱之外,推荐术前检测HbA1C,结果≤7%者提示血糖控制满意。应当注意贫血、近期输血等因素可能干扰HbA1C 测量的准确性。 2、糖尿病患者中约1/3未得到诊断,与已经确诊并接受治疗的糖尿病患者相比,这类患者围术期风险更高。对既往无糖尿病病史者,如果年龄≥45岁或体重指数BMI≥25kg/m2,同时合并高血压、高血脂、心血管疾病、糖尿病家族史等高危因素,行心脏外科、神经外科、骨科、器官移植、创伤等高危手术者,推荐筛查HbA1C。HbA1C≥6.5%诊断糖尿病;HbA1C<6.5%,合并血糖升高者,提示应激性高血糖。 3、筛查引起围术期血糖波动的因素。地塞米松常用于预防术后恶心呕吐,可升高血糖水平。使用其他糖皮质激素、生长抑素、缩血管药物和免疫抑制剂也可以引起血糖水平增高。恶性肿瘤、心衰、肝肾功能不全、严重感染的患者低血糖风险增加。术前血糖波动大、强化胰岛素治疗的患者容易出现低血糖。 (二)术前准备
《中国成人住院患者高血糖管理目标》专家共识解读 在我国,随着医疗保险体系的健全,住院患者越来越多,住院人群的高血糖已是常见的临床问题。成人住院患者病情跨度较大,各种疾病都可能伴发或者合并高血糖或糖尿病。全球糖尿病患病率正逐年升高,2011年国际糖尿病联盟(IDF)的数据显示,全球糖尿患者数为3.66亿,并且这个数字还在不断上升。2008年流行病学调查资料表明,我国20岁以上人群糖尿病患病率为9.7%,已成为全球糖尿病第一大国。如此庞大的糖尿患者群对于个人、家庭和社会都是沉重的负担。为合理有效地管理住院高血糖患者,中华医学会内分泌学分会组织相关专家,编写了中国成人住院患者高血糖管理目标的专家共识,为各科临床医师提供重要指导。 1编写背景 如何合理控制患者的血糖是糖尿病治疗的重要环节之一,安全有效的血糖控制可延缓糖尿病的进展及其并发症的发生。多年来,随着许多大型临床研究结果的不断发布,血糖控制的目标也不断发生变化。血糖的控制是一个长期的过程,糖化血红蛋白(HbA1c)是一个公认的较好评价指标。2010年中华医学会内分泌学分会曾颁布了《中国成人2型糖尿病HbA1c控制目标专家共识》,该共识所提出的病情分层和个体化原则的理念仍适用于成人住院患者。住院患者的血糖控制目标不可能以HbA1c为标准,目前行之有效的指标仍然是血糖,因此临床急需以不同病情人群为标准的分层血糖管理指导原则。 住院患者中高血糖比较常见。美国的最新调查结果显示,在重症监护病房(ICU)和非ICU住院高血糖的发生率分别为32.2%和32%,中国上海成人内科重症监护病房(MICU)的高血糖发生率为26.3%。高血糖会降低免疫反应、增加心血管事件的发生、促进血栓形成及延迟伤口愈合等,由此增加并发症的发生率、病死率及医疗费用开支,其住院时间也相应较长。因此,住院患者高血糖越来越受到临床医务人员的高度重视。 成人住院患者高血糖,其血糖控制目标是多少一直以来存在不少争议。国外大样本研究结果认为,对于住院高血糖患者进行强化胰岛素治疗使血糖控制在正常范围,可明显减少住院期间并发症发生率。但随后的一些研究结果使这种观点倍受质疑,如2009年发表的针对ICU患者的为期90d的多中心随机对照研究发现,强化血糖控制组的病死率高于常规治疗组,同时指出低血糖可能是其中重要的原因,由此引发了关于住院期间高血糖管理的更大争议。 针对上述讨论和争议,美国内分泌医师协会(AACE)联合美国糖尿病学会(ADA)于2009年发布了《住院患者血糖管理共识》,2011年美国内科医师协会(ACP)也发表了《住院强化胰岛素治疗控制血糖管理指南》。上述两个权威指南针对人群与我国情况有所不同,如我国住院患者病情较轻者比例较高,甚至新诊断糖尿病患者也被收入院治疗,住院期间新发现的糖尿病患者较多,常常住院做术前准备等,因此病情差异很大。在这种背景下,中华医学会内分泌学分会综合近期大规模临床研究资料及这些新的指南和共识的意见,结合我国的实际情况,制定了关于中国成人住院患者高血糖管理的共识,以指导有效、安全地控制住院患者的高血糖。
围术期血糖管理专家共识 围术期手术应激可引起糖尿病和非糖尿病患者血糖水平增高。同时,禁食水、肠道准备以及不恰当的降糖治疗也可能导致患者血糖降低。大量证据表明,围术期血糖异常(包括高血糖、低血糖和血糖波动)增加手术患者的死亡率和并发症发生率,延长住院时间,影响远期预后。合理的围术期血糖管理可使手术患者获益,具有重要意义。 一、术前评估与术前准备 (一)术前评估 1、既往有糖尿病病史的患者,术前应当明确糖尿病类型、病程、目前的治疗方案、血糖水平是否达标、低血糖发作情况、有无糖尿病并发症以及并发症的严重程度。 糖化血红蛋白HbA1C反映术前三个月的平均血糖水平,是血糖长期控制的可靠指标。糖尿病患者除监测空腹、三餐后、睡前血糖谱之外,推荐术前检测HbA1C,结果≤7%者提示血糖控制满意。应当注意贫血、近期输血等因素可能干扰HbA1C 测量的准确性。 2、糖尿病患者中约1/3未得到诊断,与已经确诊并接受治疗的糖尿病患者相比,这类患者围术期风险更高。对既往无糖尿病病史者,如果年龄≥45岁或体重指数BMI≥25kg/m2,同时合并高血压、高血脂、心血管疾病、糖尿病家族史等高危因素,行心脏外科、神经外科、骨科、器官移植、创伤等高危手术者,推荐筛查HbA1C。HbA1C≥6.5%诊断糖尿病;HbA1C<6.5%,合并血糖升高者,提示应激性高血糖。 3、筛查引起围术期血糖波动的因素。地塞米松常用于预防术后恶心呕吐,可升高血糖水平。使用其他糖皮质激素、生长抑素、缩血管药物和免疫抑制剂也可以引起血糖水平增高。恶性肿瘤、心衰、肝肾功能不全、严重感染的患者低血糖风险增加。术前血糖波动大、强化胰岛素治疗的患者容易出现低血糖。 (二)术前准备 1、手术当日停用口服降糖药和非胰岛素注射剂。磺脲类和格列奈类药物可能引起低血糖,术前最好停用24小时;肾功能不全或使用静脉造影剂的患者术前停用二甲双胍24~48小时;停药期间使用常规胰岛素控制血糖。无需禁食水的短小局麻手术可保留口服降糖药。 2、入院前已使用胰岛素者,多为控制基础血糖的中长效胰岛素加控制餐后血糖的短效胰岛素的联合方案。手术安排当日第一台,停用早餐前短效胰岛素,继续使用中效或长效基础胰岛素,具体剂量调整见表1。使用皮下埋置胰岛素泵的患者由专业人员进行调节,保留胰岛素基础用量。避免不必要的过长时间禁食,减少对常规血糖控制方案的干扰。
2017中国住院患者血糖管理专家共识 2017中国住院患者血糖管理专家共识2017-02-15 MediEndo周讯院内高血糖是指血糖水平>7.8 mmol/L,若血糖水平持续而明显地高于此水平则提示患者有可能需要接受治疗。中国医师协会内分泌代谢科医师分会联合中国住院患者血糖管理专家组共同制定了《中国住院患者血糖管理专家共识》。共识主要包括以下内容:住院患者的血糖控制目标住院患者的血糖管理内分泌科糖尿病患者的住院标准糖尿病患者有以下情况建议住院:·新诊断1型糖尿病;·新诊断2型糖尿病需进行慢性并发症筛查或评估,或血糖较高需考虑胰岛素强化治疗;·新诊断的糖尿病患者,不能明确分型,需入院进一步明确分型;·糖尿病妊娠或妊娠糖尿病(详见“糖尿病妊娠及妊娠糖尿病住院患者的血糖管理”部分);·糖尿病合并急性并发症如糖尿病酮症或糖尿病酮症酸中毒(DKA)、高血糖高渗状态和乳酸酸中毒伴高血糖等;·糖尿病血糖控制差或不稳定,经门诊调整治疗不达标;·病程长的糖尿病需进行慢性并发症筛查或评估;·糖尿病合并各种应激状态如心脑血管意外、创伤、感染和手术等;·糖尿病患者围手术期血糖不达标者;·糖尿病合并各种严重慢性并发症如各种神经病变、视网膜病变、肾病、糖尿病足溃疡伴或不伴感染等;·糖尿病合并多脏器功能不全
如肝肾心肺功能不全等;·特殊类型糖尿病;·糖尿病患者在门诊治疗过程中,出现严重低血糖或经常出现低血糖症状者;·需要安装胰岛素泵治疗的患者;·糖尿病患者需要接受胰岛细胞移植或干细胞治疗者。糖尿病患者在经住院短期优化血糖控制,完善相关检查和缓解应激状态和病情之后,可在出院前修改为出院可维持的方案或维持住院治疗的方 案门诊治疗。内分泌科住院糖尿病患者的血糖管理为了进一步规范内分泌科住院成人糖尿病患者的血糖管理,制定本共识。管理流程见图1,就其中血糖管理部分阐述如下。1管理对象内分泌科住院的成人糖尿病患者。2血糖管理①合并急危重症(a)合并急性并发症:DKA、高血糖高渗状态、乳酸酸中毒伴高血糖。严重糖代谢紊乱伴水、电解质、酸碱平衡紊乱时的降糖治疗:此时患者处于急性糖代谢严重紊乱状态,合并脱水、电解质紊乱甚至酸中毒,危及生命。补液和胰岛素的应用有利于最大限度地逆转病情。在积极补液,有效改善组织灌注的同时,给予小剂量短效胰岛素静脉滴注,开始时按每小时每千克体重计算胰岛素的剂量0.1 U·kg-1·h-1,每1小时监测血糖。之后根据血糖下降速度调整胰岛素剂量,血糖下降速度一般控制在每小时降低3.9~6.1 mmol/L为宜。如第1个小时血糖下降不明显,且脱水已基本纠正,胰岛素剂量可加倍。当血糖降至13.9 mmol/L时,胰岛素剂量减至0.05~0.1 U·kg-1·h-1,使血糖稳定在8.0~
中国成人住院患者高血糖管理目标》专 家共识解读 摘要:住院患者中高血糖可增加其并发症的发生率、病死率及医疗费用开支,并延长住院时间。为安全、有效地控制住院患者的高血糖,中华医学会内分泌学分会组织相关专家制定了关于中国成人住院患者高血糖管理的共识原则:强调个体化原则,根据不同患者和不同病情制定分层血糖控制目标;糖尿病患者住院期间血糖不一定要求达标;一般不应该快速降糖;降糖治疗应尽量避免低血糖及超重和肥胖者体重增加;避免宽松血糖管理增加感染和高血糖危象的风险。关键词:高血糖;住院患者;共识 在我国,随着医疗保险体系的健全,住院患者越来越多,住院人群的高血糖已是常见的临床问题。成人住院患者病情跨度较大,各种疾病都可能伴发或者合并高血糖或糖尿病。全球糖尿病患病率正逐年升高,2011年国际糖尿病联盟(IDF)的数据显示,全球糖尿患者数为3.66亿,并且这个数字还在不断上升。2008年流行病学调查资料表明,我国20岁以上人群糖尿病患病率为9.7%,已成为全球糖尿病第一大国。如此庞大的糖尿患者群对于个人、家庭和社会都是沉重的负担。为合理有效地管理住院高血糖患者,中华医学会内分泌学分会组织相关专家,编写了中国成人住院患者高血糖管理目标的专家共识,为各科临床医师提供重要指导。 1编写背景 如何合理控制患者的血糖是糖尿病治疗的重要环节之一,安全有效的血糖控制可延缓糖尿病的进展及其并发症的发生。多年来,随着许多大型临床研究结果的不断发布,血糖控制的目标也不断发生变化。血糖的控制是一个长期的过程,糖化血红蛋白(HbA1c)是一个公认的较好评价指标。2010年中华医学会内分泌学分会曾颁布了《中国成人2型糖尿病HbA1c控制目标专家共识》,该共识所提出的病情分层和个体化原则的理念仍适用于成人住院患者。住院患者的血糖控制目标不可能以HbA1c为标准,目前行之有效的指标仍然是血糖,因此临床急需以不同病情人群为标准的分层血糖管理指导原则。 住院患者中高血糖比较常见。美国的最新调查结果显示,在重症监护病房(ICU)和非ICU住院高血糖的发生率分别为32.2%和32%,中国上海成人内科重症监护病房(MICU)的高血糖发生率为26.3%。高血糖会降低免疫反应、增加心血管事件的发生、促进血栓形成及延迟伤口愈合等,由此增加并发症的发生率、病死率及医疗费用开支,其住院时间也相应较长。因此,住院患者高血糖越来越受到临床医务人员的高度重视。 成人住院患者高血糖,其血糖控制目标是多少一直以来存在不少争议。国外大样本研究结果认为,对于住院高血糖患者进行强化胰岛素治疗使血糖控制在正常范围,可明显减少住院期间并发症发生率。但随后的一些研究结果使这种观点倍受质疑,如2009年发表的针对ICU患者的为期90d的多中心随机对照研究发现,强化血糖控制组的病死率高于常规治疗组,同时指出低血糖可能是其中重要的原因,由此引发了关于住院期间高血糖管理的更大争议。 针对上述讨论和争议,美国内分泌医师协会(AACE)联合美国糖尿病学会(ADA)于2009年发布了《住院患者血糖管理共识》,2011年美国内科医师协会(ACP)也发表了《住院强化胰岛素治疗控制血糖管理指南》。上述两个权威指南针对人群与我国情况有所不同,如我国住院患者病情较轻者比例较高,甚至新诊断糖尿病患者也被收入院治疗,住院期间新发现的糖尿病患者较多,常常住院做术前准备等,因此病情差异很大。在这种背景下,中华医学会内分泌学分会综合近期大规模临床研究资料及这些新的指南和共识的意见,结合我国的实际情况,制定了关于中国成人住院患者高血糖管理的共识,以指导有效、
导语:近期,美国内科医师协会(ACP)发布了住院患者血糖控制指南(指南原文下载),将住院患者的目标血糖水平适度宽松化,即随机血糖水平目标值应为7.8~ 11.1mmol/L,而非<7.8mmol/L;提出重症监护室患者更应注意,不要给予强化胰岛素治疗。 ACP临床政策主管AmirQaseem指出,在内科或外科住院患者中,不论患者是否合并糖尿病,血糖水平升高的现象都很常见。高血糖可导致并发症发生率和死亡率升高,并降低机体的免疫应答,延迟愈合及诱发心血管事件。但如果给予这些患者强化降糖治疗,严重低血糖发作比高血糖更危险。本期特邀许樟荣教授针解读指南的精要,同时结合我国临床现状作一番阐述。 近日,ACP修订了对住院患者血糖控制目标值的推荐,强调临床医生应将随机血糖控制目标设定为7.8~11.1mmol/L,而不是既往的将血糖降至正常水平(4.4~ 6.1mmol/L);不应对重症监护病房中的合并高血糖的患者进行强化胰岛素治疗。ACP指南的公布,提示临床更应关注住院患者的血糖管理。 ACP住院患者血糖管理指南要点 1.指南指导的目标人群:内科医生,家庭医生(照料住院和其他并发症患者) 2.指南推荐的干预手段:强化胰岛素治疗 3.靶目标人群:住院高血糖患者 4.临床预后短期死亡率(28d,住院强化治疗单位)
5.高血糖患者强化治疗:重症监护病房强化治疗组发生更多低血糖事件,低血糖的风险高达6倍。无论血糖控制在7.8~11.1mmol/L还是4.4~ 6.1mmol/L,两组死亡率无差异。 6.最佳实践建议:1)内科或外科重症监护病房应用胰岛素治疗时,控制血糖目标是 7.8~11.1mmol/L。2)应避免血糖低于7.8mmol/L,因为血糖低于该目标时,低血糖危害性增加。 强化胰岛素治疗并不等于无限度降糖 ACP不主张采用循证医学证据不充分的数据或进行无益处甚至有害的医疗干预。该指南把强化胰岛素治疗定义为使用静脉内胰岛素治疗。 糖尿病是我国重大慢性疾病之一,累及到上亿的患者。在因为各种原因住院的患者中,高血糖现象十分普遍,这些高血糖患者中有糖尿病或非糖尿病的其他疾病患者,但无论是糖尿病还是非糖尿病患者,都需要加强血糖控制。特别是住院患者合并高血糖预后相对较差,这已毋容置疑。既往一些研究说明,强化胰岛素治疗有益于这类患者。但最近的研究证实,这种强化治疗并不肯定有益甚至有害,其归咎于强化胰岛素治疗不仅增加了患者低血糖风险,而且还需要支付更多的医疗费用。 强化治疗:监控很必要 强化治疗时,为了达到良好的血糖控制,经常监测血糖和调整胰岛素方案是有必要的。在重症监护病房,通常强化治疗目标是控制血糖至正常。而非重症监护病房控制血糖的目标可变,范围是从正常至11.1mmol/L。 强化治疗的益处可能是降低死亡率、致残率,改善住院患者不良结局。然而,有关在糖尿病或非糖尿病住院患者比较强化治疗与常规治疗的数据显示,采用加强治疗后,内科加强治疗病房或外科加强治疗病房的总死亡,以及心肌梗死、卒中或急性脑损伤患者的死亡率并无下降。也有证据显示,强化治疗可以降低败血症发生率,但总发生率差异无统计学意义。
中国住院患者血糖管理专家共识 院内高血糖是指血糖水平>7.8mmol/L,若血糖水平持续而明显地高于此水平则提示患者有可能需要接受治疗。中国医师协会内分泌代谢科医师分会联合中国住院患者血糖管理专家组共同制定了《中国住院患者血糖管理专家共识》。以下主要为该专家共识中住院患者的血糖管理部分内容。 表1住院患者血糖控制目标分层
表2住院患者血糖控制目标 注:低血糖高危人群:糖尿病病程>15年、存在无感知性低血糖病史、有严重伴发病如肝肾功能不全或全天血糖波动大并反复出现低血糖的患者:心脑血管疾病高危人群:具有高危心脑血管疾病风险(10年心血管风险>10%)者,包括大部分>50岁的男性或>60岁的女性合并一项危险因素者(即心血管疾病家族史、高血压、吸烟、血脂亲乱或蛋白尿)
图1住院成人糖尿病或高血糖患者管理流程图
内分泌科住院糖尿病患者的血糖管理 1内分泌科糖尿病患者的住院标准 糖尿病患者在其长期的治疗过程中涉及到"家一医院一家"的一体化管理,糖尿病患者绝大多数时间需要在家和门诊进行调整和管理血糖,但许多情况下可能需要住院进行短期血糖管理和优化治疗、并发症筛查和应激状态的控制等,尤其在要起始胰岛素治疗的情況下。糖尿病患者有以下情况建议住院: 1、新诊断1型糖尿病 2、新诊断2型糖尿病鸘进行慢性并发症筛查或评估,或血糖较高謌考虑胰岛素强化治疗; 3、新诊断的糖尿病患者,不能明确分型,需入院进一步明确分型; 4、糖尿病妊娠或妊娠糖尿病(详见“糖尿病妊娠及妊娠糖尿病住院患者的血糖管理”部分); 5、糖尿病合并急性并发症如糖尿病酮疰或糖尿病酮症酸中毒(DKA)、高血糖高渗状态和乳酸酸中毒伴高血糖等; 6、糖尿病血糖控制差或不稳定,经门诊调整治疗不达标; 7、病程长的糖尿病需进行慢性并发症筛查或评估; 8、糖尿病合并各种应激状态如心脑血管意外、创伤、感染和手术等; 9、糖尿病患者围手术期血糖不达标者; 10、糖尿病合并各种严重慢性并发症如各种神经病变、视网膜病变、肾病、糖尿病足溃疡伴或不伴感染等; 11、糖尿病合并多脏器功能不全如肝肾心肺功能不全等;
指南《围术期血糖管理专家共识(快捷版)》 血糖异常增高是围术期的常见问题。一方面,手术创伤应激诱发机体分泌儿茶酚胺、皮质醇和炎性介质等胰岛素拮抗因子,促使血糖增高。另一方面,合并糖尿病、代谢综合征等胰岛素抵抗或胰岛素分泌障碍疾病的患者更容易发生围术期高血糖。另外,围术期经常使用的激素、含糖营养液等进一步增加了高血糖的风险。值得注意的是,长时间禁食和不恰当的降糖治疗也有引起患者低血糖和血糖剧烈波动的可能。大量证据表明,围术期血糖异常(包括高血糖、低血糖和血糖波动)增加手术患者的死亡率,增加感染、伤口不愈合以及心脑血管事件等并发症的发生率,延长住院时间,影响远期预后。合理的血糖监测和调控是围术期管理的重要组成部分,应当得到重视。 1围术期血糖管理的基本原则识别围术期血糖异常的高危人群围术期血糖异常以高血糖为主,可分为合并糖尿病的高血糖和应激性高血糖两类。一般手术围术期高血糖以合并糖尿病者居多。与普通人群相比,合并糖尿病尤其是未发现、未治疗的糖尿病患者血糖升高更加显著,围术期死亡率和并发症发生率更高,应当在术前加以识别。而单纯由于应激导致血糖显著增高者往往提示手术应激很强,或合并感染、败血症等并发症,可能为危重患者。
合理的血糖控制目标合理的血糖控制目大量循证医学证 据表明,血糖控制有利于减少外科重症患者术后感染等并发症,但控制过于严格(如降至“正常”范围)则增加低血糖风险,对降低总死亡率并无益处。 围术期血糖管理的要点围术期血糖管理的围术期血糖管 理的要点在于控制高血糖,同时避免发生低血糖,维持血糖平稳。因禁食、降糖方案未及时调整或降糖治疗中断等因素造成的围术期血糖波动比稳定的高血糖危害更大。严密的血糖监测、及时调整降糖治疗方案是保持围术期血糖平稳的关键。应根据患者术前血糖水平、治疗方案、有无并发症、手术类型等进行全面评估,制定个体化的管理方案。2血糖术前评估与术前准备术前评估1. 糖化血红蛋白对既往无 糖尿病病史者,如果年龄≥45岁或体重指数BMI≥25kg/m2,同时合并高血压、高血脂、心血管疾病、糖尿病家族史等高危因素,行心脏外科、神经外科、骨科、创伤外科、器官移植等高危手术者,推荐术前筛查HbA1c;HbA1c≥%即可诊断糖尿病。既往已有明确糖尿病病史的患者,HbA1c≤7%提示血糖控制满意,围术期风险较低;HbA1c>%者建议考虑推迟择期手术。 2. 对合并糖尿病的患者,术前还应了解糖尿病类型、病程、目前的治疗方案、低血糖发作情况,特别是有无糖尿病并发症。
指南围术期血糖管理专家 共识快捷版 Last updated at 10:00 am on 25th December 2020
指南《围术期血糖管理专家共识(快捷版)》 血糖异常增高是围术期的常见问题。一方面,手术创伤应激诱发机体分泌儿茶酚胺、皮质醇和炎性介质等胰岛素拮抗因子,促使血糖增高。另一方面,合并糖尿病、代谢综合征等胰岛素抵抗或胰岛素分泌障碍疾病的患者更容易发生围术期高血糖。另外,围术期经常使用的激素、含糖营养液等进一步增加了高血糖的风险。值得注意的是,长时间禁食和不恰当的降糖治疗也有引起患者低血糖和血糖剧烈波动的可能。大量证据表明,围术期血糖异常(包括高血糖、低血糖和血糖波动)增加手术患者的死亡率,增加感染、伤口不愈合以及心脑血管事件等并发症的发生率,延长住院时间,影响远期预后。合理的血糖监测和调控是围术期管理的重要组成部分,应当得到重视。 1围术期血糖管理的基本原则识别围术期血糖异常的高危人群围术期血糖异常以高血糖为主,可分为合并糖尿病的高血糖和应激性高血糖两类。一般手术围术期高血糖以合并糖尿病者居多。与普通人群相比,合并糖尿病尤其是未发现、未治疗的糖尿病患者血糖升高更加显着,围术期死亡率和并发症发生率更高,应当在术前加以识别。而单纯由于应激导致血糖显着增高者往往提示手术应激很强,或合并感染、败血症等并发症,可能为危重患者。 合理的血糖控制目标合理的血糖控制目大量循证医学证据表明,血糖控制有利于减少外科重症患者术后感染等并发症,但控制过于严格(如降至“正常”范围)则增加低血糖风险,对降低总死亡率并无益处。 围术期血糖管理的要点围术期血糖管理的围术期血糖管理的要点在于控制高血糖,同时避免发生低血糖,维持血糖平稳。因禁食、降糖方案未及时调整或降糖治疗中断等因素造成的围术期血糖波动比稳定的高血糖危害更大。严密的血糖监测、及时调整降糖治疗方案