阵发性室上性心动过速临床路径
- 格式:doc
- 大小:75.50 KB
- 文档页数:8
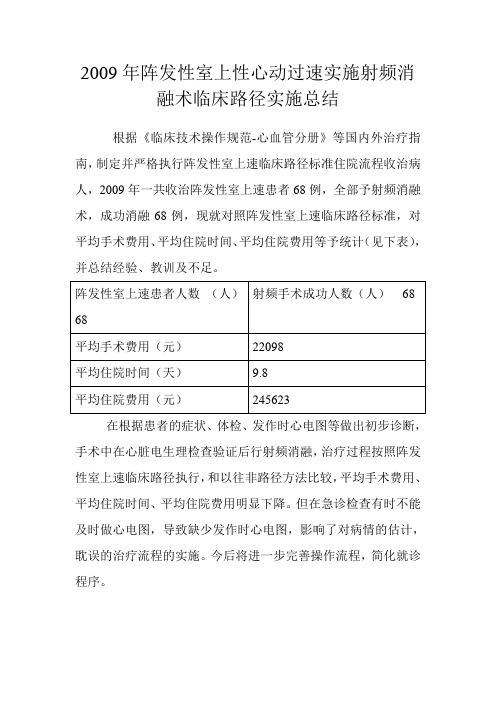
2009年阵发性室上性心动过速实施射频消融术临床路径实施总结根据《临床技术操作规范-心血管分册》等国内外治疗指南,制定并严格执行阵发性室上速临床路径标准住院流程收治病人,2009年一共收治阵发性室上速患者68例,全部予射频消融术,成功消融68例,现就对照阵发性室上速临床路径标准,对平均手术费用、平均住院时间、平均住院费用等予统计(见下表),并总结经验、教训及不足。
在根据患者的症状、体检、发作时心电图等做出初步诊断,手术中在心脏电生理检查验证后行射频消融,治疗过程按照阵发性室上速临床路径执行,和以往非路径方法比较,平均手术费用、平均住院时间、平均住院费用明显下降。
但在急诊检查有时不能及时做心电图,导致缺少发作时心电图,影响了对病情的估计,耽误的治疗流程的实施。
今后将进一步完善操作流程,简化就诊程序。
施射频消融术临床路径实施总结根据《临床技术操作规范-心血管分册》等国内外治疗指南,制定并严格执行阵发性室上速临床路径标准住院流程收治病人,2010年第一季度一共收治阵发性室上速患者12例,全部予射频消融术,成功消融12例,均按照阵发性室上速临床路径标准实施治疗,现对平均手术费用、平均住院时间、平均住院费用等予统计(见下表),并总结经验、教训及不足。
在根据患者的症状、体检、发作时心电图等做出初步诊断,手术中在心脏电生理检查验证后行射频消融,治疗过程按照阵发性室上速临床路径执行,和去年比较,平均手术费用、平均住院时间、平均住院费用有所上升。
今后将进一步完善操作流程,简化就诊程序,去除不必要的检查及治疗,减少术后观察时间,以减轻患者负担。
施射频消融术临床路径实施总结根据《临床技术操作规范-心血管分册》等国内外治疗指南,制定并严格执行阵发性室上速临床路径标准住院流程收治病人,2010年第二季度一共收治阵发性室上速患者23例,全部予射频消融术,成功消融22例,均按照阵发性室上速临床路径标准实施治疗,现对平均手术费用、平均住院时间、平均住院费用等予统计(见下表),并总结经验、教训及不足。

阵发性室上性心动过速包括房性阵发性心动过速和交界性阵发性心动过速,常因心率较快,心电图往往无法辨认异位P被,诊断、治疗极为相似.故常统称为阵发性室上性心动过速,简称室上速。
多见于正常人,约60%无器质性心脏病;亦可见于风湿性心脏病、冠心病、甲亢性心脏病、心肌病、病窦综合征、预激综合征、高血压和先天性心脏病等多种器质性心脏病时。
情绪激动、烟、酒、茶、咖啡过量、感染、消化道疾病和妊娠等均可作为发作的诱因。
【入院评估】一、病史采集要点1.现病史(1)详述起病过程:发作频度、持续时间、类型、有无突发突止特点,以及心动过速终止的方式。
主要症状如心悸、胸闷、气短、晕厥等及其经过。
(2)心功能不全进展的情况:有无活动后气短、夜间平卧及憋醒情况、端坐呼吸,活动或劳动耐力情况,进而评价心功能分级。
(3)注意询问有无脑、肾、心、肺等处的栓塞症状。
(4)目前抗心律失常药物治疗情况,既往治疗的医嘱遵从情况。
2.既往史:有无高血压、冠心病等病史。
3.个人史:叙述是否从事高空作业、驾驶等职业。
4.家族史:叙述在直系亲属中是否有类似发病情况。
二、体格检查要点1.心脏体征:发作时心率快慢、节律,心尖搏动位置与范围,有无阵颤、心界大小,心脏杂音的部位、时相、性质、强度、传导、随体位等的变化。
2.心功能不全体征:颈静脉充盈度、肝脾大小,下肢及腰骶部浮肿情况、肺部湿罗音,第三心音或第四心音或奔马律。
三、诊断与鉴别诊断要点1.诊断要点(1)各种年龄均可发病,多见于年轻人。
不发作时同正常人,仅少部分患者因心动过速无休止发作出现心动过速性心肌病,可出现心功能不全的表现。
(2)多为突然发作、突然中止。
如发作时间较短,心率不太快,症状较轻,稍有心悸,心前区不适或无症状。
发作时间较长、心率过快或原有器质性心脏病时,症状常较重,可出现休克、急性左心衰竭、心绞痛、晕厥等一系列供血不全表现,发作中止后每有多尿。
(3)体征心律规则,心率快,每分钟150220bpm,脉细而速。

心悸(阵发性室上性心动过速)中医临床路径路径说明:本路径适合于西医诊断为阵发性室上性心动过速。
一、心悸(阵发性室上性心动过速)中医临床路径标准住院程(一)适用对象中医诊断:第一诊断为心悸(TCD 编码:BNX010)。
西医诊断:第一诊断为阵发性室上性心动过速(ICD-10 编码:I47.1)。
(二)诊断依据1.疾病诊断根据《室上性快速心律失常治疗指南》(中华心血管病杂志2005年第33卷第1期)、《ACC/AHA/ESC 2003年室上性心律失常指南》(JACC 2003,42卷,1493-1531页)和《诸福棠实用儿科学(第七版)》(人民卫生出版社)等国内外治疗指南。
2.证候诊断参照“国家中医药管理局‘十一五’重点专科协作组心悸(阵发性室上性心动过速)诊疗方案”。
心悸(阵发性室上性心动过速)临床常见证候:⑴心虚胆怯:心悸不宁,善惊易恐,稍惊即发,劳则加重。
兼次症:胸闷气短,自汗,坐卧不安,恶闻声响,少寐多梦而易惊醒。
舌质淡红苔薄白脉动数,或细弦。
⑵心脾两虚:心悸气短,失眠多梦,思虑劳心则甚。
兼次症:神疲乏力,眩晕健忘,面色无华,口唇色淡,纳少腹胀,大便溏薄。
舌质淡苔薄白脉细弱⑶肝肾阴亏:心悸失眠,眩晕耳鸣。
兼次症:形体消瘦,五心烦热,潮热盗汗,腰膝酸软,视物昏花,两目干涩,咽干口燥,筋脉拘急,肢体麻木,急躁易怒。
舌质红少津苔少或无,脉象细数。
⑷心阳不振:心悸不安,动则尤甚,形寒肢冷。
兼次症:胸闷气短,面色晄白,自汗,畏寒喜温,或伴心痛,舌质淡,苔白脉象虚弱或沉细无力⑸水饮凌心:心悸眩晕,肢面浮肿,下肢为甚,甚者咳喘,不能平卧。
兼次症:胸脘痞满,纳呆食少,渴不欲饮,恶心呕吐,形寒肢冷,小便不利。
舌质淡胖,苔白滑脉象弦滑或沉细而滑。
⑹血瘀气滞:心悸,心胸憋闷,心痛时作。
兼次症:两胁胀痛,善太息,形寒肢冷,面唇紫暗,爪甲青紫。
舌质紫黯,或有瘀点,瘀斑。
脉象涩,或结,或代。
⑺痰浊阻滞:心悸气短,胸闷胀满。

阵发性室上性心动过速临床路径(2019年版)一、阵发性室上性心动过速临床路径标准住院流程(一)适用对象第一诊断为阵发性室上性心动过速(ICD-10:I47.1)。
行药物复律或直流电复律治疗,无室上性心动过速相关并发症者。
(二)诊断依据根据《室上性快速心律失常治疗指南》(中华心血管病杂志2005年第33卷第1期)、《ACC/AHA/ESC 2003年室上性心律失常指南》(JACC 2003,42卷,1493-1531页)和《诸福棠实用儿科学(第8版)》(人民卫生出版社,2015)等国内外治疗指南。
1.病史:阵发性室上性心动过速常见于无器质性心脏病者(50%以上为预激综合征患儿),也可见于心肌炎、心肌病及先天性心脏病如埃布斯坦综合征(Ebstein syndrome)等。
多数发作时有心悸、胸闷、气短、乏力等。
小婴儿表现可不典型,无特殊症状或仅有纳差等。
持续发作较久者可有休克、心力衰竭。
2.临床特征:突然发作与突然终止,心率常在160~250次/分之间(小婴儿心室率可大于300次/分),心律绝对规则,刺激迷走神经的机械方法和药物可终止发作或使心率减慢。
3.心电图检查。
(1)快而规则的QRS波群。
(2)心律规则,频率在160–250次/分之间(小婴儿心室率可大于300次/分)。
(3)可见直立或倒置的异位P波,或难以辨认。
(4)部分病例S–T段下移,T波低平或倒置。
当伴有预激发生逆传型室上速、心室内差异传导或束支阻滞时,则QRS波宽大畸形。
(三)治疗方案的选择根据《室上性快速心律失常治疗指南》、《ACC/AHA/ESC 2006年室上性心律失常指南》和《诸福棠实用儿科学(第八版)》(人民卫生出版社)等国内外治疗指南。
1.查找引起室上速的病因,确定治疗方案。
2.治疗诱因(包括缺血、电解质紊乱、药物中毒如洋地黄类等)。
3.刺激迷走神经。
4.药物治疗或直流电复律。
5.射频消融手术治疗6.外科手术治疗7.获得患者及家属有关病情以及相关抢救的知情同意。


阵发性室上性心动过速诊疗方案
诊断要点
①心电图显示心率160~220次/min, R-R间期规则或基本规则,QRS波群形态和正常窦性心律的QRS波群相同,QRS时间V0.Is。
②可有ST段压低和T波倒置:P波形态不同于窦性P波,或位于QRS波之后,或与T波重彘,不易辨认。
临床电生理检查可确定心动过速时折返运动的部位。
治疗方案
预案1: 10*葡萄融溶液20ml
维拉帕米(异搏定)5mg静脉推注,缓慢
预案2: 10%W萄精溶液20ml
普罗帕明(心律平)70mg静脉推注,缓慢
说明
①如用上述处理后室上性心动过速未终止,维拉伯米或普罗帕酮在15mn后可重复一次。
在心电监护下用药较为安全。
②有器质性心脏病不伴预激综合征,且2周内未用过洋地黄类药物的病人,可用毛花昔C 0.4mg加5$葡萄融溶液20ml缓慢静脉推注,特别是心衰病人应首选。
③室上性心动过速并低血压者可用升压药,如甲氧.明肌内注射:或间羟胺
5~10mg,肌内注射,血压升高后可使迷走神经兴奋而终止心动过速。
④以上药物不能控制,可经食道心房调搏超速抑制或体外同步电复律。
⑤发作频繁,为物治疗效果不佳者可行心电生理检食,定位后采用射频消融治疗。


阵发性室上性心动过速临床路径标准住院流程及路径表单(2010年版)一、阵发性室上性心动过速临床路径标准住院流程(一)适用对象。
第一诊断为阵发性室上性心动过速(ICD-10:I47.113)。
行药物复律或直流电复律治疗。
(二)诊断依据。
根据《室上性快速心律失常治疗指南》(中华心血管病杂志2005年第33卷第1期)、《ACC/AHA/ESC 2003年室上性心律失常指南》(JACC 2003,42卷,1493-1531页)和《诸福棠实用儿科学(第七版)》(人民卫生出版社)等国内外治疗指南。
1.病史:阵发性室上性心动过速常见于无器质性心脏病者(50%以上为预激综合征患儿),也可见于心肌炎、心肌病及先天性心脏病如Ebstein畸形等。
多数发作时有心悸、胸闷、气短、乏力等。
小婴儿表现可不典型,无特殊症状或仅有纳差等。
持续发作较久者可有休克、心力衰竭。
2.临床特征:突然发作与突然终止,心率常在160–250次/分之间,心律绝对规则,刺激迷走神经的机械方法和药物可终止发作或使心率减慢。
3.心电图检查。
(1)快而规则的QRS波群。
(2)心律规则,频率在160–250次/分之间。
(3)可见直立或倒置的异位P波,或难以辨认。
(4)部分病例S–T段下移,T波低平或倒置。
当伴有预激发生逆传型室上速、心室内差异传导或束支阻滞时,则QRS波宽大畸形。
(三)治疗方案的选择。
根据《室上性快速心律失常治疗指南》(中华心血管病杂志2005年第33卷第1期)、《ACC/AHA/ESC 2003年室上性心律失常指南》(JACC 2003,42卷,1493-1531页)和《诸福棠实用儿科学(第七版)》(人民卫生出版社)等国内外治疗指南。
1.查找引起室上速的病因,确定治疗方案。
2.治疗诱因(包括缺血、电解质紊乱、药物中毒如洋地黄类等)。
3.刺激迷走神经。
4.药物治疗或直流电复律。
5.获得患者及家属有关病情以及相关抢救的知情同意。
(四)标准住院日为6-10天。


卫生部办公厅关于印发小儿内科19个病种临床路径的通知文章属性•【制定机关】卫生部(已撤销)•【公布日期】2010.12.10•【文号】卫办医政发[2010]198号•【施行日期】2010.12.10•【效力等级】部门规范性文件•【时效性】现行有效•【主题分类】卫生医药、计划生育综合规定正文卫生部办公厅关于印发小儿内科19个病种临床路径的通知(卫办医政发〔2010〕198号)各省、自治区、直辖市卫生厅局,新疆生产建设兵团卫生局:我部组织有关专家研究制定了矮小症、病毒性心肌炎、川崎病、传染性单核细胞增多症、癫痫、1型糖尿病、急性肾小球肾炎、免疫性血小板减少性紫癜、原发性肾病综合征、自身免疫性溶血性贫血、过敏性紫癜、毛细支气管炎、热性惊厥、胃食管反流病、消化性溃疡、新生儿呼吸窘迫综合征、新生儿胎粪吸入综合征、阵发性室上性心动过速和支气管肺炎等小儿内科19个病种的临床路径。
现印发给你们,请各省级卫生行政部门结合当地医疗工作实际,指导各试点医院制订具体实施的临床路径,及时总结试点工作经验,将有关情况报我部医政司。
联系人:卫生部医政司医疗机构管理处张文宝、胡鹏电话:************、68792730附件:小儿内科19个病种临床路径二○一○年十二月十日附件:小儿内科19个病种临床路径矮小症临床路径(2010年版)一、矮小症临床路径标准住院流程(一)适用对象。
第一诊断为矮小症(旧称侏儒症)(ICD-10︰E34.3)。
(二)诊断依据。
根据《儿科学》(王卫平主编,高等教育出版社,2004版)、《中华医学会儿科学分会内分泌遗传代谢学组矮身材儿童诊治指南》(中华儿科杂志,2008年,46:428-430)、《Pediatric Endocinology》(Mark A.Sperling主编,Saunders Elsevier 出版社,2007年)、《诸福棠实用儿科学(第七版)》(人民卫生出版社)、《小儿内分泌学》(颜纯、王慕逖主编,人民卫生出版社,2006年)。

对阵发性室上性心动过速临床路径的探讨目的促进临床护理路径的推广应用。
方法选择进入临床路径的对象;设计临床路径表;临床路径的实施;定期检查、总结评价。
結果平均住院日下降,住院费用降低,知情满意度提高,护理质量提高。
结论临床路径的实施对于顺利进行医疗体制改革,合理使用有限的卫生资源,提高效率和服务质量,降低医疗费用具有重大意义。
标签:阵发性室上性心动过速;临床路径;护理;管理临床护理路径(clinical nursing pathway,CNP)是依据每日标准护理计划,为一类病人所设定的住院护理图式。
它由病人每一诊断的常规护理计划综合而成,能指导护士有预见性地工作;同时也使病人明确自己的护理目标,自觉参与到疾病护理之中,以最经济的方式取得最佳治疗效果。
近年来临床路径在我国得于推广应用,旨在控制日益高涨的住院费用,通过缩短患者住院日,提供兼顾效益—成本的高质量治疗护理[1]。
1 对象与方法1.1 对象2014年5月~2014年8月在我科住院的阵发性室上性心动过速实施介入治疗的一组病人。
入组标准:(1)符合疾病分类方案与诊断标准,第一诊断为阵发性室上性心动过速;(2)行心内电生理检查及射频消融术;(3)无其它并发症;(4)标准住院日(3~7天);完成临床路径共27例。
1.2 方法临床路径一般是以高容量、高费用、治疗护理有一定的模式可循、变异较少、病源充足、治疗结果和住院天数较明确的疾病或手术为对象。
故我科选择阵发性室上性心动过速实施介入治疗的病人开展临床路径。
1.2.1 设计临床路径表:为了保证临床路径的科学性、实用性,临床路径发展小组的成员在兼顾医疗护理质量和成本—效益前提下,应用循证医学,广泛查阅资料,征询专家意见,制定最佳标准化流程,设计临床路径表。
内容包括入院到出院每天的主要护理措施,具体项目有:⑴病人一般信息;⑵医嘱情况;⑶评估;⑷检查和化验;⑸病人活动和安全情况;⑹宣教;⑺监测;⑻使用药品情况;⑼治疗和护理;⑽饮食和营养情况;⑾心理护理;⑿出院计划;⒀治疗、护理结果;⒁护士签名。

世界最新医学信息文摘 2018年 第18卷 第50期273投稿邮箱:sjzxyx88@·临床监护·阵发性室上性心动过速患者护理过程中护理路径的实施体会石利云(山西省儿童医院 心内科,山西 太原 030013)0 引言临床护理路线由医疗领域专业人士开发,对护理内容做了精准的时间安排并规范了护理工作秩序,目的是位为患者在住院期间提供全面、高效、优质的护理服务,帮助患者疾病的康复。
与常规护理内容相比,临床护理路线以时间为横轴,对入院患者采取入场指导,评估,检查,用药,治疗,护理,饮食指导,活动,健康教育,出院计划等护理措施,并严格按照这一流程进行纵轴排序。
实践表明临床护理路线贴合患者对人性化护理服务的需求,让患者更能清晰了解自己的治疗计划,能够自主配合护理内容的落实,全面提高自身防护意识。
这种护理模式更加适应医患模式改革的思路,这将成为新形势下医学护理发展的主要路径。
阵发性室上性心动过速临床表现为快速的心率失常,主要发病机制为房室或心房交界处异位兴奋导致,通常为非器质性病变,常见于儿童。
患者发病前常有过度疲劳和压力过大的应激原因,也可由呼吸道感染引起。
少数病例可见于结构性心脏病患儿,以及心脏手术和术后心导管检查。
治疗包括:刺激迷走神经,药物治疗,射频消融最有效[1]。
1 临床路径的实施根据标准临床路径表格,患者入院诊断阵发性室上性心动过速,然后进入临床路径:内容包括:入院指导,评估,检查,用药,治疗,护理,饮食指导,活动,健康教育,排放指南。
方法:入院患者由执勤护士引导,介绍住院流程、护理措施以及护理评估内容,帮助了解院内环境,减少适应时间,以便配合治疗安排。
根据情况定期进行健康教育,根据孩子的病情变化,全方位地对患者进行知识指导,或者向家庭成员介绍临床护理路径,运用幽默的语言,协调护患关系,让患者及其家属理解健康教育内容让他们更好地协调。
护士长可根据临床路径表格对患者进行调查,明确其对健康教育的了解状况,对护理效果进行科学的评估,及时纠正错误认知,提高护理效果[2],详情见表1所示。

《室上性心动过速基层诊疗指南(2019年)》室上性心动过速(supraventricular tachycardia)简称室上速, 广义上是指一组起源于房室交界及其以上传导系统的心动过速, 包括窦性心动过速、阵发性室上性心动过速(PSVT)、房性心动过速、心房颤动(atrial fibrillation)、心房扑动(atrialflutter)等。
《室上性心动过速基层诊疗指南(2019年)》为基层管理室上性心动过速患者提供了全面指导。
关于室上性心动过速的治疗, 指南主要涉及以下内容。
急诊处理1.刺激迷走神经:患者心功能、血压正常的情况下可尝试刺激迷走神经的方法, Valsava动作[深吸气后屏气、再用力作呼气动作, 使胸内压增高30~40 mmHg(1 mmHg=0.133 kPa), 维持10~30 s]、将面部浸没于冰水内做潜水动作、刺激咽部诱导恶心。
有经验者可行颈动脉窦按摩(患者取仰卧位, 单侧按摩5~10 s, 切忌双侧同时按摩)。
刺激迷走神经的方法在部分患者效果较好。
2.药物治疗:•根据我国药源情况, 建议首选维拉帕米或普罗帕酮。
•维拉帕米: 首剂5 mg静脉注射, 10 min后可再次静脉注射5 mg。
也可用地尔硫, 0.25~0.35 mg/kg。
合并心功能不全或有预激旁路前传的心动过速者禁用钙通道阻滞剂。
普罗帕酮: 70 mg 稀释后静脉注射(5 min), 10~20 min后无效可重复1次。
腺苷:是国际指南室上性心动过速首选的复律药物, 6~12 mg快速静脉注射, 起效迅速。
常见不良反应为窦性心动过缓、房室传导阻滞、面部潮红等, 因腺苷代谢迅速(半衰期短于6 s), 不良反应常为一过性。
洋地黄:去乙酰毛花苷注射液0.4 mg 稀释后缓慢静脉注射, 2 h后无效可再给0.2~0.4 mg。
本药终止室上性心动过速起效较慢, 为伴有心功能不全者首选, 不能排除预激综合征者禁用。
上述治疗无效的患者可选用静脉胺碘酮。

阵发性室上性心动过速临床路径一、阵发性室上性心动过速临床路径标准住院流程(一)适用对象。
第一诊断为阵发性室上性心动过速(ICD-10:I47.101)。
行射频消融术(ICD9-CM-3:37.34001)。
(二)诊断依据。
心电图检查:1.快而规则的QRS波群,通常QRS波群时限正常。
当伴有预激发生逆传型室上速、心室内差异传导或束支阻滞时,则QRS波宽大畸形。
2.心律规则,频率在150–250次/分之间。
3.可见直立或倒置的异位P波,或难以辨认。
4.部分病例ST段下移,T波低平或倒置。
(三)治疗方案的选择。
1.查找引起室上速的病因,确定治疗方案。
2.刺激迷走神经。
3.药物治疗或直流电复律。
4.导管消融治疗5.获得患者及家属有关病情以及相关抢救的知情同意。
(四)标准住院日为4-7天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:I47.101阵发性室上性心动过速疾病编码。
2.除外缺血、电解质紊乱和药物中毒等造成的室上性心动过速。
3.如同时患有其他疾病,但在住院期间无需特殊处理(检查和治疗),也不影响第一诊断时,可以进入路径。
(六)住院后1-2天。
1.必需的检查项目:(1)12导联心电图;(2)胸部正侧位片;(3)心脏彩超;Holter(4)血电解质、肝功、肾功、心肌酶和肌钙蛋白。
(5)凝血功能(6)血、尿、粪常规(7)乙肝、丙肝、梅毒抗体和抗HIV(8)甲状腺功能2.根据患者病情可选择的检查项目:(1)血气分析;(2)B型脑钠肽(七)选择用药和处理措施。
1.若有室上性心动过速发作,选择(心律平、胺碘酮或维拉帕米等)抗心律失常药或电复律。
(八)手术日为入院第2-4日。
1.手术方式:心腔内电生理检查+心脏射频消融术。
2.麻醉方式:局麻。
3.手术相关材料:十级、四级心腔电极导管、消融大头、三维贴片等。
4.术中用药:局麻、镇静和阿托品、异丙肾上腺素、三磷酸腺苷、降压药等手术和心血管药物等。
(九)术后住院,第4-7天。

阵发性室上速年月组
临床路径登记表填表说明
1、本表分为表A和表B,进入临床路径管理的患者情况请填写在表A中,符合病种临床路径进入标准,但未纳入临床路径管理的患者情况请填写在表B中;
2、填写表A时,(1)“结束路径情况及时间”一栏请填写完成路径及相应时间或退出路径及相应时间;(2)“转归”、“并发症”、“合并症”、“院内感染”、“非计划二次手术”、“使用抗菌药物”等栏目如有相应情况发生,则在对应格中以“√”表示;(3)退出临床路径患者不需填写“住院天数”、“术前住院天数”、“住院费用”、“药费”四项内容;
3、请将表格打印后手工填写,并以活页形式妥善保存。
xxxx医院
临床路径管理登记表(A)
科室:心血管内科病种:阵发性室上速
患者姓名住院号诊断
进入路径
时间
结束路径
情况(完成
或退出)及
时间
是否
变异
转归
并
发
症
合
并
症
院
内
感
染
非计
划二
次手
术
使用
抗菌
药物
住院
天数
术前
住院
天数
住院费用
西药
费用
主管
医师
编号治
愈
好
转
未
愈
死
亡
xxxxx医院
临床路径管理登记表(B)
科室:心血管内科病种:阵发性室上速
编号患者姓名住院号诊断入院日期未纳入路径原因主管医师。
阵发性室上性心动过速临床路径
(2010年版)
一、阵发性室上性心动过速临床路径标准住院流程
(一)适用对象。
第一诊断为阵发性室上性心动过速(ICD-10:I47.113)。
行药物复律或直流电复律治疗。
(二)诊断依据。
根据《室上性快速心律失常治疗指南》(中华心血管病杂志2005年第33卷第1期)、《ACC/AHA/ESC 2003年室上性心律失常指南》(JACC 2003,42卷,1493-1531页)和《诸福棠实用儿科学(第七版)》(人民卫生出版社)等国内外治疗指南。
1.病史:阵发性室上性心动过速常见于无器质性心脏病者(50%以上为预激综合征患儿),也可见于心肌炎、心肌病及先天性心脏病如Ebstein畸形等。
多数发作时有心悸、胸闷、气短、乏力等。
小婴儿表现可不典型,无特殊症状或仅有纳差等。
持续发作较久者可有休克、心力衰竭。
2.临床特征:突然发作与突然终止,心率常在160–250次/分之间,心律绝对规则,刺激迷走神经的机械方法和药物可终止发作或使心率减慢。
3.心电图检查。
(1)快而规则的QRS波群。
(2)心律规则,频率在160–250次/分之间。
(3)可见直立或倒置的异位P波,或难以辨认。
(4)部分病例S–T段下移,T波低平或倒置。
当伴有预激发生逆传型室上速、心室内差异传导或束支阻滞时,则QRS波宽大畸形。
(三)治疗方案的选择。
根据《室上性快速心律失常治疗指南》(中华心血管病杂志2005年第33卷第1期)、《ACC/AHA/ESC 2003年室上性心律失常指南》(JACC 2003,42卷,1493-1531页)和《诸福棠实用儿科学(第七版)》(人民卫生出版社)等国内外治疗指南。
1.查找引起室上速的病因,确定治疗方案。
2.治疗诱因(包括缺血、电解质紊乱、药物中毒如洋地黄类等)。
3.刺激迷走神经。
4.药物治疗或直流电复律。
5.获得患者及家属有关病情以及相关抢救的知情同意。
(四)标准住院日为6-10天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:I47.113阵发性室上性心动过速疾病编码。
2.除外缺血、电解质紊乱和药物中毒等造成的室上性心动过速。
3.如同时患有其他疾病,但在住院期间无需特殊处理(检查和治疗),也不影响第一诊断时,可以进入路径。
(六)首诊处理(急诊室)。
1.明确阵发性室上性心动过速的诊断。
2.明确患者血流动力学状态,确定终止室上性的方式。
(1)血流动力学不稳定,出现意识不清,血压不稳定
者,立即给予直流电复律,终止室上速。
(2)血流动力学不稳定,但意识尚清楚者,给予静脉诱导麻醉后直流电复律。
(3)血流动力学稳定者,先给予刺激迷走神经,如无效静脉给予抗心律失常药物,如效果不好患者出现血流动力学不稳定情况可择期麻醉后直流电复律。
3.初步筛查引起室上性的基础疾病,确定治疗方案:
(1)存在电解质紊乱或药物毒性等诱因的患者,室上性终止后给予补充电解质、停药观察等治疗后进入药物治疗流程。
(2)无心内畸形及电解质紊乱等,发作频率较少终止后可门诊随访。
(3)反复发作但年龄较小不适于射频消融(RFCA)或伴有心肌病、心肌炎等进入药物治疗流程。
(4)年龄大于7岁且反复发作的阵发性室上性心动过速患者或者药物控制困难的患者进入电生理检查+经导管射频消融手术流程。
(七)住院后1-2天。
1.必需的检查项目:
(1)12导联心电图;
(2)胸部正侧位片;
(3)心脏彩超;
(4)血电解质、心肌酶和肌钙蛋白。
2.根据患者病情可选择的检查项目:
(1)血气分析;
(2)凝血功能;
(3)柯萨奇病毒抗原或抗体等。
(八)选择用药。
(1)普罗帕酮:为PSVT常用的复律药。
1–2mg/kg 缓慢静脉推注,无效者可于20min后重复1–2次。
累计剂量不超过5mg/kg。
对有心肌炎等基础心脏病和心功能不全及传导阻滞者慎用,严重者禁用,对新生儿及小婴儿慎用。
(2)洋地黄类:首剂量用饱和量的1/2(饱和量为0.03–0.04mg/kg),余量分2次,1次/4–6h。
主要用于新生儿、
小婴儿和有心功能不全者。
(3)三磷酸腺苷(ATP):常用剂量0.2–0.4mg/kg,不稀释,快速“弹丸式”推注。
有心肌炎或心功能不全等基础疾病者慎用。
需心电监护并备有阿托品。
(4)胺碘酮:为长效抗心律失常药物,在静脉注射治疗PSVT时,负荷量5mg/(kg·次),30–60min缓注;然后胺碘酮静脉维持5–15μg/(kg·min)。
(5)维拉帕米:为钙通道阻滞剂,对房室结折返和顺传型房室折返PSVT显效,0.1–0.2mg/(kg·次),<1mg/min缓慢静脉注射。
因有明显负性心肌作用,年长儿可选用,<1岁婴儿禁用。
慢性或频繁反复发作的室上速在儿童少见,常引起心功能不全和心脏扩大,联合用药治疗此类心律失常疗效较好。
(九)复查的检查项目。
1.必需的复查项目:心电图。
2.根据病情需要复查血气、电解质等。
(十)出院标准。
1.生命体征平稳。
2.心律转为窦性或24小时心电图仅短阵室上速发作,不影响血流动力学。
(十一)变异及原因分析。
患儿入院时已发生严重心功能不全或者合并先天性心脏病、急性感染等,需进行积极对症处理,完善相关检查,向家属解释并告知病情,导致住院时间延长,增加住院费用等。
二、阵发性室上性心动过速临床路径表单
适用对象:第一诊断为阵发性室上性心动过速(ICD-10:I47.113)
患者姓名:性别:年龄:病例号:
住院日期:年月日出院日期:年月日标准住院日6–10天。