糖尿病小鼠模型的制备
- 格式:docx
- 大小:15.67 KB
- 文档页数:5

糖尿病小鼠模型制备方法的初步探讨屈彦纯;杜娥;张玥;李胜芝;韩瑞发【期刊名称】《医学研究杂志》【年(卷),期】2011(40)3【摘要】目的动物模型在糖尿病的基础和临床等领域有着广泛的应用.目前多为通过大鼠链脲佐菌素注射制备糖尿病模型.本实验探索以小鼠代替大鼠进行糖尿病动物造模的合理方法.方法 7周龄雄性昆明小鼠30只随机分为3组:Ⅰ组为链脲佐菌素小剂量多次注射组;Ⅱ组为链脲佐菌素一次大剂量注射组;Ⅲ组为柠檬酸缓冲液注射对照组.各组给药方式均为腹腔注射,实验前空腹12~16h,并测量空腹体重和血糖值.血糖高于16.7mmol的视为模型成立,小鼠成模后2周测量空腹体重与血糖,结束实验.比较各组的成模率、成模小鼠的血糖值变化和体重变化.结果大剂量注射组和小剂量多次注射组分别有9只和8只小鼠模型成立.成模时和试验结束时的血糖水平和体重在两组之间具有明显差异(P<0.01).结论两种方法均可制备糖尿病小鼠模型,且成模后血糖有继续升高的趋势,利用昆明小鼠制备糖尿病动物模型具有成模率高、周期短、成本低等优势,可以替代大鼠成为糖尿病动物模型制备的理想材料.%Objective Animal models were widely used in studies on basic and clinical aspects of diabetes. Presently, diabetic animal model was usually built up by striptomycin injection of rats. In this study,we explored the possibility and suiltable approach to use Kunming mice as a substitute diabetic animal model. Methods Thirty male seven - week - old Kunming mice were divided into three groups randomly. Ⅰ was for streptozocin small d oze multiple injection group; Ⅱ was for streptozocin large dozesingle injection group;and Ⅲ was for buffer solution injection control group. The mice were fasted for 12 ~ 16 hours before the stripmytocin treatment and weight and fasting plasma glucose were obtained. The diabetic mice model was set up if the fasting plasma glucose was higher than 16.7mmol.The study was ended two weeks after the diabetic mice model setting up and the second fasting weight and fasting plasma glucose were obtained. The weights and fasting plasma glucose were compared between model groups. Results Eight and nine mice were sucssessfuly built up diabetic mice model for group Ⅰ and group Ⅱ respectively. Furthermore, fasting weights and fasting plasma glucose were different significantly between groups ( P < 0.01 ). Conclusion Both approaches can set up diabetic mice model successfully, and the fasting plasma glucose continuely rose up after the model was set up. Kunming mice can substitute rats as a diabetic animal model with the adventage low cost, short duration and higher succsess rate.【总页数】3页(P78-80)【作者】屈彦纯;杜娥;张玥;李胜芝;韩瑞发【作者单位】300211,天津医科大学第二医院、天津市泌尿外科研究所;300211,天津医科大学第二医院、天津市泌尿外科研究所;300211,天津医科大学第二医院、天津市泌尿外科研究所;300211,天津医科大学第二医院、天津市泌尿外科研究所;300211,天津医科大学第二医院、天津市泌尿外科研究所【正文语种】中文【相关文献】1.链脲菌素制备糖尿病小鼠模型影响因素的探讨 [J], 周均;徐锦龙2.功能性消化不良成年小鼠模型的制备方法 [J], 于静; 庞佳昱; 贾子晔; 吴晓光3.功能性消化不良成年小鼠模型的制备方法 [J], 于静; 庞佳昱; 贾子晔; 吴晓光4.结肠慢传输运动小鼠模型建立的初步探讨 [J], 林琳;姜柳琴;张红杰;胡晔东;林征;王美峰;黄峻5.慢性阻塞性肺疾病小鼠模型制备方法的比较研究 [J], 梅晓峰;赵鹏;卢瑞龙;崔莉莉;田燕歌;李建生因版权原因,仅展示原文概要,查看原文内容请购买。


STZ诱导的小鼠糖尿病模型糖尿病(diabetes mellitus,DM)是胰岛素抵抗和胰岛素缺乏导致的以高血糖为主要特征表现的代谢紊乱综合征,易发生心、脑、肾等并发症。
糖尿病状态下血浆游离脂肪酸异常增高,心肌耗能增加,葡萄糖代谢下降,脂肪酸代谢增加,心脏内过量的脂肪酸摄取和氧化导致心肌内脂肪代谢产物的积聚引起心脏脂质毒性,并在此基袖上出现氧化应激,导致细胞调亡、内皮功能紊乱、炎症反应增加,同时出现心肌的损伤,心肌的结构和功能均发生改变,最后导致糖尿病患者的死亡。
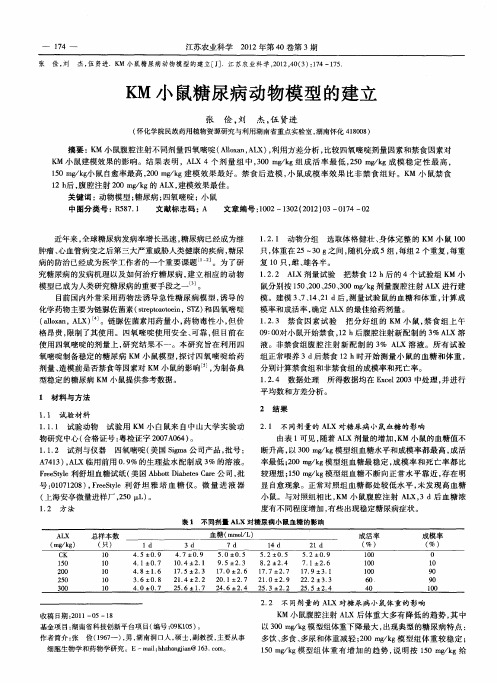
1.实验动物SPF级Balb/C小鼠,雄性,周龄为4w~6w,体重为20g~22g。
2.实验分组:实验分六组:正常对照组、模型组、阳性药组、受试药组三个剂量组,每组15只动物。
3.模型周期24W4.主要试剂及配制方法柠檬酸、柠檬酸三钠、链脲佐霉素(Streptozocin,STZ)1.柠檬酸钠缓冲液配制:将2.10g柠檬酸加入双蒸水100ml配成柠檬酸母液,称为A液;将2.94g柠檬酸三钠加入双蒸水100ml配成柠檬酸钠母液,称为B液;将A、B液按1:1.32比例混合,pH计测定pH值,调定溶液pH=4.0,即是所需配制STZ的0.1mol/L柠檬酸钠缓冲液。
2.STZ溶液的配制:将STZ溶于0.1mol/L柠檬酸钠缓冲液中,新鲜配制成10mg/mL浓度的STZ溶液,并用0.22μm滤菌器过滤除菌。
注意避光配制,现用现配。
5.建模方法1.术前12h禁食2.模型组小鼠按照120mg/kg剂量的STZ进行腹腔注射,对照组给予给予相同剂量的柠檬酸钠缓冲液。
3.STZ注射3d后,测空腹血糖,选择血糖高于16.7mmol/L纳入正式实验。
4.STZ注射后,每周测血糖,称体重,观察体重血糖变化。
5.第12周检测各组小鼠的体重和空腹血糖值后,摘眼球采血,室温静置2h 后于4℃3000r离心10分钟提取血清,放入-80冰箱冻存。
同时取黄脂,皮下脂肪,骨骼肌,白脂,肝脏,肺脏,心脏,肾脏用于病理和分子生物学检测。

2型糖尿病模型小鼠造模时间的选择杨张良+,童海玲+,孙梦蝶,袁 杰,胡 莺,王旭焘,齐敏友△(浙江工业大学药学院药理研究所,杭州310014)【摘要】 目的:分析不同时期的2型糖尿病小鼠血生化指标及心肌和肾脏的病理变化情况,为选择2型糖尿病模型小鼠造模时间提供依据。
方法:32只健康雄性ICR小鼠高脂饲料喂养6周后,腹腔注射链脲佐菌素(STZ,30mg/kg),连续5d,制备糖尿病模型。
9d后测空腹血糖(FBG),高于11.1mmol/L视为糖尿病模型。
分别于成模后第4、6、8周处死一组小鼠。
另取8只雄性ICR小鼠作为对照组,常规饲料喂养,于糖尿病组小鼠成模后第8周处死。
分析小鼠生化及病理情况:①心脏、肾脏脏器系数计算;②血清乳酸脱氢酶(LDH)、肌酸激酶(CK)、肌酐(Cr)和尿素氮(BUN)含量测定;③HE染色观察心肌和肾脏组织病变的整体情况;Masson染色观察心肌组织纤维化情况;PAS染色观察肾脏组织病理变化。
结果:与对照组小鼠进行比较,第4、6、8周的糖尿病小鼠心脏器系数升高,血清LDH、CK升高,病理组织学见心肌细胞肥大,纤维化;肾脏脏器系数升高,肾功能肌酐(Cr)、尿素氮(BUN)显著升高,病理组织学见肾小球肥大,肾小管基底膜增厚,管腔萎缩。
结论:第6周糖尿病小鼠相关生化病理指标改变相对明显且饲养时间相对较短,故2型糖尿病模型小鼠造模后第6周是进行药物干预和病理、生理、生化等研究的最佳时间。
【关键词】糖尿病模型; 病理; 生理; 糖尿病心肌病; 糖尿病肾病; 小鼠【中图分类号】R285.5 【文献标识码】A 【文章编号】1000 6834(2019)02 155 005【DOI】10.12047/j.cjap.5728.2019.034Selectionofmodelingtimefortype2diabetesmellitusmouseYANGZhang liang+,TONGHai ling+,SUNMeng die,YUANJie,HUYing,WANGXu tao,QIMin you△(InstitutionofPharmacology,CollegeofPharmaceuticalSciences,ZhejiangUniversityofTechnology,Hangzhou310014,China)【ABSTRACT】Objective:Toanalyzethechangesofbloodbiochemicalindexandthepathologicalchangesofmyocardiumandkidneyintype2diabeticmouseatdifferenttimepoints,whichcanprovidethebasisfortheselectionoftype2diabeticmodelingtimeforlaterresearch.Methods:After6weeksoffeedingwithhigh fatdiet,24healthymaleICRmicewereinjectedwithstreptozocin(STZ,30mg/kg)intraperitoneallyfor5daystoestablishdiabeticmodels.After9days,arandombloodglucose≥11.1mmol/Lwasmeas uredasdiabeticmice.4,6and8weeksaftersuccessfullypreparingthediabeticmouse,8diabeticmice(agroup)wouldbesacrificedeachtime.Thenthebiochemicalandpathologicalconditionswereanalyzed:①theindexesofheartandkidneywerecalculated.②theserumlevelsofcreatinekinase(CK),lactatedehydrogenase(LDH),creatinine(Cr)andbloodurinenitrogen(BUN)weredeter mined.③Histopathologicalchangesofmyocardiumandrenaltissueswereobservedbyhematoxylinandeosin(HE)staining.Massonstainingwasusedtoobservethefibrosisofmyocardium.PASstainingwasadoptedtoobservethepathologicalchangesofrenaltissue.Inaddition,8ICRmalemiceweretakenasthecontrolgroup.Results:Atthe4th,6thand8thweek,cardiacorgancoefficient,thevaluesofLDHandCKwereallincreasedcomparedwiththecontrolgroup.Cardiomyocytehypertrophyandmyocardialfibrosiscouldbeobserved.Renalorgancoefficient,thevaluesofCrandBUNwereincreased.Glomerularhypertrophy,basementmembranethickeningandatrophycouldbeperceived.Conclusion:Atthe6thweek,relatedbiochemicalandpathologicalchangesindiabeticmicewerecomparativelyobviousandbreedingtimewasrelativelyshort.Thus,6weeksafterthepreparationofthediabeticmicewouldbetheop timaltimefortype2diabetesmellitusmodeling,properforinventionsofdrugsandotherresearchpurposesincludingpathology,physi ology,biochemistry,etc.【KEYWORDS】 diabetesmodel; pathology; physiology; diabeticcardiomyopathy; diabeticnephropathy; mice 【基金项目】浙江省自然科学基金(LY16H280013)【收稿日期】2018 07 20【修回日期】2019 01 11 △【通讯作者】Tel:0571 88320535;E mail:qiminyou@163.com.+:为共同第一作者 糖尿病(diabetesmellitus,DM)可引起多系统损害,导致心脏、肾、眼、神经和血管等组织器官的慢性进行性病变,功能减退及衰竭,严重影响患者的生活质量,对其病因病理及治疗亟待研究,故建立合适的糖尿病模型至关重要[1 3]。

糖尿病小鼠模型的构建I型糖尿病模型方法:模型的诱导采用多次小剂量链脲佐菌素(STZ)给药法(MLDSTZ),雄性BALB/c小鼠,随机分为3组:模型组、阴性对照组、阳性对照组。
模型组小鼠连续5天腹腔注射STZ溶液(60mg/kg),注射前禁食8h,不禁水。
注射时将STZ溶于0.1mol/L柠檬酸钠缓冲液(pH4.5),避光冰上配置,溶解后尽量在30min完成注射。
阴性对照组腹腔注射柠檬酸缓冲液,正常对照组不作处理。
II型糖尿病模型目前,构建II型糖尿病动物模型的方法有很多种,其中自发性糖尿病动物模型、转基因/基因敲除糖尿病动物模型、单纯应用STZ所致糖尿病模型、STZ 与饮食协同作用所致II型糖尿病动物模型等应用较多。
1、自发性糖尿病动物模型自发性II型糖尿病动物模型主要是啮齿类,其最大优点是疾病的发生、发展与人类的很相似,因此在研究II型糖尿病的生理、病理及有关临床药物研发等方面有重要价值。
此类动物模型包括小鼠、大鼠、地鼠,其中小鼠包括KK-Ay、ob/ob、db/db等单基因突变鼠、新西兰肥胖小鼠和NSY小鼠:大鼠包括GK大鼠、Zucker大鼠和OLETF大鼠等;地鼠则以中国地鼠为主。
2、转基因构建糖尿病模型以实验方法敲入外源基因或敲除内源基因,在染色体组内稳定整合并能遗传给后代的一类动物称为转基因动物。
转基因糖尿病动物模型主要是通过基因技术,按照自己的意愿,控制实验动物的特定基因及其表达,使动物表现为一定的遗传性状。
主要利用基因定位与基因转移,由于转基因为随机整合,所以在子代观察到得效果取决于成功整合发生的位点和拷贝的数量,转基因的表达效果也因动物体系不同而有所差异。
3、单纯应用STZ所致糖尿病模型使用不同剂量(60mg/kg\45mg/kg)的STZ静脉注射,注射前禁食8h,不禁水。
注射时将STZ溶于0.1mol/L柠檬酸钠缓冲液(pH4.5),避光冰上配置,溶解后尽量在30min完成注射。


目录目录I型糖尿病模型建立 (1)链脲佐菌素 (4)四氧嘧啶 (5)II型糖尿病模型建立 (6)建模方法 (6)胰岛素抵抗动物模型 (7)参考文献 (8)糖尿病动物模型建立摘要:本文通过收集相关文献总结糖尿病模型的建立方法。
关键词:糖尿病模型,鼠前言:在生物医学研究的进展过程中常常依赖于使用动物模型作为实验假说和临床假说两者的试验基础,主要有以下几个优点:1.避免了在人身上进行试验所带来的风险,包括伦理学上的相关问题2.可以严格控制实验条件,增强实验材料的可比性4.可以简化实验操作和样品收集。
从实用性出发,本文重点介绍大鼠诱发性糖尿病模型的建立。
科技前沿:日本东京大学的研究人员在新研究中发现一种名为AdipoRon化合物,它能够减轻吃高脂肪食物的小鼠和遗传性肥胖小鼠的胰岛素抗性和葡萄糖耐受不良[8]。
中科院:发现了2型糖尿病重要的早期生物标记物[9],也有学者认为可以用果蝇制作人体糖尿病模型,不过相关报道较少[11], 乌克坦(Yucatan)[14]小型猪(亦称墨西哥无毛猪)也是糖尿病研究中一个很好的动物模型,只需一次静脉注射水合阿脲(alloxan monohydrate)200 mg/kg体重,就可以产生典型的急性糖尿病。
其临床体征包括高血糖、剧渴、多尿和酮尿等。
[12]灵长类动物猕猴,主要用于病因学、遗传学、神经系统、细胞生化及药物鉴定等方面研究,这样的动物模型,研究人类糖尿病会更接近自然,结果也比较理想,但因价格昂贵,难以得到,国内较少使用。
[13]Ⅰ型糖尿病模型建立1.1手术切除胰腺手术切除胰腺后,动物缺乏胰岛素而出现高血糖。
全部切除胰腺,可制成无胰性糖尿病动物模型,需补充外源性胰酶。
全部切除胰腺,除可引起高血糖外,并可致酮症酸中毒和死亡,故一般主张切除75%~90%的胰。
1.2病毒诱导胸心肌炎病毒D变异体和M变异体均致糖尿病肾病的作用,对其敏感的的动物品系有DBA及DBA/2小鼠,其作用机制与其感染动物后破坏胰岛β细胞有关。

V .. . ..发育生物学课程设计北方民族大学小鼠糖尿病模型实验设计方案姓名:徐飞学号:20103465 生物技术102班小鼠糖尿病模型实验设计方案徐飞(北方民族大学生物科学与技术学院,生物技术,20103465)【摘要】糖尿病是一种常见的具有遗传倾向的葡萄糖代谢和内分泌障碍,是由于绝对性或相对性胰岛素分泌不足引起的,近半个世纪来,糖尿病患病率和死亡率有明显上升趋势,在我国已成为继心血管疾病、肿瘤之后列第三位的常见病、多发病和慢性非传染性疾病。
【关键词】糖尿病;动物模型;实验设计【Abstract】Diabetes mellitus is a common genetic glucose metabolic and endocrinal disturbance caused by insulindeficiency absolutely or relatively. In the last half century, diabetes has the increasing rates of morbidity and mortality, and has become the third common, frequently occurring and chronic noninfectious disease after cardiovascular disease and cancer.【key words】Diabetes; Models, animal; Experimental design引言糖尿病(diabetesmellitus,DM)属中医学“消渴”范畴,是以多饮、多食、多尿、身体消瘦,或尿浊、尿有甜味为特征的疾病。
现代医学认为,糖尿病是一种由多种病因引起的慢性代谢性疾病,是由于体内胰岛素缺乏,或拮抗胰岛素的激素增高,或胰岛素在靶细胞内不能发挥正常生理作用而引起葡萄糖、蛋白质及脂质代谢紊乱的综合征。


高糖活化小鼠小胶质细胞BV-2模型的建立景光婵;张孟仁【摘要】目的:观察高糖(Glu)对小鼠神经小胶质细胞BV-2活化的影响.方法:将BV-2细胞分成:正常对照组(25mmol/L Glu),脂多糖组(1 μg/ml LPS),高糖组(75mmol/L Glu),培养24h,倒置相差显微镜观察细胞形态,MTT检测细胞活力,激光扫描共聚焦显微技术、Western blot法及实时荧光定量PCR技术检测BV-2活化的标志物CD11b的表达.结果:高糖组、LPS组细胞活力与正常对照组相比差异均无统计学意义(P>0.05);高糖组BV-2 CD11b蛋白含量较正常对照组显著升高(P <0.01),与LPS组类似(P>0.05);高糖组BV-2 CD11b-mRNA值较正常对照组显著升高(P<0.01),且显著高于LPS组(P<0.01).结论:75mmol/L高糖培养BV-2 24h,在不影响细胞活力的条件下,可显著上调BV-2活化标志物CD11b蛋白及mRNA表达,作用与LPS相当.【期刊名称】《医学研究杂志》【年(卷),期】2016(045)007【总页数】4页(P40-43)【关键词】高糖;小胶质细胞;活化;脂多糖【作者】景光婵;张孟仁【作者单位】100730 中国医学科学院北京协和医院中医科;100730 中国医学科学院北京协和医院中医科【正文语种】中文【中图分类】R749.24;R-332国际糖尿病联盟在2011年公布的糖尿病流行病学数据显示[1],2011年全球糖尿病发生率达8.3%,到2030年,发生率会上升至9.9%,患病总人数将超过5亿。
而在我国,糖尿病发生率高达11. 6%,造成巨大经济损失[2,3]。
糖尿病慢性亚临床炎性反应的研究成为近年的热点,同时对于炎性反应在中枢神经系统疾病中的作用亦日渐得到重视[4,5]。
对1066例2型糖尿病患者进行横断面调查研究显示,血液中白细胞介素-6、肿瘤坏死因子-α显著升高的患者,其认知功能显著下降[6]。

高糖高脂灌喂法快速建立2型糖尿病小鼠模型苏婷;岳俊;叶君;曹晗;张磊;陈瑜;唐东红;鲁帅尧【摘要】目的用高糖高脂灌喂法快速建立2型糖尿病小鼠模型.方法将30只小鼠随机分为正常对照组和2型糖尿病组,每组15只,2型糖尿病组小鼠按40mg/kg体重的剂量腹腔注射STZ,连续注射5天停药,同时每天灌喂高糖高脂乳液2ml至4周,然后通过血糖、血脂、葡萄糖耐量试验、胰岛素耐受试验和组织病理检测等进行2型糖尿病特征的综合评价.结果 2型糖尿病组小鼠空腹血糖值达9.94mmol/L,出现高胆固醇、高甘油三酯和高低密度脂蛋白的混合型高脂血症;葡萄糖耐量试验和胰岛素耐受试验结果表明,糖耐量受损并有明显的胰岛素耐受;组织病理分析发现,肝脏、胰腺和肾脏组织出现不同程度的脂肪变性和炎症.结论快速建立了具有人类2型糖尿病临床和组织病理特征的2型糖尿病小鼠模型.【期刊名称】《医学研究杂志》【年(卷),期】2016(045)006【总页数】4页(P25-28)【关键词】2型糖尿病模型;高糖高脂;STZ;小鼠【作者】苏婷;岳俊;叶君;曹晗;张磊;陈瑜;唐东红;鲁帅尧【作者单位】650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室;650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室;650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室;650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室;650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室;650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室;650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室;650118昆明,中国医学科学院/北京协和医学院医学生物学研究所、云南省重大传染病疫苗研发重点实验室【正文语种】中文【中图分类】R32型糖尿病是由胰岛β细胞功能缺陷和胰岛素抵抗引起的一种慢性代谢性疾病,其发病机制尚未完全阐明[1]。

糖尿病Ourich endeavors always. Thanks.组员:张瑞、陈芳明、王婷婷、罗斌、丁宁.一、实验目的与要求ADD SUB TITLE1、病因糖尿病:由于胰岛素分泌缺陷或胰岛素作用障碍所致的以高血糖为特征的代谢性疾病。
胰岛B细胞水平:胰岛素基因突变,B细胞合成变异胰岛素或B细胞合成的胰岛素原结构发生变化,不能被蛋白酶水解,均可导致1型糖尿病的发生。
血液运送水平:血液中抗胰岛素的物质增加,可引起糖尿病。
这些对抗性物质可以是胰岛素受体抗体,受体与其结合,不能再与胰岛素结合,因而胰岛素不能发挥生理作用。
靶细胞水平:受体数量减少或受体与胰岛素的亲和力下降以及受体的缺陷,均可引起胰岛素抵抗、代偿性高胰岛素血症。
2、发病机制遗传因素:举世公认,糖尿病是遗传性疾病,遗传学研究表明,糖尿病发病率在血统亲属中与非血统亲属中有显著差异,前者较后者高出5倍。
1精神因素:近十年来,中外学者研究确认了精神因素在糖尿病发生、发展中的作用,认为伴随着精神的紧张、情绪的激动及各种应激状态,会引起升高血糖激素的大量分泌。
2肥胖因素:目前认为肥胖是糖尿病的一个重要诱发原因,约有60%~80%的成年糖尿病患者在发病前均为肥胖者,肥胖的程度与糖尿病的发病率呈正比。
3长期摄食过多:饮食过多而不节制,营养过剩,使原已潜在有功能低下的胰岛B 细胞负担过重,而诱发糖尿病。
现在国内外亦形成了“生活越富裕,身体越丰满,糖尿病越增多”的概念。
4•3、糖尿病病理胰岛B 细胞数量减少,细胞核深染,胞浆稀少呈脱颗粒现象。
A 细胞相对增多,胰岛内毛细血管旁纤维组织增生,严重的可见广泛纤维化,血管内膜增厚,糖尿病胰岛病变糖尿病血管病变常见于视网膜、肾、心肌、肌肉、神经、皮肤等组织。
基本病变是PAS 阳性物质沉着于内皮下引起微血管基底膜增,此病变具有较高的特异性,糖尿病人的大、中动脉、包括脑动脉、椎动脉、肾动脉和心表动脉。
糖尿病神经病变多见于病程较长和病情控制不良患者,末稍神经纤维呈轴变性,继以节段性弥漫性脱髓鞘改变,神经营养血管亦可出现微血血病变,病变有时累及神经根,椎旁交感神经节、脊髓、颅神经和脑实质,感染神经损害比运动神经损害明显。

关于糖尿病小鼠模型创建的研究进展概述糖尿病是一种全球性的慢性代谢性疾病,严重影响患者的生活质量。
为了更好地理解糖尿病的发病机制、寻找新的治疗方法,研究人员常常利用小鼠模型来模拟糖尿病的发生和发展过程。
本文将介绍糖尿病小鼠模型的创建方法以及一些研究进展。
糖尿病小鼠模型的创建方法1.化学诱导型化学诱导型糖尿病小鼠模型是通过给小鼠注射化学物质来诱导糖尿病。
最常用的诱导剂是链脲佐菌素(streptozotocin,STZ)。
STZ能够选择性破坏胰岛的β细胞,导致胰岛素分泌减少,进而引发糖尿病。
2.遗传型遗传型糖尿病小鼠模型是通过基因突变来模拟人类糖尿病的遗传特征。
目前广泛使用的遗传型小鼠模型有db/db小鼠和db/db小鼠。
这些小鼠分别是由基因突变引起的胰岛素受体和胰岛素基因缺陷而导致的糖尿病。
3.高脂饮食诱发型高脂饮食诱发型糖尿病小鼠模型是通过给小鼠喂养高脂饮食来诱发糖尿病。
高脂饮食会导致小鼠体内脂肪堆积,并引发胰岛素抵抗。
这种模型更加接近人类糖尿病的发生原因,并能够模拟肥胖型糖尿病的特征。
研究进展1.病理机制的研究借助糖尿病小鼠模型,研究人员能够深入研究糖尿病的发病机制。
通过观察小鼠胰岛素分泌、胰岛功能、胰岛素受体表达等方面的变化,揭示了糖尿病的病理过程。
同时,利用小鼠模型也能研究相关疾病如心血管病、神经病变等在糖尿病中的发展过程,为疾病的治疗提供了新的思路。
2.新药物的研发糖尿病小鼠模型也被广泛应用于新药物的研发过程。
通过观察小鼠模型中新药物对胰岛素分泌、胰岛功能的影响,研究人员能够评估药物的疗效和安全性。
这些实验为新药物的临床应用提供了重要依据,并推动了糖尿病治疗领域的进步。
3.基因治疗的研究利用糖尿病小鼠模型,研究人员还探索了基因治疗在糖尿病治疗中的应用潜力。
通过基因敲除、基因转座、基因表达调控等方法,研究人员成功地改变了小鼠胰岛素的表达,从而恢复了胰岛素的正常分泌功能。
这些研究为糖尿病基因治疗的应用提供了重要的实验依据。

糖尿病的小鼠模型研究糖尿病是一种常见的慢性代谢性疾病,严重威胁人类健康。
为了深入研究糖尿病的发病机制以及开发新的治疗策略,科学家们利用动物模型开展研究。
其中,小鼠模型是最常用的糖尿病模型之一。
本文将详细介绍小鼠模型在糖尿病研究中的应用及其优势。
1. 小鼠模型的选择在选择小鼠模型时,科学家们通常考虑以下几个因素:疾病的类型、模型的复杂程度、实验要求、成本和伦理问题等。
针对糖尿病研究,常用的小鼠模型有高脂饮食诱导模型、化学诱导模型、遗传缺陷模型和转基因模型等。
2. 高脂饮食诱导模型高脂饮食诱导模型是最简单的糖尿病模型之一。
通过给小鼠长期饲喂高脂饮食,可以使其体重增加、血糖升高,最终发展为糖尿病。
这种模型具有操作简便、费用低廉的优势,但模型的可靠性和稳定性相对较差。
3. 化学诱导模型化学诱导模型是通过给小鼠注射特定化学物质来诱发糖尿病。
常用的化学诱导剂有链脲佐菌素(STZ)和胰岛素受体拮抗剂(例如STZ 和高脂饮食结合使用)等。
化学诱导模型具有可重复性好、模型特异性强的特点,但是副作用较大,如STZ会造成胃肠道反应和免疫系统激活等。
4. 遗传缺陷模型遗传缺陷模型是指使用遗传工程方法改变小鼠基因组,使其表达异常或突变基因而导致糖尿病。
例如,欧洲裂腹野鼠模型(db/db)是一种常用的糖尿病模型,它具有胰岛素受体突变导致胰岛素抵抗的特点。
遗传缺陷模型具有可重复性好、模型特异性强的优势,但制备过程较为繁琐且成本较高。
5. 转基因模型转基因模型是将人类糖尿病相关基因或突变基因导入小鼠基因组,使其表达异常或过度表达,从而模拟人类糖尿病的发生过程。
转基因模型的优势在于可以模拟人类疾病更真实地进行研究,但模型的制备和维护较为困难。
6. 小鼠模型的应用小鼠模型在糖尿病研究中被广泛应用。
利用小鼠模型可以深入研究糖尿病的发病机制,如胰岛功能障碍、胰岛素抵抗、胰岛素分泌异常等。
同时,小鼠模型还可以用于评估新药的疗效和毒副作用,为糖尿病的治疗策略研发提供重要依据。

小鼠糖尿病模型血糖标准糖尿病是一种常见的代谢性疾病,严重影响人类的健康。
为了研究糖尿病的发病机制和寻找治疗方法,科学家们通常会使用动物模型来进行实验。
小鼠作为常用的实验动物之一,被广泛用于糖尿病模型的研究。
在进行这些实验时,血糖标准是一个非常重要的指导依据。
本文将介绍小鼠糖尿病模型血糖标准的相关内容。
1. 小鼠糖尿病模型的建立在实验室,糖尿病模型的建立主要采用两种方法:化学诱导法和基因敲除法。
化学诱导法通过给小鼠注射化学物质(如阿霉素、链脲佐菌素等)来诱导糖尿病。
基因敲除法则通过敲除小鼠体内与胰岛素分泌或作用相关的基因,使小鼠发展为糖尿病模型。
2. 血糖测量的重要性血糖测量是评估糖尿病模型的关键指标之一。
在实验前,科研人员需要明确小鼠的血糖水平以区分正常小鼠和糖尿病模型小鼠。
同时,在糖尿病模型建立后,血糖测量还可以用于观察模型的稳定性和糖尿病的进展情况。
3. 小鼠糖尿病模型血糖标准的制定小鼠糖尿病模型血糖标准制定的主要目的是为科研人员提供合理的血糖范围,以便评估模型的有效性和稳定性。
血糖标准的制定要根据实验需求、模型类型和实验组设计来确定。
3.1 胰岛素敏感性糖尿病模型的血糖标准胰岛素敏感性糖尿病模型是指小鼠体内胰岛素受体功能异常导致的糖尿病。
这种模型下,小鼠的血糖水平通常偏高,血糖标准一般设置在7.8-11.1 mmol/L之间。
3.2 胰岛素抵抗型糖尿病模型的血糖标准胰岛素抵抗型糖尿病模型是指小鼠体内胰岛素抵抗性增加导致的糖尿病。
在这种模型下,小鼠的血糖水平会进一步升高。
血糖标准一般可以设置在11.1-15 mmol/L之间。
3.3 血糖标准的确定方法确定血糖标准的方法有多种,一般包括测量空腹血糖、餐后血糖和糖耐量试验等。
科研人员可以根据实验需要选择适合的方法。
4. 血糖监测技术的选择为了准确测量小鼠的血糖水平,科研人员需要选择适合的血糖监测技术。
常用的方法包括血液化学分析仪、连续血糖监测仪和葡萄糖氧化酶法试纸等。

一、糖尿病的概念及分类糖尿病已成为全人类继恶性肿瘤和心脑血管病之后的严重威胁人类健康的第三大非传染性疾病。
目前我国己成为世界第一糖尿病大国。
糖尿病是一类由遗传、环境、免疫等因素引起的、具有明显异质性的慢性高血糖症及其并发症所组成的综合征,并非单一病因所引起的单一疾病(多原因引起的综合症)。
糖尿病分为:Ⅰ型糖尿病、Ⅱ型糖尿病和其它特异性糖尿病。
Ⅰ型糖尿病即胰岛β细胞大量破坏,常导致胰岛素绝对性缺乏,以往称为胰岛素依赖型糖尿病、青年发病型糖尿病,“三多一少”症状明显。
本型病因及发病是由于胰岛β细胞受到细胞介导性自身免疫性破坏。
Ⅱ型糖尿病由于胰岛素抵抗并胰岛素分泌不足所致,以高血糖高血脂为显著特点。
以往称为非胰岛素依赖型糖尿病、成年发病型糖尿病,常伴有明显的遗传因素,但遗传机制尚未阐明。
其它特异性糖尿病包括,β细胞功能的基因缺陷、胰岛素作用的基因缺陷、胰腺外分泌疾病、内分泌疾病、药物或化敏学制剂所致的糖尿病、感染、非常见型免疫介导性糖尿病以及有时并发糖尿病的其它遗传综合症。
(糖尿病是无法根治的,现在随着人们生活水平的提高,饮食习惯,生活方式的改变糖尿病的发病率节节攀升,成为威胁人类健康的一大难题。
人们曾经一度把糖尿病称为富贵病这也是有一定道理的。
为了提高人们的生活质量,近几年对糖尿病的研究日益加深)二、糖尿病模型的建立近年来,随着国内外对糖尿病治疗药物研究的深入开展,建立比较理想的糖尿病动物模型显得尤为重要。
目前常用的动物模型有实验性动物模型和自发性动物模型。
自发性模型应用价值较高,但因价格昂贵,饲养、繁殖条件要求严格,而不能得到广泛应用。
实验性模型则应用比较广泛,实验性糖尿病动物模型的建立,是用各种方法损伤动物胰脏或胰岛β细胞导致胰岛素的缺乏,或用化学药物对抗胰岛素作用,导致动物出现高血糖形成糖尿病。
实验性糖尿病动物模型的建立主要有6种方法:胰腺切除法致糖尿病、免疫性糖尿病、激素性糖尿病、下丘脑损伤性糖尿病、化学性糖尿病、病毒性糖尿病。
、糖尿病的概念及分类糖尿病已成为全人类继恶性肿瘤和心脑血管病之后的严重威胁人类健康的第三大非传染性疾病。
目前我国己成为世界第一糖尿病大国。
糖尿病是一类由遗传、环境、免疫等因素引起的、具有明显异质性的慢性高血糖症及其并发症所组成的综合征,并非单一病因所引起的单一疾病(多原因引起的综合症)。
糖尿病分为:i型糖尿病、n型糖尿病和其它特异性糖尿病。
I型糖尿病即胰岛B细胞大量破坏,常导致胰岛素绝对性缺乏,以往称为胰岛素依赖型糖尿病、青年发病型糖尿病,“三多一少”症状明显。
本型病因及发病是由于胰岛B细胞受到细胞介导性自身免疫性破坏。
n型糖尿病由于胰岛素抵抗并胰岛素分泌不足所致,以高血糖高血脂为显著特点。
以往称为非胰岛素依赖型糖尿病、成年发病型糖尿病,常伴有明显的遗传因素,但遗传机制尚未阐明。
其它特异性糖尿病包括,B细胞功能的基因缺陷、胰岛素作用的基因缺陷、胰腺外分泌疾病、内分泌疾病、药物或化敏学制剂所致的糖尿病、感染、非常见型免疫介导性糖尿病以及有时并发糖尿病的其它遗传综合症。
(糖尿病是无法根治的,现在随着人们生活水平的提高,饮食习惯,生活方式的改变糖尿病的发病率节节攀升,成为威胁人类健康的一大难题。
人们曾经一度把糖尿病称为富贵病这也是有一定道理的。
为了提高人们的生活质量,近几年对糖尿病的研究日益加深)二、糖尿病模型的建立近年来,随着国内外对糖尿病治疗药物研究的深入开展,建立比较理想的糖尿病动物模型显得尤为重要。
目前常用的动物模型有实验性动物模型和自发性动物模型。
自发性模型应用价值较高,但因价格昂贵,饲养、繁殖条件要求严格,而不能得到广泛应用。
实验性模型则应用比较广泛,实验性糖尿病动物模型的建立,是用各种方法损伤动物胰脏或胰岛B细胞导致胰岛素的缺乏,或用化学药物对抗胰岛素作用,导致动物出现高血糖形成糖尿病。
实验性糖尿病动物模型的建立主要有6种方法:胰腺切除法致糖尿病、免疫性糖尿病、激素性糖尿病、下丘脑损伤性糖尿病、化学性糖尿病、病毒性糖尿病。
由于化学性糖尿病动物模型诱发简便、来源广,应用较广泛。
目前多采用注射化学诱导剂(链脲佐菌素或四氧嘧啶)的方法,引起短时间内胰岛B细胞大量损害而诱发糖尿病动物模型的建立。
1糖尿病模型小鼠多采用6-8周龄雄性小鼠,品系国内以昆明小鼠和ICR小鼠居多,由于价格便宜且药物敏感性高,应用较广泛。
此外还有NODSCID小鼠、CD-1小鼠、C57BL /6小鼠、BALB /c小鼠、NMRI小鼠。
2、化学诱导剂及致病机制目前常用的药物有链脲佐菌素STZ和四氧嘧啶ALX ,其作用机制都是选择性损伤胰腺B细胞,引起B细胞坏死,导致血胰岛素不同程度下降伴血糖升高,形成胰岛素依赖型糖尿病。
与四氧嘧啶糖尿病不同,链脲佐菌素引起的糖尿病高血糖反应及酮症均较缓和,所致糖尿病模型也更加稳定。
(1)链脲佐菌素STZSTZ是由致癌物质MNU衍生的一种2-脱氧-右旋-葡萄糖,STZ致糖尿病的机制是通过其本身含有的葡萄糖部分结构被胰岛B细胞上低亲和力的葡萄糖转运蛋白(GLUT2)转运,特异性地作用于胰岛B细胞,引起特殊位点烷基化,进一步导致多聚ADP核糖体激活,胞内NAD +和ATP耗竭,最终导致大量反应性氧簇产生,引起其结构破坏和胰岛素分泌功能障碍。
此外还可以通过产生活性氧和NO发挥间接损伤作用。
STZ是从无色链霉素分离出来的一种广谱抗生素,为无色固体,易溶于水,水溶液在室温下极不稳定,可在数分钟内分解成气体,因此溶液要在pH4低温避光的环境中保存,且现配现用。
样品在称取的过程中要严格保证周围环境的干燥,如确实需要多次称取,要严格按照避免受潮的原则操作和存放。
操作方法:操作环境、盛装容器、分装工具都必须保证干燥。
无需冰浴,分装后用封口膜密封瓶口,用铝箔纸(或锡箔,即避光)将瓶子包好,放入干燥罐里(干燥剂,即保持干燥状态),并2-8C冷藏,可长期保存。
STZ的溶剂一般选用pH 4.2-4.8柠檬酸缓冲液(0.1mol/ L)。
溶剂配制完成后,用0.2um的微孔滤膜过滤灭菌消毒备用。
STZ配制过程都要在低温环境中进行,以保证STZ的药效性,提高造模的成功率。
小鼠注射链脲佐菌素后,血糖水平的改变可分为三个时相:①早期高血糖相,持续约1~2小时,是STZ抑制胰岛释放所致。
据此,一般小鼠注射STZ两小时后,给予正常进食;②低血糖相,持续约6~10小时,可能是由于胰岛B细胞破坏,大量胰岛素释放,致使血糖显著降低。
为防止小鼠出现持续低血糖而惊厥死亡,在给予饲料的同时喂以5%的葡萄糖水24h :③24小时后出现稳定的高血糖相即糖尿病阶段,此时大部分胰岛B细胞已呈现不同程度的损伤和破坏。
(2)四氧嘧啶(alloxan ) ALX四氧嘧啶对胰岛B细胞有特异性的毒性作用,可选择性地损伤多种动物的胰岛细胞而引起实验性糖尿病,它通过产生超氧自由基破坏B细胞,使细胞内DNA损伤,并激活多ADP核糖体合成酶的活性,从而使辅酶I含量下降,导致mRNA功能受损,B细胞合成前胰岛素减少,最终导致胰岛素缺乏。
这种作用机制与临床I型糖尿病患者的发病机制相近。
四氧嘧啶引起的血糖反应也分三个时相,开始血糖升高,持续约2 h继而因B细胞残存的胰岛素释放引起低血糖约6 h ,12 h后开始持久的高血糖。
四氧嘧啶其水溶性不稳定,应现用现配。
注射速度要快,这样成模率较高。
配制所需的溶剂一般为生理盐水。
此外,还有肾上腺素诱导的糖尿病。
肾上腺素是强有力的升高血糖的激素,它的作用机制是与肝和肌细胞膜的3受体结合,通过G蛋白激活腺苷酸环化酶、增高细胞内CAMP浓度,蛋白激酶级联激活磷酸化酶、抑制糖原合酶,从而加速糖原分解、抑制糖原合成。
属于胰外性糖尿病。
3、造模的方式方法小鼠造模前一般禁食12-18小时。
对普通饲料喂养的小鼠注射STZ前的禁食处理是非常关键的。
禁食的时间越长,链脲佐菌素对胰岛3细胞的破坏力越明显,即药效越高。
所以相对禁食时间延长,可以降低链脲佐菌素的用量。
禁食处理之所以与注射STZ后血糖变化密切相关,推测与禁食处理可以降低血液胰岛素和leptin水平,并显著下调脂肪组织ob基因表达有关(Tray-hurn et a1 ., 1995; Mizuno et a1 ., 1996),为STZ 进一步损害胰岛3 细胞提供了有利的内部环境。
化学诱导剂给药方式有两种,尾静脉注射给药法和腹腔注射给药法。
根据给药剂量和给药次数不同,又可将尾静脉给药和腹腔给药分别划分为大剂量一次给药法和小剂量多次给药法。
STZ以腹腔注射居多,大剂量一次性给药剂量多为150-200mg/kg,小剂量多次给药以40-70mg/kg连续五天较多。
大剂量注射时,由于直接引起胰岛3细胞的广泛破坏,可造成1型动物模型;而注射较少量链脲佐菌素时,由于只是破坏一部分胰岛3细胞的功能,造成外周组织对胰岛素不敏感,同时给予高热量饲料喂养,两者结合便诱导出病理、生理改变都接近于2型病患的动物模型。
ALX多为大剂量一次性给药,尾静脉给药量多为60-100mg/kg,腹腔注射以100-200mg/kg为主。
具体的给药剂量及给药途径,还要根据小鼠自身的特点以及其他多方面综合考虑,先经预实验摸索,以达到最优方法。
预实验很重要。
实验时链脲佐菌素的给药量应参照预实验的结果,尽量不要盲目按照文献上或他人的给药量来直接使用,鼠均重和空腹(低糖状态)抗药力、禁食时长、注射选时、以及之前饲养过程、测糖选时注射过程等都不相同,通过预实验来确定符合自己实验鼠的给药计量,才是最科学的。
有文献在对ALX造糖尿病模型发现,随剂量的增加,小鼠死亡率增高;小鼠体重增加,死亡率亦增高;静脉注射成模率比腹腔注射高;同等剂量分次给药,死亡率、转阴率均降低,认为四氧嘧啶以同等剂量分次给药小鼠糖尿病成模率高。
目前,国内造II型糖尿病模型,以高脂饮食和化学诱导剂损伤联合造模。
通过给予实验动物少量STZ,破坏一部分胰岛3细胞功能,同时饲以高脂肪饲料造成外周组织对胰岛素不敏感,两者结合诱导出接近人类n型糖尿病的动物模型。
此方法所造模型模拟了II型糖尿病的一定的病理现象,但却很难界定为真正意义上的II型糖尿病。
因此,国外在研究II型糖尿病时,多采用Zucker大鼠、db/db小鼠、ob/ob小鼠等转基因鼠。
三、检测指标(一)一般情况的观察小鼠外形外观的观察,如体重、毛色、反应能力等,进食量、进水量、排尿量的观察。
(二)生化指标的检测血糖、糖化血红蛋白;血清肌酐、尿素氮水平的检测。
(三)病理切片及形态学检查胰腺的损伤于糖尿病造模后一周就可发生病理改变,可见胰腺外分泌大量灶状或散在的单核细胞,胰岛细胞空泡变性,使胰岛呈空虚状态,胰岛毛细血管扩张、充血、胰岛细胞减少。
肾脏损伤第四周可见。
糖尿病可使小鼠相对肾重增加,糖尿病肾病早期的基本病理改变为肾小球肥大、基底膜增厚和系膜区域扩大,进一步发展,可致肾小球的纤维化硬化。
糖尿病是一种常见病、多发病、其发病机制也较为复杂,应用可控的动物模型可正确分析其各种发病机制,严格的组织病理、生化和生理观察均可正确判断药物疗效情况,不同的动物模型应选择合适的测定指标。
随着实验动物科学的不断发展,将建立更佳的符合临床发病机理、更经济、重复率高的模型,从而推动糖尿病机制及有效的防治研究。
参考文献:[1] 安吉白茶多糖对实验性糖尿病小鼠的降血糖作用研究[2] 链脲佐菌素稳定性对诱导糖尿病小鼠模型的影响[3] 链脲佐菌素致糖尿病小鼠模型的建立及抗氧化能力的影响[4] 四氧嘧啶糖尿病小鼠模型的制备及影响因素[5] 禁食与非禁食处理对构建2型糖尿病小鼠模型血糖的影响。