
原发性高钠血症
病史:患者,男性,14岁,因间断头痛、多饮、多尿2年,乏力、纳差2月于2003年12月18日入院。患者2001年4月某日无明显诱因突然出现多饮、多尿(每日7000ml- 9000ml),夜尿3-4次/晚,伴头晕、头痛,无视野缺损、视力下降和意识障碍。当地医院行头颅CT疑诊“垂体瘤”。先后于同年7月和2003年元月分别行三次γ刀治疗(剂量不详)。放疗后多饮、多尿症状减轻,但口渴感觉消失,并出现头痛加剧伴视物模糊。2月前出现乏力、纳差、畏寒、下肢软瘫两次,伴走路不稳。于当地医院查血钾4.13-5.79 mmol/L,血钠163.7-199.5mmol/L,血氯135.9- 182.3 mmol/L,血BUN 14.2mmol/L,血Cr 93umol/L,血糖正常。考虑有垂体前叶功能减退,给予补充强的松5mg/日和左旋甲状腺素片6.25ug/日,强迫饮水后上述症状和实验室检查无明显好转,为进一步诊治入我院。发病以来精神尚可,无明显反应迟钝、行动迟缓、面容浮肿,无恶心、呕吐、腹痛、腹泻、腹胀。家族中无类似疾病史。
体格检查:血压90/60mmHg,脉搏80次/分,身高143cm,体重30Kg,指距138cm,上部量72cm,下部量71cm。神志清楚,对答切题,贫血貌,颜面无浮肿,皮肤弹性好,轻度粗糙。双侧瞳孔等大等圆,视野粗测正常,对光反射存在,心肺腹部无异常。无喉结、胡须、阴毛和腋毛,外生殖器呈幼稚型,阴茎牵长3cm,睾丸约2ml,Tanner分期G1PH1。四肢对称无畸形,肌力V级,双膝腱反射亢进,指鼻试验阴性,病理反射未引出。
实验室检查:性腺激素:LH〈0.01 mIU/ml,FSH〈0.2mIU/ml,PRL 54.8 ug/L,E2 82.9 Pmol/L,T 0.1 nmol/L。甲状腺功能:FT3 2.49 pmol/L(正常范围:2.76-6.3);FT4 8.97 pmol/L(正常范围:10.42-24.32),TT3 1.02 nmol/L(正常范围:1.01-2.95),TT4 60 nmol/L(正常范围:55.34-160.88),TSH 5.48 mU/L (正常范围:0.35-5.50)。血ACTH8am、0am、4pm均〈2.2pmol/L,血皮质醇8am 7.1nmol/L、0am 8.4nmol/L。24小时尿醛固酮0.6 umol/24h(正常范围:2.77-22.2)。血浆渗透压330-365mOsm/L,尿渗透压280-634mOsm/L。生化:血钠160.0-169.4 mmol/L,血氯115.5-124.3mmol/L,BUN 8.09-9.25 mmol/l/L,血Cr 66.9-88.4 umol/L,血糖5.6mmol/L。
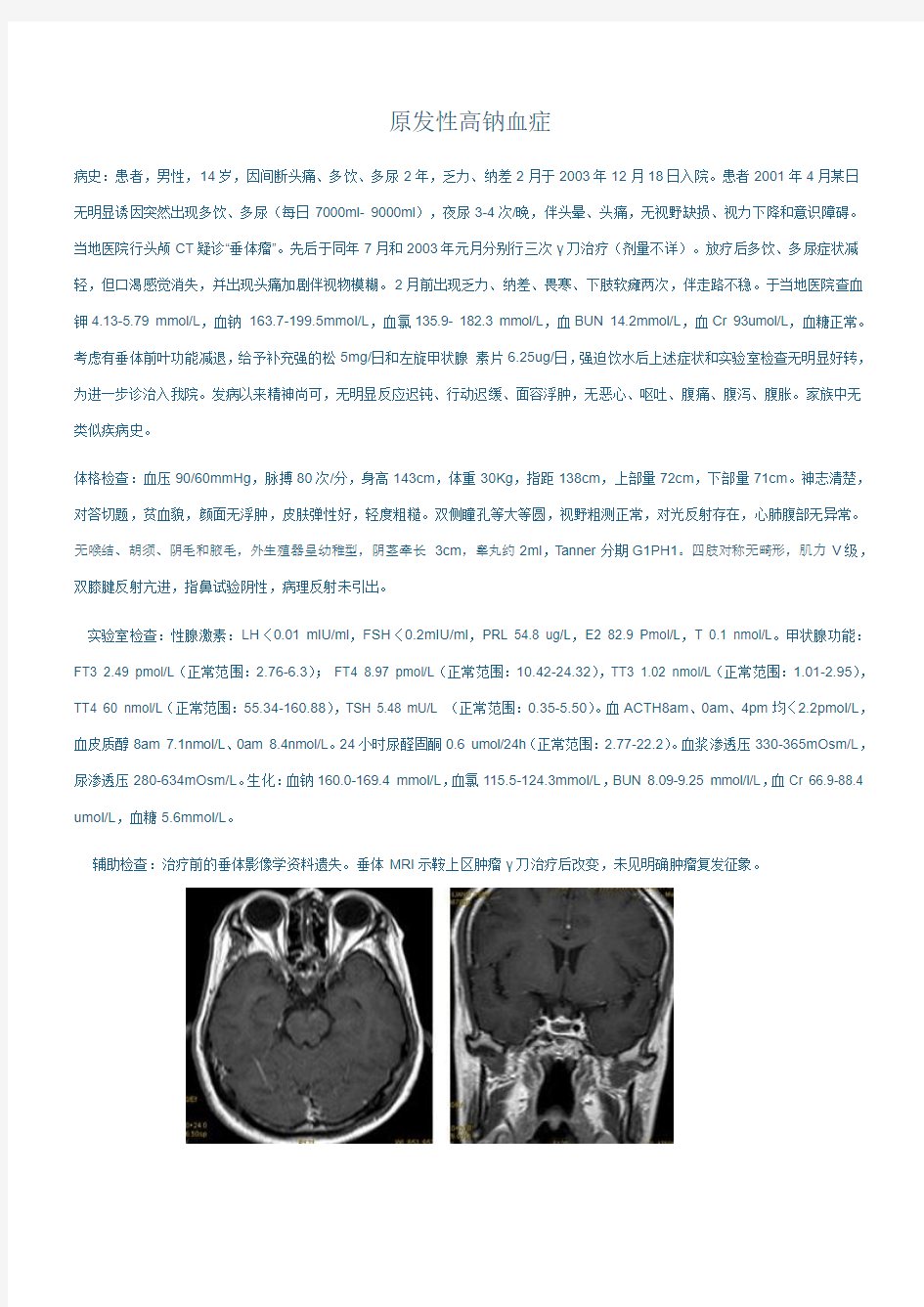
辅助检查:治疗前的垂体影像学资料遗失。垂体MRI示鞍上区肿瘤γ刀治疗后改变,未见明确肿瘤复发征象。
入院后进行垂体前叶功能的评价,继续进行泼尼松5mg/日和左甲状腺素钠片50ug/日激素替代治疗,但患者高钠血症和渴感减退并无改善。在严密监测的情况下,给患者进行了禁水加压试验和水负荷实验。慢性限水时,血渗透压由354 mOsm/L升至365 mOsm/L,尿渗透压由280 mOsm/L升至634 mOsm/L。在禁水加压试验中患者禁饮18小时过程中,血渗透压波动于362-369 mOsm/L,尿渗透压逐渐升高,最高达到420 mOsm/L,皮下注射5单位加压素后尿渗透压进一步增高达857 mOsm/L,提示有ADH分泌的部分缺陷。患者血钠升到163.7-199.5mmol/L和血渗透压高达330-365 mOsm/L时仍无渴感,反应正常,肾脏功能正常,一般状况好,无明显脱水征象。静脉水负荷试验时,血渗透压和血钠逐渐下降,当血浆渗透压为343 mOsm/L和血钠为156.8mmol/L时尿量迅速增多,尿渗透压由587 mOsm/L 骤然降到180 mOsm/L,提示水负荷抑制ADH的释放发生在较高的血浆渗透压水平。最后诊断:1.垂体前叶功能减退;2.原发性高钠血症。除了针对垂体前叶功能低下补充相应的垂体前叶激素如甲状腺激素、泼尼松和雄激素外,我们强制性让患者每日摄水2500ml,给患者分别试用了氢氯噻嗪25mg,2次/日和醋酸去氨加压素0.05mg/晚。口服氢氯噻嗪治疗一周后患者渴感有所恢复,血钠水平和血浆渗透压普遍有所降低。口服醋酸去氨加压素后1周患者的血渗透压和血钠明显下降,尿渗透压渴感有所恢复。嘱患者出院后维持口服醋酸去氨加压素片0.05mg/晚。
专家点评:正常血钠水平的维持有赖于机体体液和渗透压调节机制的正常运行,包括下丘脑口渴中枢的正常反应、视上核与室旁核渗透压感受器的正常运行、ADH的正常合成与释放、肾小管上皮细胞的正常功能和肾上腺皮质的功能等。无论上述调节机制正常还是机制本身异常均可发生血钠异常。临床上一般所见到的高钠血症多是在机体上述调节机制正常的情况下发生的病理性失水和/或失钠状态,此时体液和渗透压调节机制常被激活,患者出现口渴、尿量减少、脉搏加速、血液浓缩和血钠增高等反应。但当上述调节机制出现障碍时也可以出现高钠血症,如尿崩症、单纯渴感减退、尿崩症合并渴感减退、渴感减退伴渗透压阈值升高等这些调节机制异常可重叠发生,在临床上较难鉴别,治疗也有一定困难。凡有颅内手术、外伤、放疗和占位或炎性病变患者出现血钠升高和渴感减退都应高度疑及本病。本患者在血钠160mmol/L以上无口渴感觉、一般情况良好、无脱水体征,这与一般临床所见高钠血症不同,提示患着可能存在体液和渗透压调节机制的异常。禁水加压试验提示患者存在部分性中枢性尿崩症,但患者的临床特征不完全符合中枢性尿崩症,因为典型的中枢性尿崩症会有口渴、多饮、多尿,正常饮水情况下不会出现血钠升高。当中枢性尿崩症未能及时补水时可出现高钠血症,但患者会极度口渴,出现明显的脱水体征。结合患者有渴感消失,提示患者存在原发性高钠血症。在给患者进行的禁水加压试验和静脉水负荷试验中发现患者存在中枢ADH的分泌调节,但调节过程发生在较高的血浆渗透压水平,即患者的感受阈值上升,也支持原发性高钠血症的诊断。更重要的是,临床研究发现患者存在部分性中枢性尿崩症合并中枢渴感减退,这对原发性高钠血症的发病机理是一种新的诠释,同时为临床治疗提供了有力的依据。
由于缺乏对该病的认识,该病的临床漏诊率和误诊率较高,临床上对原发性高钠血症也无成熟的治疗经验,有文献提出氯磺丙脲和氢氯噻嗪可能有效。从原发性高钠血症的发病机制可以理解为部分性尿崩症合并渴感减退的角度看,补充抗利尿激素应是有效的。事实上,我们对患者进行了口服醋酸去氨加压素的治疗,一周后发现患者血渗透压和血钠下降,尿渗透压增高,渴感有所恢复,间接也说明原发性高钠血症的发病机制与中枢性部分性尿崩症有关。以醋酸去氨加压素片治疗原发性高钠血症是在该领域开创性的有益尝试,而且行之有效、安全。
学术进展
(一)病因及发病机制
中枢神经系统丘脑下部的视上核和室旁核内存在着“渗透压感受器”,视上核可分泌抗利尿激素(ADH),丘脑下部腹内侧核存在渴感调节中枢。这些组成了水、电解质代谢的中枢调节机制。任何导致该部分的损伤都可出现中枢性水电解质代谢紊乱。1962年Avioli等报道一例Schuller-Christian病导致下丘脑垂体区破坏的12岁女孩,有慢性持续性高钠血症、渴感缺失,首次提出原发性高钠血症的概念。以后陆续有报道,但发病率低、临床罕见。报道的病因有经颅内手术或γ刀治疗后,也有继发于颅内疾病,如生殖细胞瘤、垂体瘤等,有时下丘脑功能紊乱,如严重精神错乱,也可诱发本病。凡是累及下丘脑、第三脑室底部及鞍区的病变都有可能引起该病。
原发性高钠血症的发病机制不十分清楚,有推测认为可能的机制是中枢渗透压感受器或渴感中枢的感受阈值上升所致,即只有当体液达到明显高渗状态时机体才释放ADH,导致体液一直处于高血钠、高血渗透压状态。解放军总医院近年来对该病的发病机理进行了探索性研究,对患者进行了慢性限水或禁水加压试验以及水负荷试验,结果表明患者仍然存在血浆渗透压和血钠的调节机制,但是这种调节是发生在较高的血浆渗透压和血钠水平,支持了中枢渗透压阈值升高的假说,但同时上述研究中发现患者存在部分性中枢性尿崩症,而且患者血Na升到160-170mmol/L和血渗透压高达330-360mOsm/L时仍无口渴感觉或渴感不明显,表明有渴感异常。一般当血渗透压大于305mOsm/L和血钠高于150 mmol/L而无口渴感觉时为渴感减退性高钠血症。因此,在原发性高钠血症发病机理上的重要发现是该类患者存在部分性中枢性尿崩症合并渴感减退(中华内分泌代谢杂志2005,21(6):529-531)。(二)临床表现及诊断
原发性高钠血症的主要临床表现有慢性持续性高钠血症,渴感减退,无多饮、多尿,脱水症状不明显。血渗透压高于正常,强制性饮水状态下尿渗透压一般低于血渗透压,否则因患者渴感异常,常有饮水不足,尿渗透压此时可高于血渗透压,但一般不能达到正常人状态(1000-1200 mOsm/L)。患者一般状况良好,即使高钠和高渗透压状态仍可以无脱水症状,较一般高钠血症患者症状轻,严重时也可出现高渗透压导致的神经精神症状,智力、记忆力减退。另外,该类患者常有低血钾、四肢乏力、软瘫,甚至有人长期被诊断为低钾血症、周期性麻痹等。一般认为低钾的原因主要是继发于高钠, 高钠导致细胞内钾移至细胞外, 排出增多,在肾脏, 过多排出的钠进入肾小管,促进了钠钾交换,钾排出增多, 引起低血钾。有人认为低血钾与醛固酮增多有关,但我们的检查发现患者的醛固酮水平处于正常低值,是一种被抑制状态,故低血钾与醛固酮增多无关。Halter等[8]提出原发性高钠血症的临床特征:①持续高钠血症,一般血渗透压大于305mOsm/L和血钠高于150 mmol/L;②无明显脱水体征;③机体仍有ADH的分泌能力;④渴感减退或消失;⑤肾脏功能正常;⑥肾小管对ADH有反应,具有浓缩尿液的功能。上述临床特征也作为诊断原发性高钠血症的参考标准。
(三)治疗
原发性高钠血症治疗经验不多,首先是原发疾病的治疗,包括手术治疗、放疗和药物治疗等;其次是垂体前叶功能的替代治疗,包括皮质醇功能低下、甲状腺功能减退的治疗等;第三是针对原发性高钠血症的治疗:首先需要适量补充水分,神志清楚者强制性
每日口服2500ml左右水份,神志不清时静脉补水,但血钠下降速度不宜过快。虽然保证患者饮用适量水可缓解临床症状,但由于患者渴感异常,患者常常并不会主动饮水,而且饮水量很难控制;其次是药物治疗,尚无成熟的治疗药物,以往个案报道氯磺丙脲和氢氯噻嗪单用或联合应用可使患者口渴感觉部分恢复,高血钠和高血浆渗透压改善,但不能完全使患者恢复正常。氢氯噻嗪作为改善尿崩症的辅助药物其机制可能系该药利钠作用大于利水,血容量减少而刺激ADH分泌与释放。氯磺丙脲作用机制可能是促进腺苷环化酶的作用,使远曲肾小管cAMP增加,刺激下丘脑视上核或垂体后叶ADH的合成与释放,但两类药物均有潜在的副作用,氯磺丙脲作为第一代磺脲类降糖药物已基本在临床工作中淘汰,甚至很难购买到;氢氯噻嗪作为利尿剂,长期使用具有潜在的不良反应,该类患者本来就有低血压和低血钾,使用氢氯噻嗪前需权衡利弊。
近年来,解放军总医院对原发性高钠血症患者的进行了系列临床研究,结果发现患者存在部分性中枢性尿崩症,因此给此类患者试用了小剂量抗利尿激素醋酸去氨加压素,结果表明,该药可有效改善高钠血症以及渴感减退,而且安全,副作用少且使用方便,由于该类药物是中枢性尿崩症的常用药物,因此预计将来给类药物在原发性高钠血症的治疗中将发挥重要角色。
[参考文献]
[1] Avioli LV, Earley LE, Kashima HK. Chronic and sustained hypernatremia, absence of thirst, diabetes insipidus, and adrenocorticotropin insufficiency resulting from widespread destruction of the hypothalamus[J]. Ann Intern Med, 1962, 56:
131-140
[2] Jean D. Wilson, Dianiel W. Foster, Henry M. Kronenberg, et al. Williams textbook of endocrinology, 10th edition. W.B. Saunders Company, 2002
[3] Segar WE. Chronic hyperosmolality. A condition resulting from absense of thirst, defective osmoregulation, and limited ability to concentrate urine[J]. Am J Dis Child, 1966, 112(4):318-327
[4] Acquatella H, Castillo R, Arevalo G.. Essential hypernatremia, absence of thirst, hypopituitarism, and hypothalamic dustruction due to a dysgerminoma[J]. Acta Neurol Latinoam, 1972, 18(2):176-185
[5] Castaigne P, Legrain M, Cambier J, et al. Chronic hyperosmolality with absence of thirst and non-adapted secretion of an
anti-diuretic hormone secondary to ablation of a chromophobe adenoma of the pituitary[J]. Clinial and biological study. Rev Neurol (paris), 1967,116(4):277-296
[6] 廖二元,超楚生. 内分泌学. 第1版. 人民卫生出版社,2001, 494-501
[7] 郭清华, 陆菊明, 吕朝晖,等. 原发性高钠血症的临床分析. 军医进修杂志, 2007, 3:
[8] 郭清华, 陆菊明, 赵艳荣,等. 一例持续高钠血症伴渴感减退患者的临床研究. 中华内
低钠血症 一、什么是低钠血症 ●低钠血症是指血清钠的浓度低于135mmol/L。 ●低钠血症只代表血清中钠的浓度,但并不等于体内钠的总含量减少。 ●低钠血症根据其发病的缓急而分为急性低钠血症和慢性低钠血症。前者是指在48小时内,由血 清钠正常而降低到135mmol/L以下。不一定有明显的水肿。慢性低钠血症,多伴有水肿。二、原因及分类 发生低钠血症的原因很多,除假性低钠血症外,都表明体内的水含量相对比钠含量增加,体液处于被稀释状态。 在正常情况下,摄入水多,则抗利尿激素分泌减少,肾脏排出低渗尿,有80%的多余的水在4小时以内排出。肾脏的排出体内水的能力达20L/d以上。所以在通常情况下不会发生水在体内潴留。 低钠血症大致分为假性低钠血症及低钠血症伴有血浆晶体渗透压降低。 1)假性低钠血症 ●是指血浆中一些固态物质增加,在单位体积中水的含量减少,而钠只能溶解于水中, 钠的浓度降低。假性低钠血症又分为不溶性物质在血浆中增加,及可溶性物质在血浆中增加。前者对血浆的晶体渗透压影响不大,后者则相反。 ●不溶性物质在血浆中增加见于高脂及高球蛋白血症。 ●可溶性物质在血浆中增加如静脉注射高张葡萄糖溶液及静脉滴注甘露醇溶液以后, 由于血浆晶体渗透压升高,水从细胞内转移到细胞外,血液被稀释而发生假性低钠血症。此时血浆曾高渗状态,但血清钠浓度减低。血糖每升高5mmol/L,血清钠可降低1~3.0mmol/L。 ●假性低钠血症,血钠降低程度不著,故不会出现低钠血症的临床表现。 2)低钠血症伴有血浆晶体渗透压降低 有三种情况:细胞外液容量正常、减少及增加
第一种情况细胞外液容量正常 ●这种情况发生的原因多由于水的摄入过多、肾脏排水功能异常,或者两者同时存在。 常见疾病有:精神性烦渴、抗利尿激素分泌不当综合征、特发性低血钠或病态细胞综合征、肾上腺皮质功能不全、应用利尿剂等。 ●精神性烦渴突然饮入大量的水,超过正常肾脏排水的能力,使血浆被稀释,血浆容 量及血浆的含水量增加所致。正常肾脏的排水能力为每分钟20ml。 ●抗利尿激素分泌不当综合征SIADH是因为内源性ADH或类似ADH物质持续分泌, 引起水及钠的代谢异常。主要由于水潴留及尿排钠增加。 ●诊断指标:1、低血钠、低血浆渗透压;2尿渗透压不适当升高,常大于300;高尿 钠,常大于20;4、无水肿或细胞外液量减少的表现;5肾脏、心脏、肝脏、肾上腺及甲状腺功能正常。 ●机理:由于ADH不受控制而持续分泌,使肾小管上皮细胞重吸收水增加,导致水排 出减少,血容量增加,抑制肾素-血管紧张素-醛固酮系统。尿排钠增多。SIADH原因很多,肿瘤、肺部疾病、中枢神经疾病、药物、甲状腺功能减退等 第二种情况低钠血症伴有细胞外液量减少 ●肾脏或肾脏外丢失含有电解质的液体,而补充不含电解质的液体所致 第三种低钠伴有细胞外液容量增加血症 ●说明水增加的量超过钠增加的量。水及钠在体内的稳定性均受到影响。 ●患者多有水肿的临床表现。最常见的病因:心力衰竭、肝硬化、肾病综合征、肾功 能衰竭。这种低血钠又称稀释性低钠血症。 三、临床表现 ●低钠血症临床表现的严重程度与细胞外液量的高低及发病的缓急有关。 ●临床表现主要为神经系统的症状及体征。血钠降低后,细胞外液的晶体渗透压下降, 而细胞内压的晶体渗透压相对较高,水自细胞外液转移到细胞内,引起脑细胞水肿,从而导致一系列的中枢神经系统的症状和体征。
低钠血症的治疗(先分类低钠的原因) 1 抗利尿激素分泌异常综合征(SIADH):中枢神经系统疾病可导致下丘脑局限性损害或异常冲动传人下丘脑相关神经核,使ADH分泌失调。表现为低血钠、高尿钠、血和尿中ADH浓度升高、肾功能正常。治疗上需严格限制补液、利尿,症状严重时需快速补钠; 2 脑性盐耗综合征[7](cerebral salt wasting syndrome,CSWS):由于中枢神经系病变致使由心房利钠多肽(ANP)和脑利钠多肽(BNP)介导的肾脏神经调节功能紊乱,造成肾小管对钠的重吸收障碍,导致低钠血症的发生。其临床表现与SIASH 相似,但同时有细胞外液减少和脱水征,ANP增高,而ADH浓度不高。治疗上应同时补充水和钠盐; 3 低钠血症治疗方案: 轻度,无症状低钠血症(即血浆Na>120mEq/L)的处理是明确的,特别是如原发病因可以发现和排除.因此,噻嗪类诱导的低钠血症病人,停用利尿剂,补充钠和/或钾的缺乏足以.同样,如果轻度低钠血症是由于对肾脏排水障碍病人不适当的肠道外补充水分,只要停止低张液体治疗即可; 出现低钠,高钾血症和低血压应该提示肾上腺功能不足,可能需要糖皮质激素(氢化可的松100~200mg放入5%葡萄糖和0.9%盐水1L中滴注4小时,目的是治疗急性肾上腺功能不足).当肾上腺功能正常,但低钠血症伴有ECF容量丢失和低血压,给予0.9%盐水通常可矫正低钠血症和低血压.如原发疾病好转缓慢或低血钠显著(即血浆Na<120mEq/L=,限制水摄入<500~1000ml/24h甚为有效. 由于肾潴钠(心衰,肝硬化或肾病综合征)ECF容量扩张伴随稀释性低钠血症的大部分病人很少有低钠血症引起的症状.这种情况下限制水结合原发疾病治疗常常成功,开普通(ACE抑制剂)结合袢利尿剂可以矫正心衰病人顽固性低钠血症.给予开普通和其他ACE抑制剂对肾素-血管紧张素-醛固酮活性增加为特征的其他ECF 容量增加可以同样有效,尤其是肾病综合征.如SIADH存在,严格限制维持水量25%~50%是需要的.持久的矫正依赖于原发疾病的成功治疗. 当有严重水中毒症状(癫痫)或低钠血症严重(血浆Na<115mEq/L=,有效渗透压<230mOsm/kg,对低钠血症治疗有诸多争论.争论主要是针对低钠血症矫正的程度和速度.当低钠血症严重但无症状,严格限制水摄入通常安全,有效,虽然有些专家主张用高渗盐水.高渗(3%)盐水(含513mEqNa/L)给予治疗严重,症状性低钠血症(癫痫大发作).因为可能促发神经后遗症(尤其中心性桥脑髓鞘破坏病变),对于这种低钠血症,高渗盐水应非常当心使用.专家们认为,过度矫正低钠血症有危险;高钠血症,甚至正常钠血症应该避免. 许多专家推荐血浆钠提高不快于1mEq/h,绝对升高不>10mEq/24h.合理治疗方案如下:高渗(3%)盐水250ml应缓慢静脉滴注,然后在10小时后测血清钠,如测定值仍然太低,可再予相同剂量,维持血清钠升高<10mEq/24h.
如对您有帮助,可购买打赏,谢谢高尿酸血症诊断标准是什么 导语:高尿酸血症这种疾病,可能很多朋友对于它的发病症状并不了解,所以根本就不会知道它的诊断标准。其实,高尿酸血症的诊断标准主要是血清中的 高尿酸血症这种疾病,可能很多朋友对于它的发病症状并不了解,所以根本就不会知道它的诊断标准。其实,高尿酸血症的诊断标准主要是血清中的尿酸浓度超过416毫升,所以我们想要检查是否存在高尿酸血症,还需要通过抽血检查的方法,希望大家可以明白其中的道理,这样有助于我们发现疾病。 人体尿酸正常值为150~416微摩/升,血清中的尿酸浓度取决于尿酸生成和尿酸排泄之间的平衡,当人体血清中尿酸浓度高于416微摩/升时,我们称之为高尿酸血症。 吃嘌呤含量较高食物选用含或少量含嘌呤食物牛奶蛋类、精细谷物、蔬菜(除含量高者)水类,增添些含量稍食物瘦肉、鱼、鸡等嘌呤溶于水水煮汤食用。机盐维素供给要充维素BC促进已沉积尿酸盐溶解。控制热能摄入维持理想体重;蛋白质摄入宜高按每0.8g/kg标准体重供给乳、蛋类含嘌呤极少作物蛋白主要源,另外喜欢饮茶朋友饮用九味避风汤类降酸茶,萃取种纯植物精华饮入口能降低尿酸高继减少尿酸复发期饮用预防痛风病发。 一般认为,血中尿酸超过360微摩尔/升,视为高尿酸血症。临床上,当血尿酸超过390微摩尔/升,才可诊断为高尿酸血症。当血尿酸超过420微摩尔/升时,高尿酸血症已十分明确。大多数痛风病人的血尿酸值均超过420微摩尔/升。病理生理学上,血尿酸的溶解度在420微摩尔/升以上,已达到了超饱和状态,此时血尿酸极易在组织内沉积而造成痛风。因此,从临床诊断的角度出发,目前一般认为,当血尿酸值 预防疾病常识分享,对您有帮助可购买打赏
第三章 病例分析 ——高血压病 一、概述 1.概念 高血压是以体循环动脉压增高为主要表现的临床综合征,其本身可引起一系列症状,长期高血压更可以影响重要脏器尤其是心、脑、肾的功能,最终导致脏器功能衰竭。高血压指收缩压或舒张压高于正常或两者都高。 高血压可分为原发性高血压(即高血压病)和继发性高血压(即症状性高血压)两大类。 2.高血压的诊断标准 18岁以上成年人高血压定义为:在未服抗高血压药物情况下收缩压≥140mmHg和(或)舒张压≥90mmHg. 3.病因及危险因素 目前尚未完全阐明,认为与以下因素有关: (1)遗传及基因因素 (2)环境因素 饮食中高盐、钾、钙摄入不足;体重超重、中度以上饮酒、胎儿营养不良、交感神经活性亢进。 4.高血压危险度的分层 危险度的分层可以血压水平结合危险因素及合并的器官受损情况将患者分为低、中、高和极高危险组。治疗时不仅要考虑降压,还要考虑危险因素及靶器官损害的预防及逆转。
二、诊断依据 1.在不同时间测量三次血压,均高于正常。 2.除外症状性高血压。
3.高血压分级、危险分层。 4.重要脏器心、脑、肾功能估计。 5.有无合并可影响高血压病病情发展和治疗的情况,如冠心病、糖尿病、高脂血症、慢性呼吸道疾病等。 三、鉴别诊断 1.慢性肾脏疾病 慢性肾脏病早期均有明显的肾脏病变的临床表现,在病程的中后期出现高血压。肾穿刺病理检查有助于诊断慢性肾小球肾炎;多次尿细菌培养和静脉肾盂造影对诊断慢性肾盂肾炎有价值。糖尿病肾病者均有多年糖尿病病史。 2.肾血管疾病 肾动脉狭窄是继发性高血压的常见原因之一。高血压特点为病程短,为进展性或难治性高血压,舒张压升高明显(常>110mmHg),腹部或肋脊角连续性或收缩期杂音,血浆肾素活性增高,两侧肾脏大小不等(长径相差>1.5cm)。可行超声检查,静脉肾盂造影,血浆肾素活性测定,放射性核素肾显像,肾动脉造影等以明确。 3.嗜铬细胞瘤 高血压呈阵发性或持续性。典型病例常表现为血压的不稳定和阵发性发作。发作时除血压骤然升高外,还有头痛、心悸、恶心、多汗、四肢冰冷和麻木感、视力减退、上腹或胸骨后疼痛等。典型的发作可由于情绪改变如兴奋、恐惧、发怒而诱发。血和尿儿茶酚胺及其代谢产物的测定、胰高糖素激发试验、酚妥拉明试验、可乐定试验等药物试验有助于作出诊断。 4.原发性醛固酮增多症 典型的症状和体征有:①轻至中度高血压;②多尿尤其夜尿增多、口渴、尿比重偏低;③发作性肌无力或瘫痪、肌痛、搐搦或手足麻木感等。凡高血压者合并上述3项临床表现,并有低钾血症、高血钠而无其他原因可解释的,应考虑本病之可能。实验室检查可见血和尿醛固酮升高,PRA 降低。 5.皮质醇增多症 垂体瘤、肾上腺皮质增生或肿瘤所致,表现为满月脸、多毛、皮肤细薄,血糖增高,24小时尿游离皮质醇和17羟或17酮类固醇增高,肾上腺超声可以有占位性病变。 6.主动脉缩窄 多表现为上肢高血压、下肢低血压。如患者血压异常升高,或伴胸部收缩期杂音,应怀疑本症存在。CT和MRI有助于明确诊断,主动脉造影可
病例分析 包括:诊断及依据、鉴别诊断、进一步检查项目、治疗原则(15分钟 22分) 病种 75种: 1、呼吸系统(慢性阻塞性肺疾病、、支气管哮喘、支气管扩张、肺炎、肺结核、肺癌、呼吸衰竭、血胸和气胸、肋骨骨折) 2、心血管系统(心力衰竭、心律失常、冠心病、高血压、脏瓣膜病、结核性心包炎) 3、消化系统(胃食管反流病、食管癌、胃炎、消化性溃疡、消化道穿孔、胃癌、肝硬化、 肝癌、胆石病、胆道感染、急性胰腺炎、溃疡性结肠炎、肠梗阻、结、直肠癌、肠结核、结核性腹膜炎、急性阑尾炎、肛管、直肠良性病变、腹外疝、腹部闭合性损伤) 4、泌尿系统(含男性生殖系统)(急性肾小球肾炎、慢性肾小球肾炎、尿路感染、尿路结石、前列腺增生、)慢性肾衰竭 5、女性生殖系统(异位妊娠、急性盆腔炎、子宫颈癌、子宫肌瘤、卵巢癌、卵巢囊肿蒂扭转) 6、血液系统(缺铁性贫血、再生障碍性贫血、急性白血病、淋巴瘤、特发性血小板减少性紫癜) 7、内分泌系统(甲状腺功能亢进症、单纯性甲状腺肿、糖尿病) 8、神经系统(脑出血、脑梗死、蛛网膜下腔出血、急性硬膜外血肿) 9、运动系统(四肢长管状骨骨折、大关节脱位)
10、风湿免疫性疾病(系统性红斑狼疮、类风湿关节炎) 11、儿科疾病(小儿肺炎、小儿腹泻、营养性维生素D缺乏性佝偻病、小儿常见发疹性疾病) 12、传染病(病毒性肝炎、细菌性痢疾、流行性脑脊髓炎、艾滋病) 13、其他(软组织急性化脓性感染、急性乳腺炎、乳腺癌、一氧化碳中毒、有机磷杀虫药中毒) 病例分析 1、病例分析与医疗查房相似,每份病例分析题均提供病例摘要,应试者根据摘要内容进行分析、判断(诊断和鉴别诊断)、提出诊治意见(进一步诊治方法)。 2、要得出正确答案,首先要有基本的医学知识和实践经验,但要在15分钟内用书面方式作出回答,还需要有一定的技能,即应用正确的临床思维方法,按以下步骤,做出初步诊断和鉴别,提出诊治方案。 一、初步诊断及诊断依据 1、初步诊断最难也是最关键的一项。 循序阅读、思考分析。注意病例的四个部分: (1)主诉:是浓缩的病历(性别、年龄和主要临床表现及时间)读完主诉应对病人患的是哪一类疾病有初步的了解和一个大致的范围。(2)病史:对主诉的进一步描述和说明使可疑诊断范围缩小。(3)查体:是有重点进行的,(右上腹痛伴发热、黄疸,体检:巩膜黄染、右上腹压痛,Murrphy征阳性)。 (4)辅助检查:是诊断和鉴别的客观指标。
中国高尿酸血症与痛风诊疗指南(2019) 作者:中华医学会分泌学分会 正文 近年来,中国高尿酸血症与痛风患病率急剧增加,亟需制订基于国人研究证据的临床循证指南。为此,中华医学会分泌学分会遵循国际通用GRADE分级方法,采用临床循证指南制订流程,由方法学家在的多学科专家参与制订了本指南。本指南包含3条推荐总则和针对10个临床问题的推荐意见,涵盖了高尿酸血症与痛风的诊断、治疗和管理;首次提出了亚临床痛风、难治性痛风的概念和诊治意见;首次对碱化尿液相关问题进行了推荐;首次对痛风常见合并症药物选择进行了推荐。本指南旨在为临床医生和相关从业者对高尿酸血症与痛风的诊疗决策提供最佳依据。 高尿酸血症是嘌呤代紊乱引起的代异常综合征。无论男性还是女性,非同日2次血尿酸水平超过420 μmol/L,称之为高尿酸血症。血尿酸超过其在血液或组织液中的饱和度可在关节局部形成尿酸钠晶体并沉积,诱发局部炎症反应和组织破坏,即痛风;可在肾脏沉积引发急性肾病、慢性间质性肾炎或肾结石,称之为尿酸性肾病。许多证据表明,高尿酸血症和痛风是慢性肾病、高血压、心脑血管疾病及糖尿病等疾病的独立危险因素,是过早死亡的独立预测因子[1]。高尿酸血症和痛风是多系统受累的全身性疾病,已受到多学科的高度关注,其诊治也需要多学科共同参与。 高尿酸血症与痛风是一个连续、慢性的病理生理过程,其临床表型具有显著的异质性。随着新的更敏感、更特异的影像学检查方法的广泛应用,无症状高尿酸血症与痛风的界限渐趋模糊[2,3]。因此,对其管理也应是一个连续的过程,需要长期、甚至是终生的病情监测与管理。 高尿酸血症在不同种族患病率为 2.6%~36%[4,5,6],痛风为0.03%~15.3%[7],近年呈现明显上升和年轻化趋势[4,8,9]。Meta分析显示,中国高尿酸血症的总体患病率为13.3%,痛风为1.1%[10],已成为继糖尿病之后又一常见代性疾病。目前,我国广大医务工作者对高尿酸血症与痛风尚缺乏足够的重视,在对其诊断、治疗及预防等的认知方面存在许多盲区与误区,存在诊疗水平参差不齐、患者依从性差、转归不良等状况[11,12]。 近10年来,临床循证指南为临床医生提供了合理、安全、规的诊疗准则,已成为发达国家临床决策的主要依据[13]。目前具有全球影响力的痛风诊疗指南主要为2012年美国风湿病学会(ACR)和2015年ACR/欧洲抗风湿联盟(EULAR)制订的指南,但均未涉及无症状高尿酸血症[14,15,16,17]。此外,以GRADE系统为代表的证据分级系统已成为国外指南常用分级方法。自2009年以来,我国多个学科专家共识或指南从本专业角度对高尿酸血症与痛风诊疗进行了一定的规,
高血脂病例分析及其处方点评 返回上一级 单选题(共 10 题,每题 10 分) 1 . 以下各项说法正确的一项是() ? A.心肌梗死发病48小时后,在不影响治疗的情况下一边抽血一边治疗? B.冠心病患者低密度脂蛋白胆固醇正常值为2.9毫摩尔 ? C.急性冠状动脉综合症低密度脂蛋白胆固醇正常值为2.70毫摩尔 ? D.中国与美国急性冠状动脉综合症低密度脂蛋白胆固醇正常值标准一致 我的答案: A 参考答案:A 答案解析:暂无 2 . 合理配伍,应取长补短,正作用协同相加,()相互抵消 ? A.药物作用 ? B.时间 ? C.副作用 ? D.用量 我的答案: C 参考答案:C 答案解析:暂无 3 . 现代高血脂治疗的药物不包括() ? A.他汀类降脂药 ? B.贝特类降脂药 ? C.烟酸类降脂药 ? D.头孢类消炎药 我的答案: D 参考答案:D 答案解析:暂无 4 . 调脂最主要目的:预防、治疗()及其等危症 ? A.冠心病 ? B.糖尿病 ? C.肥胖 ? D.头痛 我的答案: A 参考答案:A 答案解析:暂无 5 . 他汀类调脂可使心脑血管病事件减少()
? A.1/5-1/2 ? B.1/4-1/3 ? C.1/3~1/2 ? D.1/4-1/2 我的答案: C 参考答案:C 答案解析:暂无 6 . 关于2007年中国高脂血症患者治疗目标值叙述正确的是() ? A.低危患者:TC<240,LDL-C<160 ? B.中危患者:TC<210,LDL-C<130 ? C.高危患者:TC<180,LDL-C<110 ? D.极高危患者:TC<180,LDL-C<110 我的答案: A 参考答案:A 答案解析:暂无 7 . 下列选项中避免使用或减少剂量他汀类药物的是() ? A.高龄(尤其80岁以上老人)瘦弱体型 ? B.多系统疾病(如糖尿病引起的慢性肾功能衰竭) ? C.围手术期(即外科手术前后) ? D.以上都是 我的答案: D 参考答案:D 答案解析:暂无 8 . 他汀类药物重要不良反应包括() ? A.肝酶升高(0.5~2%) ? B.肌病(肌痛,CK,<2/万) ? C.横纹肌溶解,肾衰致死(<2/百万) ? D.以上都是 我的答案: D 参考答案:D 答案解析:暂无 9 . 合用阿司匹林以()心脑血管病的发生或发展 ? A.促进 ? B.协同预防 ? C.治愈 ? D.以上都不是
痛风的诊断与治疗 1、按照现有指南推荐,下列哪类药物被列为急性痛风性关节炎的首选药物(单项选择) A.糖皮质激素 B.抑制尿酸合成类 C.促进尿酸排出类 D.非甾体 抗炎药 E.秋水仙碱 2、痛风患者为何酒后容易复发:(多项选择) A、啤酒中还有大量嘌呤 B、酒会使尿酸溶解度下降 C、乙醇代谢 过程中会产生尿酸 D、以上都不对 3、痛风的主要临床表现包括:(多项选择) A、急性痛风性关节炎 B、痛风性肾病 C、痛风结节 D、以上 都不对正确 4、有研究认为,构成人体的三类主要抗氧化剂包括(多项选择) A、尿酸 B、胆红素 C、维生素C D、以上都不对 5、痛风发作时,关节疼痛的特点是:(单项选择) A、日间发作明显,皮肤青紫,静脉怒张 B、夜间发作明显、红肿热 痛,皮肤静脉怒张 C、全天候发作,多不伴红肿热痛,无皮肤青紫表 现 D、发作不定时,多伴红肿热痛,皮肤静脉怒张 6、单痛风性关节炎发病时特点是(单项选择) A.对称关节发病 B.85%单关节发病 C.关节发生痛风结节,不疼 痛 D.以上说法都不对
7、临床中,凡诊断为肾小球肾炎、隐匿性肾炎、肾盂肾炎、过敏性紫癜肾炎、糖尿病肾病、高血压肾病等,当这些肾病的发病迁延难愈,时间超过多少,都可称为“慢性肾病”(单项选择) A.二个月 B.三个月 C.六个月 D.一年 8、噻嗪类利尿剂的禁忌症是(单项选择) A.高尿酸血症 B.低钾血症 C.痛风者 D.明显肾功能不全者 9、下列哪种属于促进尿酸排出的药物(单项选择) A.泼尼松 B.苯溴马隆 C.别嘌呤醇 D.立加利仙 E.依托考 昔 10、下列关于高尿酸血症和痛风的关系,哪个是正确的(单项选择) A.有高尿酸血症必然有痛风 B.有痛风必然有高尿酸血症 C.高尿酸 血症是痛风的重要生化基础 D.痛风是高尿酸血症的唯一危害 E.维持尿酸水平正常就不会出现痛风
临床执业助理医师实践技能病例分析总结 病例分析模板 1. 诊断 2. 诊断依据 3. 鉴别诊断 4. 进一步检查 5. 治疗原则 一、呼吸系统疾病 诊断公式: (一)、慢性阻塞性肺疾病: COPD=老年人(吸烟史)+咳痰喘+桶状胸+肺功能检查,一秒率FEV1/FVC%小于70%,或FEV1大于80% (二)、肺炎: (1)大叶性肺炎=成人+受凉+高热+咳铁锈色痰 (2)克雷伯杆菌肺炎=咳砖红色痰+X线片空洞 (3)支原体肺炎=儿童+刺激性干咳+关节疼+抗生素无效 (4)支气管肺炎=婴幼儿+发热+呼吸困难症状(鼻翼扇动、三凹征阳性) (5)金色葡萄球菌肺炎=高热+胸痛+脓血痰+X线片状影 (三)、支气管哮喘 支气管哮喘=阵发性或周期性喘息+听诊哮鸣音+过敏史 (四)、结核病 (1)肺结核=青壮年+咯血+午后低热+夜间盗汗+抗生素治疗无明显疗效 (2)结核性胸膜炎=结核+胸膜积液体征(胸痛+语颤消失+叩诊实音/呼吸音消失)(3)结核性腹膜炎=结核+腹部炎症(腹痛、腹泻、腹壁柔韧感) (五)、胸部闭合性损伤 (1)肋骨骨折=胸外伤史+骨擦音 (2)血胸=胸外伤史+气管偏移+叩诊浊音+呼吸音减弱+X线肋膈角消失,弧形高密度影(3)张力性气胸=胸外伤史+广泛皮下气肿(握雪感)+气管偏移+叩诊鼓音+呼吸音消失 呼吸系统疾病检查项目: 1.胸部X片、胸部CT 2.PPD、血沉 3.痰培养+药敏实验、痰找结核杆菌 4.肺功能 5.肝肾功能 6.血气分析 7.纤维支气管镜 8.痰液脱落细胞检测 9.淋巴结活检 10.血常规、电解质
呼吸系统疾病治疗原则 1.一般治疗:休息,加强营养,预防感染/吸氧 2.对症治疗/药物治疗 (1)抗感染治疗:使用广谱抗生素或联合用药 (2)抗结核治疗:早期、适量、联合、规律、全程 (3)抗休克:扩容,使用血管活性药物 (4)控制咯血:垂体后叶素 (5)解热、止咳、平喘、祛痰 (6)纠正酸碱平衡失调 3.肿瘤(肺癌) (1)手术治疗 (2)放疗+化疗+免疫治疗+中医中药治疗 二、心血管系统 诊断公式: (一)、高血压 按患者的心血管危险绝对水平分层(正常140/90) 1级140-159或90-99 低于160/100 2级160-179或100-109 低于180/110 3级≥180或≥110 危险程度分层 低危:1级。改善生活方式。 中危:1级+2个因素;2级不伴或低于2个因素。药物治疗。 高危:1-2级+至少3个因素,靶器官损害。规则药物治疗。 极高危:3级; 1-2级+靶器官损害、有并发症。尽快强化治疗。 (二)、冠心病 冠心病=胸骨后压窄性疼痛 (1)心绞痛=胸骨后压窄性疼痛<30分钟,3-5分钟/次,+休息或口含硝酸甘油能缓解+ECG:ST段水平下移 (2)心梗=胸骨后压窄性疼痛>30分钟,休息或口含硝酸甘油不能缓解+大汗淋漓+濒死感+ECG:ST段弓背向上抬高 V1-6广泛前壁心梗 V1-3前间壁心梗 V3-5局限前壁心梗 V5-6前侧壁心梗 Ⅱ、Ⅲ、aVF下壁心梗 I、aVL高侧壁心梗 心功能Killip分级:用于评估急性心肌梗死患者的心功能状态 I级:无肺部啰音和第三心音 II级:肺部有啰音,但啰音的范围小于1/2肺野 III级:肺部啰音的范围大于1/2肺野(肺水肿) IV级:心源性休克
痛风和高尿酸血症诊治共识 (一)痛风的总体诊断建议 (1)下肢单关节炎急性发作(快速发展的关节剧痛、红肿和压痛),6~12小时达到最高峰。尤其是皮肤表面红肿,虽然对诊断痛风性关节炎无特异性,但高度提示晶体性炎症。(2)通过化学方式或偏振光显微镜证实关节炎液或痛风石中存在典型的尿酸盐(MSU)晶体是诊断痛风的金标准,但对于具有痛风关节炎典型表现者,单纯通过其临床表现进行诊断也应是准确的。 (3)虽然高尿酸血症是痛风性关节炎最重要的危险因素,但是不能仅根据血尿酸(SUA)水平确定或排除痛风,高尿酸血症患者可终生不发生痛风性关节炎,另外部分患者在关节炎急性发作期SUA水平可正常。 (4)推荐对未明确诊断的炎性关节炎内抽出的滑液常规进行MSU晶体的检测。 (5)对于疑似痛风性关节炎间歇期患者,从无症状关节内抽取的滑液中检测到MSU结晶可明确诊断。 (6)急性痛风性关节炎可与感染并荐。因此,当疑似有化脓性关节炎时,即使已证实关节炎内有MSU结晶,仍须行革兰染色和关节液培养,以明确是否合并化脓性关节炎。(7)一般不需要评估痛风患者肾脏排泄尿酸能力。但对于年轻患者(发病年龄<25岁)或家族史的年轻患者应进行肾
脏排泄尿酸能力的评估。 (8)痛风患者肾结石的发病率高,已有肾结石者应进行结石相关的检查。 (9)影像学检查可有助于痛风的鉴别诊断。除高度怀疑荐在骨析外,此检查不适用于早期或急性痛风性关节炎的诊断。 (10)应对痛风的危险因素进行评估,包括代谢综合征(肥胖、高血糖、高血脂、高血压),慢性肾脏病(CKD),用药史,家族史及生活方式等。只有CKD、利尿剂及其他因素进行了证据水平的分级。 长期使用某些利尿剂,特别是噻嗪类利尿剂,可以使肾重吸收尿酸增多,导致高尿酸血症。 (二)关于痛风的总体治疗建议 (1)痛风的最佳治疗方案应联合非药物治疗和药物治疗两方面,并根据以下方面进行调整: 特殊危险因素(SUA水平、急性发作史、影像学指征)。 临床分期(急性痛风性关节炎、痛风性关节炎间歇期、慢性痛风性关节炎)。 一般危险因素(年龄、性别、肥胖、节食、饮酒、升尿酸药、药物相互作用、肾功能及合并症等)。 (2)痛风治疗的核心内容是患者教育,应告知其调整生活方式、坚持长期治疗和降尿酸治疗初期预防痛风发作等。
「四步法」诊断低钠血症(下篇) 低钠血症诊断四步法: 1. 第一步看血浆渗透压:血浆渗透压正常见于假性低钠血症,常见的疾病如多发性骨髓瘤导致的高球蛋白血症,严重高甘油三酯血症等;增高则提示血中含有高渗性物质如高血糖等。而降低是最常见的变化,且一旦确认后需走下一步。 2. 第二步进行容量评估:非常关键。查体时明确血压的高低,观察皮肤弹性及外周水肿情况,检测HCT和BUN/scr水平。部分病人的判断难度较大,可结合病史并对上述指标进行动态观察,或进一步查中心静脉压。 3. 第三步看尿钠水平:与容量结合后判断,具体见上图。需要说明的是:《kidney》等中将它的截断值设在30mmol/L,其他文献对此亦有轻微出入。 4. 第四步看尿渗透压(补充):以100mOsm/kg.H2O为界,降低见于原发性烦渴、盐摄入不足、嗜酒等,增高见于SIADH、急性肾前性肾衰竭、脑耗盐综合征、肝硬化等大部分病。 实例4 患者女性,56岁,因“发热、咳嗽5天,精神淡漠半小时”入院。查体:BP146/78mmHg,T38.7℃,双肺呼吸音增粗,左下肺可闻及湿罗音。双下肢无浮肿。测血钠128mmol/L,
随机血糖26.8mmol/L。血浆渗透压310mOsm/kg·H2O。肺部CT提示左下肺炎症。 分析思路: 患者血浆渗透压>295 mOsm/kg·H2O,存在高渗性低钠血症,结合病史和血糖水平,判断高血糖引起的低钠血症。 小结: 1. 血糖每升高5.6mmol/L,血钠降低约1.6mmol/L; 2. 当第一步分析结果为非低渗透压性低钠血症时,之后三步可省略; 3. 高渗透性低钠血症除血糖升高外,使用造影剂、甘露醇等也可诱发。 实例5 患者男,62岁,因“乏力、尿少10天”入院。患者10天前上感后自行服用某抗生素后感乏力,尿量逐渐减少至每日不足400ml。既往史:慢性乙肝,乙肝后肝硬化5年,无其他慢性病史。 查体:BP148/88mmHg,慢性病容,颜面、四肢轻度水肿,腹部膨隆,移动性浊音阳性。查血:钠:127.3mmol/L,HCT 0.32,肌酐265.1μmol/L,尿素氮7.3mmol/L,血浆渗透压274mOsm/kg.H2O,尿:尿钠8mmol/L,尿渗透压 380mOsm/kg.H2O。甲状腺功能、血皮质醇正常。 分析思路:
病例分析 第三章呼吸系统疾病病例分析 病例分析一 病例摘要:患者男性,70岁。因突然高热,体温39.5℃,伴头痛6小时,急诊。同时有轻度咽痛及鼻塞,无流涕及咳嗽,2天前其家人因为发热到医院就诊,诊断“急性上感”。查体:急性面容,咽充血,扁桃体I度肿大,充血,无分泌物,心(-),肺部听诊呼吸音粗,腹(-)。请分析患者初步诊断及诊断依据;是否需进一步检查;治疗要点。 病例分析二 病例摘要:患者男性,65岁,农民。慢性咳嗽、咳痰、喘息30余年,加重5天来院就诊。患者每逢感冒或冬季均出现咳嗽、咳痰,有时伴有喘息,咳痰量不多,痰为白色泡沫样,有时为脓痰。5天前又因感冒,上述症状加重,同时伴有发热,咳痰带血丝,活动时胸闷,气短。既往有长期吸烟史。查体:体温38.0℃。双肺可闻及散在干性罗音,咳嗽后可减少。血常规白细胞总数11.8x109/L,中性粒细胞0.78。胸部X线摄片:两肺纹理增粗、紊乱,肺透亮性增加。 分析(1)最可能的诊断是什么?(2)何种检查最有可能获得确诊?(3)该患者的治疗措施是什么? 病例分析三 病历摘要:患者女性,40岁,因呼吸困难3小时入院。患者在家打扫卫生后出现鼻咽痒、打喷嚏及流清涕,继而胸闷气喘,呼吸困难。患者既往有“哮喘”史。查体:神清,端坐呼吸,口唇发绀,鼻翼扇动,颈静脉怒张,胸廓对称膨隆。双侧语颤触觉减弱。叩诊呈过清音。两肺满布哮鸣音。心率126次/分,律齐,心脏各瓣膜听诊区未闻及病理性杂音。腹平软,肝脾未触及 请分析:初步诊断及诊断依据;进一步检查;治疗要点。 病例分析四 病例摘要:患者男性,17岁,学生。发热、发冷3天。患者于3天前淋雨后出现发热,体温39℃,同时伴有寒战、胸痛、气短、咳嗽、全身肌肉酸痛。来诊前咳痰带血丝。查体:体温39.2℃,呼吸32次/分,脉搏110次/分,血
高钠血症的临床表现 高钠血症仅仅反映血清钠浓度增高,而机体内钠的总量可增多、正常,也可减少。常见于临床上输入氯化钠溶液过,多以细胞外液增多为主发生的组织水肿,肺水肿及心力衰竭。那么今天就来为大家讲解一下高钠血症的临床表现吧。 症状体征折叠 一,临床表现 本病患者可能出现症状包括:乏力,头痛,易激动兴奋等,可在较早期出现,而后逐步进展为震颤,抽搐,以至昏迷甚至因脑组织不可逆转性损害而死亡,合并颅内出血者可有定位症状,神经系统检查可出现反射亢进,颈项强直,椎体束征阳性等,不少病例腰椎穿刺脑脊液中有红细胞,蛋白质量增多等,其它症状根据造成本症的基本病变等情况而异,如由尿崩症引起者有明显多尿,皮肤失水过多引起者则有发热,注射过多高张性NaCl或NaHCO3引起者则有高血压,呼吸困难,咳嗽等心衰症状。
高血钠主要是由于血钠浓度过高造成的高渗状态,使细胞内水份被析出,从而细胞失水,特别是脑细胞失水,可造成一系列神经系统症状,发病越快,症状越明显,与低钠血症一样,缓慢发生的高钠血症症状一般相对为轻,这是由于脑细胞在此时可以将细胞外Na+K+等转移到细胞内,同时还能合成许多小分子的具有渗透性的物质,主要为肌醇,谷氨酸,及谷氨酰胺等,它们可参与细胞内渗透微粒组成,从而预防细胞过度失水而致功能障碍。 二,诊断 在诊断上主要有以下几个特点: 1.病史:输入氯化钠溶液过多,尤以肾功能低下时。 2.临床表现:以细胞外液增多为主,故常发生组织水肿,肺水肿及心力衰竭。
3.辅助检查:可发现血钠含量升高或正常。 以上就是为大家带来的关于高钠血症的临床表现的相关文章了,希望大家看完以上文章内容之后都能对高钠血症的临床症状能有一个全方面的了解。在平时大家也要多多注意自己的身体哦。
「四步法」诊断低钠血症(下篇)低钠血症诊断四步法: 1. 第一步看血浆渗透压:血浆渗透压正常见于假性低钠血症,常见的疾病如多发性骨髓瘤导致的高球蛋白血症,严重高甘油三酯血症等;增高则提示血中含有高渗性物质如高血糖等。而降低是最常见的变化,且一旦确认后需走下一步。 2. 第二步进行容量评估:非常关键。查体时明确血压的高低,观察皮肤弹性及外周水肿情况,检测HCT和BUN/scr水平。部分病人的判断难度较大,可结合病史并对上述指标进行动态观察,或进一步查中心静脉压。 3. 第三步看尿钠水平:与容量结合后判断,具体见上图。需要说明的是:《kidney》等中将它的截断值设在30mmol/L,其他文献对此亦有轻微出入。 4. 第四步看尿渗透压(补充):以100mOsm/kg.H2O为界,降低见于原发性烦渴、盐摄入不足、嗜酒等,增高见于SIADH、急性肾前性肾衰竭、脑耗盐综合征、肝硬化等大部分病。 实例4 患者女性,56岁,因“发热、咳嗽5天,精神淡漠半小时”入院。查体:BP146/78mmHg,T38.7℃,双肺呼吸音增粗,左下肺可闻及湿罗音。双下肢无浮肿。测血钠128mmol/L,随机血糖26.8mmol/L。血浆渗透压310mOsm/kg·H2O。肺部CT提示左下肺炎症。 分析思路:
患者血浆渗透压>295 mOsm/kg·H2O,存在高渗性低钠血症,结合病史和血糖水平,判断高血糖引起的低钠血症。 小结: 1. 血糖每升高5.6mmol/L,血钠降低约1.6mmol/L; 2. 当第一步分析结果为非低渗透压性低钠血症时,之后三步可省略; 3. 高渗透性低钠血症除血糖升高外,使用造影剂、甘露醇等也可诱发。 实例5 患者男,62岁,因“乏力、尿少10天”入院。患者10天前上感后自行服用某抗生素后感乏力,尿量逐渐减少至每日不足400ml。既往史:慢性乙肝,乙肝后肝硬化5年,无其他慢性病史。 查体:BP148/88mmHg,慢性病容,颜面、四肢轻度水肿,腹部膨隆,移动性浊音阳性。查血:钠:127.3mmol/L,HCT 0.32,肌酐265.1μmol/L,尿素氮7.3mmol/L,血浆渗透压274mOsm/kg.H2O,尿:尿钠8mmol/L,尿渗透压380mOsm/kg.H2O。甲状腺功能、血皮质醇正常。分析思路: 1.第一步(血浆渗透压):血浆渗透压<280mOsm/kg·H2O,存在低渗性低钠血症,排除假性低钠血症和高渗性低钠血症 2.第二步(容量判断):患者血压148/88mmHg,四肢水肿、移动性浊音阳性,HCT和BUN/scr(6.8)下降,考虑存在高容状态。 3.第三步(尿钠水平):尿钠<20mmol/L,不存在肾性失钠。 4.第四步(尿渗透压):尿渗透压>100mOsm/kg·H2O,排除了精神性
低钠血症为血清钠小于135mmol/L的病症,仅反映钠在血浆中浓度的降低,并不一定表示体内总钠量的丢失,总体钠可以正常甚至稍有增加。低钠血症可分为低血容量性低钠血症、血容量正常性低钠血症、高血容量的低钠血症,临床上极为常见,特别在老年人中常见。主要症状为软弱乏力、恶心呕吐、头痛思睡、可逆性共济失调等。 编辑摘要 ?婕~个别重感冒病患多喝水可能引起低钠血症,普通感冒患者,适量多喝水有助增加尿量,可间接起到排除体内毒素的作用。 ?我来点评 低钠血症 - 概述 低钠血症(hyponatremia)为血清钠<135mmol/L,仅反映钠在血浆中浓度的降低,并不一定表示体内总钠量的丢失,总体钠可以正常甚或稍有增加。低钠血症可分为低血容量性低钠血症、血容量正常性低钠血症、高血容量的低钠血症。 低钠血症 - 分类 根据低钠血症发生时的血容量变化可分为: (1)低血容量性低钠血症,此种情况失钠多于失水。体液丢失,ADH升高,经肾外:胃肠引流,腹泻,烧伤,出汗出血经肾:利尿剂,渗透性利尿,肾上腺皮质功能减退,术后病人,。 (2)血容量正常性低钠血症,此种情况总体水增加而总钠不变。体液量增大,但是增多的水分位于细胞内、症状不明显,SLADH,甲减,肾上腺功能减退,噻嗪类利尿剂! (3)高血容量的低钠血症,此时总体水增高大于血钠升高,根据血钠降低的程度可分为轻度和重度低钠血症,血钠水平分别为125~135mmol/L和低于125mmol/L。水钠均增加,谁)钠见于,心衰,肾衰,NS,急慢性肾炎 低钠血症 - 病因 低血容量性低钠血症 低血容量性低钠血症情况见于失钠大于失水,见于肾外丢失和肾丢失钠。根据尿排钠情况可区别,尿钠浓度[Na+]>20m mol/L为肾丢失钠增多;<20mmol/L为肾外丢失。 引起肾钠丢失的病因有: 1、过度利尿药的使用:其机制为利尿药抑制NaCl的重吸收、低血容量刺激ADH释放、干扰尿稀释和钾缺乏介导的渗透压受体和渴感的改变。 2、盐皮质激素缺乏,使肾小管重吸收钠减少。 3、失盐性肾炎伴有肾小管性酸中毒和代谢性碱中毒。 4、酮尿等(包括糖尿病酮症酸中毒、饥饿、酒精性酮尿)。 肾外钠丢失的病因有: 1、胃肠道丢失,如呕吐、腹泻、第三腔隙体液潴留、烧伤、胰腺炎及胰腺造瘘和胆瘘等; 2、蛛网膜下腔出血引起的脑盐耗损是极少见的综合征,同时有血容量减少,其机制不明,有人猜想可能与脑利钠肽释放增多有关。 血容量正常性低钠血症 1、糖皮质激素缺乏:一方面使肾水排泄发生障碍,在没有血容量缩减的情况下ADH释放也可增多;另一方面肾脏血流动力学发生障碍,在没有ADH释放增加的情况下,可使集合管通透性增加。 2、甲状腺功能减低:是由于心输出量和肾小球滤过率降低,导致以ADH为介导的肾内机制发生紊乱。 3、急性精神分裂症病人有发生低钠血症倾向,其机制是多因素的,包括渴感增加,ADH释放的渗透压调节轻度缺陷,在低血浆渗透压情况下也有ADH释放,肾脏ADH的反应性增加和抗精神病药物;手术是一种应激,术后病人可发生低钠血
人民医院急诊科留观病历 床号:观4门(急)诊号: 姓名:性别:男年龄:36 岁婚姻:已婚职业:职员 籍贯:陕西省住址: 联系人及关系:联系电话: 费别:自费 入观时间:2017年05 月30日10 时55 分 主诉:双下肢无力12小时 现病史:12小时前出现双下肢无力,无心慌、气短,无胸闷、胸痛,无腹痛、呕吐、腹泻,无头晕,为进一步诊治,随来诊 既往史:既往有甲亢病史 过敏史:否认药物过敏史 体格检查 T:36.3℃,P:90 次/分,R: 20 次/分,BP:131/86mmhg,神志清,精神可,双肺呼吸音清,未闻及干湿啰音,心率90次/分,律齐,腹平软,全腹无压痛、反跳痛及肌紧张。双下肢肌力Ⅳ级,双上肢肌力正常。 辅助检查:心电图:大致正常 初步诊断: 低钾血症? 处理意见:留观 医师签名: 主治医师: 2017年05月30日
留观病程记录 姓名:性别:男年龄:36 岁门(急)诊号: 2017.05.30 患者自觉双下肢无力较前缓解,无胸闷、心慌、气短,无恶心、呕吐,无腹痛、腹泻,无头晕,精神可、食纳可,小便正常,未解大便。查体:血压:120/80mmHg,呼吸:20次/分,脉搏:85次/分,神志清,精神可,双肺呼吸音清,未闻及干湿啰音,心率85次/分,律齐,腹平软,全腹无压痛、反跳痛及肌紧张。患者症状较前明显缓解,继续给予补钾对症支持治疗,嘱严密观察病情变化。继观。
人民医院急诊科 留观患者出观小结 姓名:性别:男年龄:36 岁门(急)诊号: 入观时间:2017 年03 月30 日10 时55 分 出观时间:2017 年03 月30 日17时00 分 入观诊断:低钾血症? 出观诊断:低钾血症? 诊疗经过(主要病史、体征、重要辅助检查、病情变化、治疗、转归): 患者以双下肢无力12小时入院,无心慌、气短,无头晕,无恶心、呕吐。查体:P:90次/分,R:20次/分,BP:131/86mmHg,神志清,精神可,双侧瞳孔等大等圆,直径约3mm,对光反应灵敏,双肺呼吸音清,未闻及干湿啰音,心率90次/分,律齐,腹平软,全腹无压痛、反跳痛及肌紧张。双下肢肌力Ⅳ级,双上肢肌力正常。行心电图未见明显异常。电解质示:K 3.53mmol/L。给予补钾对症支持治疗。患者无明显双下肢乏力,无呕吐、腹泻,无心慌、气短,无头晕。查体:血压:120/80mmHg,神志清,精神可,双肺呼吸音清,未闻及干湿啰音,心率75次/分,律齐,腹平软,全腹无压痛、反跳痛及肌紧张。双下肢肌力正常。患者要求留院,告知患者病情,建议继续留观,患者签字拒绝。 出观医嘱: 嘱患者继续口服药物、复查电解质;并建议明日血常规、电解质、肝功、甲功七项,甲状腺超声,在外院继续静滴药物治疗,严密观察病情变化,不适随诊。 医师签字:
病例分析题库(内科) 病例分析题库病例分析一病例摘要患者王某,46岁,女性,对称性多关节肿痛1年,加重3月入院。患者1无明显原因出现双手近端指间关节、掌指关节、双腕关节肿痛,伴有晨僵,每天可持续>1小时,自行口服“双氯灭痛片、强的松片”症状可好转,未规律治疗。近3月,出现双肘关节,双足跖趾关节肿痛,以上关节肿痛加重,并出现双肘、枕部皮下结节。为进一步诊治来我院。起病以来,伴有口干、眼干,精神食欲差,睡眠差。既往史、个人史、月经婚育史无特殊。家族史中其母患有类风湿关节炎。体格检查:血压130/76mmHg,心肺腹无特殊阳性体征。双肘、枕部皮肤可触及皮下结节。,质硬,无压痛。左手第2、3、4近端指间关节、右手第3、5近端指间关节呈梭形肿胀,左2、3、4掌指关
节、右3、4、5掌指关节、双腕关节肿胀,压痛,双肘关节活动受限,左足第二跖趾关节肿胀,双下肢无水肿。辅助检查:血常规:白细胞×109/L,血红蛋白96g/L,血小板538×109/L;尿常规:蛋白(-),葡萄糖(-),尿胆原(-),红细胞(-),白细胞(-);血液生化检查:mmol/L,Cr μmmol/L,UA μmmol/L,ALT38U/L,TP g/L,/L ,/L;血沉76mm/hr ,CRP /dl;免疫系列:RF1:1280,AKA,ANA 1:80;Ads-DNA (-)。诊断类风湿关节炎诊断依据: 1.为中年女性,病程1年; 2.对称性多关节肿痛时间>6周; 3.累及手关节,包括双手近端指间关节、掌指关节、双腕关节,时间>6周; 4.>3个关节区,时间>6周; 5.晨僵>1小时,时间>6周; 6.类风湿结节;7. RF及AKA 阳性。根据RA的诊断标准,该病例符合6条,并排除其他结缔组织疾病,可以诊断为RA。下一步需要做的
老年患者低钠血症的诊治中国专家建议 《老年患者低钠血症的诊治中国专家建议》写作组(发布时间:2016-08) 低钠血症是临床上最为常见的电解质紊乱,在住院患者中的发生率可达15%~30%[1],在老年人群中低钠血症更为普遍,有文献报道年龄≥60岁的老年人发生低钠血症的平均危险性是13~60岁人群的2.54倍[2],研究发现在老年医学科就诊的急诊患者中低钠血症的患病率接近50%[3]。尽管大多数患者症状轻微,但低钠血症的诊治仍需要重视,这是因为:(1)急性、严重的低钠血症加重患者病情,增加病死率[4-5];(2)合并基础疾病的患者发生低钠血症加重患者病情,预后差,病死率高[6-7];(3)慢性低钠血症纠正过快可引起严重的神经功能损伤以致死亡;(4)慢性低钠血症可能增加老年人跌倒和骨折的风险[8-11],诱发各种基础疾病和并发症,甚至导致死亡。 尽管从20世纪中叶开始对低钠血症有所认识,但时至今日这一常见的电解质紊乱的基本原理仍然没有解析透彻,各种疾病状态下都可能发生低钠血症,诱因和病理生理机制复杂多样,急性和慢性低钠血症的症状和转归大相径庭,以上种种原因导致理想的低钠血症治疗方案至今尚未完全建立。近年来美国和欧洲已相继推出了低钠血症的诊疗指南,我们根据老年人群的特点,制定了老年患者(年龄≥60岁)低钠血症诊治的中国专家建议。 一、定义、分类和病因 (一)定义 低钠血症是指血清钠低于135mmol/L,伴或不伴有细胞外液容量改变的临床状况。
老年患者中低钠血症的高发病率主要与以下因素有关:共病发生率增加,经常使用可导致低钠血症的药物以及身体维持水稳态的能力下降[12],见表1。 表1老年人群低钠血症患病率增加的原因 类型原因 疾病慢性充血性心力衰竭 慢性肾脏病 脱水 支气管肺炎 神经系统疾病(包括卒中) 恶性肿瘤 过度限盐 药物噻嗪类利尿剂 选择性五羟色胺再摄取抑制剂 镇痛安定药