关于基底动脉延长扩张症
- 格式:docx
- 大小:1.43 MB
- 文档页数:22

精心整理
VBD 椎基底动脉扩张延长症(VBD ),是各种原因所致的椎基底动脉明显的管腔增粗、延长、移位,是一种少见的后循环血管变异性疾病。
主要见于男性,平均年龄为64.8岁,男女比例7.3:1。
一、病因:具体病因不清楚。
1)先天因素:内弹力层或平滑肌层缺失,如α-葡萄糖苷酶缺乏症、马凡氏综合征等。
2)后天因素:男性、高血压、肥胖、高脂血症、糖尿病、吸烟、坐位等。
二、病理生理:内弹力膜广泛缺陷以及中膜网状纤维缺乏,导致动脉管壁在长期血流冲击下发生扩张迂曲。
高血压能加速这一过程。
另外动脉扩张、血流过度减慢以及血管内血流动力学改变可促进血栓形成、血栓附壁和脱落等继发性血管壁损伤,进一步使血管壁失去所有的支撑力,加剧扩张和延长。
三、发病机制:1)扩张的血管内血流缓慢,形成导致血栓并脱落,导致远端血管闭塞。
2)大量血流滞留于扩张血管内,流速缓慢,导致远端灌注不足。
3)扩张迂曲的椎基底动脉压迫小动脉深穿支,5)6压症状(4)DSA :Smoker 0级,基4级:正中为0度≥21脉长度>内长度>窝小体积脊髓瘤、脑膜瘤、听神经瘤等,DSA 可鉴别之。
七、治疗:1)内科:控制危险因素,预防缺血性卒中事件。
2)外科:若出现严重压迫或刺激症状及脑积水可考虑手术治疗。
八、预后:3
年生存率约60%,主要取决于年龄病变血管以及并发症。


椎基底动脉延长扩张症(VBD)表现为椎基底动脉的扩张、延长、弯曲,临床表现各异。
这个疾病的起源可能与动脉内弹力层的退化、网状纤维缺如所致的中层的变薄以及平滑肌萎缩有关。
VBD的发生率文献报道各不一样,范围从0。
05%到18%。
大多数的VBD 病人没有症状,偶然发现。
然而一旦有症状出现必须引起重视,这可能会影响临床治疗,而且这些症状可能会导致严重的并发症甚至死亡。
VBD最重要的临床表现是血管性事件,比如缺血性脑卒中、颅内出血、或者压迫邻近组织所致进展性压迫症状,包括压迫颅神经、脑干、或者第三脑室引起脑积水。
CT和MRI的影像学诊断标准包括基底动脉形态学的三个量化指标:偏移度、分叉的高度以及基底动脉直径。
本文总结了VBD相关的解剖和疾病起源、相关的影像学发现包括腔内血栓、与颅神经之间的解剖关系;以及影像学表现比如MRI上的高信号的血管征和扩张延长的血管内慢血流相关的伪影。
此外,综述VBD的临床表现、放射学在诊断中所扮演的角色、诊疗措施以及目前已有的治疗选择。
教学要点1、延长扩张的主要的病理生理机制现在认为是与异常血管重塑和由于结缔组织中的基质金属蛋白酶和抗蛋白酶活动之间的不平衡所致的动脉壁的结缔组织异常有关。
.。
文档交流2、Smoker等的标准包括BA形态学的三个量化指标:偏移度和分叉的高度分别作为迂曲和延长的替代指标、以及基底动脉直径。
根据严重程度,偏侧得分和基底动脉高度分别分为0到3级。
.。
.。
.。
文档交流3、有研究表明FLAIR图像上的高信号血管征也可以由VBD降低的血流速度引起,特别是在那些表现为后循环一过性缺血发作或卒中的病人。
经颅多普勒超声已经观察到VBD中的慢动脉血流,这个慢血流是由于后循环的缺血性脑卒中所引起。
最慢血流速度典型的由于动脉的层流可以在最靠近血管壁的地方观察到,这个现象随着血管管径的增加变得更为明显。
.。
.。
.文档交流4、大多数的VBD病人没有症状,他们的VBD是偶然发现的。

椎基底动脉延长扩张症的临床分析目的回顾分析17例椎基底动脉延长扩张症(Vertebrobasilar dilichoectasia,VBD)的临床表现及影像学特征,提高对该病诊断的认识。
方法对我院2009年9月~2013年9月确诊的17例椎基动脉延长扩张症患者分析其临床表现、影像特点及治疗方法。
结果椎基动脉延长扩张症是一种少见的血管异常性疾病。
临床表现复杂、多样,主要症状有头晕、肢体麻木、乏力,还可表现为面肌痉挛、三叉神经痛,甚至可表现为视野缺损,主要导致的疾病为脑梗死、脑室或蛛网膜下腔出血、脑干的神经压迫症状及脑积水等,无特异性治疗方法对症治疗为主。
结论椎基动脉延长扩张症是一种易复发,致残率、致死率高的疾病,应引起临床工作的重视,采取合理的治疗方法。
标签:动脉延长扩张症;影像学基底动脉延长扩张症是一种特殊的脑血管变异性病变,是临床上后循环病变的原因之一。
动脉延长扩张指动脉血管的显著延长、扩张、迂曲,可出现血流动力学及凝血功能障碍,形成血栓及微小栓塞,可伴或不伴动脉瘤形成,主要发生于椎动脉和(或)基底动脉,也可发生于颈内动脉系统[1]。
1 资料与方法1.1一般资料:选取我院神经内科住院的17例VBD患者为研究对象,所有患者入院均经头部CT初诊,并行头部MRI及MRA确诊为VBD,男15例,女2例,年龄35~70岁,平均60岁。
基础疾病分析:高血压12例,2型糖尿病7例,冠心病4例,高脂血症9例,高同型半胱氨酸血症5例,高纤维蛋白原血症2例,经统计所有入选患者均合并至少3种以上致动脉粥样硬化危险因素。
1.2影像学诊断标准①依据Smoker等[2]以高分辨率CT扫描制定的诊断标准:基底动脉位于脑桥腹侧至鞍上池上方,直径约4.5mm,以鞍背、鞍上池和第三脑室为界在长度上被分为4级(基底动脉分叉低于或平鞍背水平为0级,低于或平鞍上池为1级,位于鞍上池和第三脑室之间为2级,达到或高于第三脑室为3级);以鞍背、斜坡正中,旁正中;边缘和边缘以外或桥小脑脚为界在偏移度上分为4级(基底动脉位于鞍背和斜坡正中为0级,位于旁正中之间为1级,位于旁正中和边缘为2级,位于边缘以外或桥小脑脚为3级),如高度》=2级或位置偏移度》=2级且直径》=4.5mm即可定义为VBD。

经典病例:椎基底动脉延长扩张综合征如何诊断治疗?作者:王春雪张宁来源:《中国卒中杂志病例精选》页码:150-154出版:人民卫生出版社投稿邮箱:*****************版主微信号:fsslong21 病例简介患者男,51岁,因“右上肢麻木,右下肢活动力弱2个月”于2009年7月17日就诊于我院门诊。
患者2个月前无明显诱因出现右上肢麻木,伴右侧面部发热感,自觉右下肢活动力弱,但不影响行走。
左侧肢体均无感觉及活动异常。
既往史:高血压病史10余年,血压最高200/100mmHg,长期服用硝苯地平和依那普利,平素血压控制在150/90mmHg左右;高脂血症2个月,曾间断服用辛伐他汀;否认糖尿病;吸烟3~5支/日,饮酒250ml/d。
查体:左上肢血压145/90mmHg,右上肢血压140/90mmHg,颅神经检查未见明显异常。
四肢肌张力正常,肌力5级,腱反射对称存在,病理征阴性。
右半身针刺觉减退。
共济运动检查未见异常。
脑膜刺激征阴性。
颈部各血管听诊区未闻及明显血管杂音。
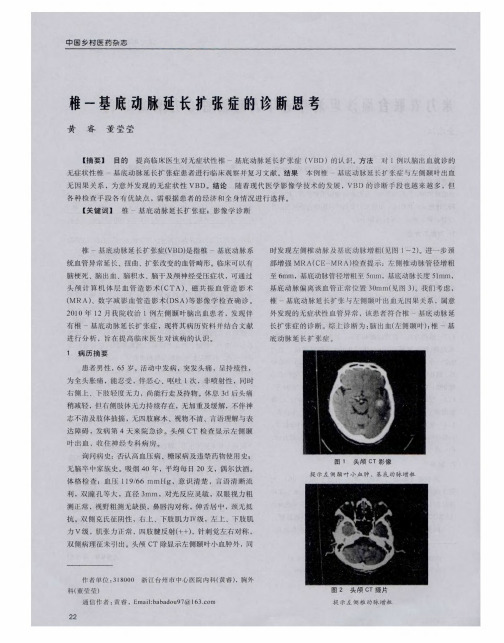
辅助检查:MRI及MRA显示右侧椎动脉及基底动脉明显扩张、迂曲延长,基底动脉直径>4.5mm,侧方移位>10mm,基底动脉全长>29.5mm,椎动脉颅内段长度>23.5mm;基底动脉向左侧骑跨,邻近脑干组织受压(图3.15-1)。
图 3.15-1椎基底动脉延长扩张综合征(vertebrobasilar dolichoectasia,VBD),脑干压迫综合征患者影像学表现A.MRI示基底动脉向左侧骑跨,邻近脑干组织受压;B.MRA示右侧椎基底动脉扩张、迂曲延长(箭头)诊断:椎基底动脉延长扩张综合征(vertebrobasilar dolichoectasia,VBD),脑干压迫综合征。
治疗:严格控制血压,并给予拜阿司匹林100mg,1次/日,抗血小板聚集、阿托伐他汀降血脂及维生素B1、弥可保营养神经治疗。
随访患者仍感右侧肢体麻木,右下肢活动无力。

现代实用医学2020年4月第32卷第4期•531•死仁因此,持续监测、及时有效地了解患者颅内情况,对于正确判断颅脑损伤的预后及制定合理急救治疗方案意义重大性有研究显示,CT环池分级通过仪器扫描并采用PSCS系统能够精确到毫米来测量环池宽度,并显示出受损组织结构挤压时的位置,具有无创、简单直观的特点,且可动态观察环池的变化,有利于评估患者的预后叫本文结果显示预后良好组的ICP结果明显优于预后不良组,表明ICP可有效评估患者预后。
这可能是颅脑外伤患者易出现一系列的病理改变,导致患者血管壁损伤或坏死,造成血管舒张功能障碍及局部血管扩张,引发颅内压升高,进一步加重患者的颅脑损伤,故颅内压越高的患者,其预后越差。
本研究还发现当患者的颅内压高于25mmHg时,则可能预后较差,应做好抢救措施。
预后良好组的CT环池分级明显优于预后不良组,表明CT环池分级也可有效评估患者的预后。
这可能是环池包绕中脑,内置有重要的血管、神经,且中脑是上行网状激活系统、椎体束集中的通道,故当患者发生颅脑外伤时,可能会造成脑脊液循环通路受阻,从而影响中脑的正常运行,继而使环池受压或闭塞,加剧脑干缺血、水肿,甚至脑干功能衰竭。
本研究显示当环池<2mm时即HI级以下提示环池受压,提示监测环池宽度有利于评估患者的预后。
CT环池分级结合颅内压评估颅脑外伤患者预后的敏感度、特异度、准确度明显高于两者单独监测,提示两者联合监测对颅脑外伤患者的预后评估价值更高。
综上所述,CT环池分级和颅内压监测均可有效评估颅脑外伤患者的预后,且两者联合的评估价值更高。
参考文献:[1]谈超,丁明亮,刘红朝,等.急性重型颅脑损伤患者环池动态CT影像学改变的临床意义[J].中国医师杂志,2017,19(2):232-234,238.[2]陈君,许秀娟.不同药物对ICU颅脑外伤患者的镇痛镇静作用[JI健康研究,2016,36(2):159-161.[3]陈连珍,陈明玉,敖春暖,等.GCS评分与NIHSS评分在脑梗死急诊溶栓后出血的预测价值[J1护理实践与研究,2016,13(1) :17-19.[4]张艺滨,郑艺芳,李光海,等.CT环池分级结合颅内压监测在颅脑损伤手术前后的临床应用[几临床神经外科杂志,2018.15(2) :128-133.[5]晁洪露,林超,李征,等.颅内压监测在严重颅脑外伤中的应用研究[J].南京医科大学学报:自然科学版2017,37(3:1636-1637[6]钱晓波,刘惠祥,蒋锋,等.有创颅内压监测在颅脑外伤术后的临床意义[J].中国实用神经疾病杂志2016.19(4):106-10&[7]张勇.CT环池改变对急性颅脑损伤的临床意义[J].当代医学.2016,22(32):27-28.收稿日期:2019-12-25(本文编辑:陈志翔)CT血管成像在椎基底动脉扩张延长症中的诊断价值江红萍【关键词】基底动脉;椎基底动脉扩张延长症;多排螺旋CT;脑血管造影术doi:10.3969/j.issn,1671-0800.2020.04.059【中图分类号】R816.1【文献标志码】A【文章编号】1671-0800(2020)04-0531-02椎基底动脉扩张延长症(VBD)是一种以椎动脉颅内段及基底动脉的异常扩张、延长、迂曲成角为特征,并呈进行性发展的血管性病变。

.缺血性脑血管病研究•椎基底动脉延长扩张症与急性缺血性脑卒中患者预后的相关性刘宁,张高才,徐建可,张洪阳•韩新生摘要:的探讨椎基底动脉延长#■张症(vertebrobasilar dolichoectasia,VBD)与急性缺血性脑卒中患者预后的关系。
方敁选择2015年12月〜2019年6月开封市中心医院神经内科住院的急性缺血性脑卒中患者467例,依据影像标准分为V B D组37例,非V B D组430例。
采用美国国立卫生研究院卒中量表(national institutes of health stroke,N IH S S)评分,综合评估患者患病的严重程度,其次行头颅C T、M R1、C T血管造影和数字减影血管造影等影像学检查.进一步评估频内血管形态、结构等情况。
根据发病后90 d改良的R a n k in量表(modified Rankin scale,m R S)评分分为预后良好组386例(m R S评分<3分预后良好)及预后不良组81例(m R S评分>3分预后不良)。
采用SPSS 16. 0统计软件分析患者流行病学特征、T O A S T分型、血管危险因素、血管变异的情况和实验室检查结果,评估可能影响患者临床预后的相关因素。
结票 V B D组发病90 d转归良好28例•转归不良9例;非V B D组 发病90 d转归良好358例,转归不良72例。
随访期间V B D组死亡2例,再次非致死性脑梗死7例;非V B D组死亡11例,再次非致死性脑梗死61例。
V B D组基线N IH S S评分和H e y水平明显高于非V B D组,差异有统计学意义(P<0. 01)。
预后不良组基线N IH S S评分、高血压、高脂血症、脑梗死、H e y和心房颤动比例明显高于预后良好组•差异有统计学意义(P<0.05,P<0.01)。
多元lo g istic回归分析显示,H e y是发生V B D的独立危险因素(0尺=1.04,95%(7:1.01〜1.08,尸=0.005);乂1^)和基线川日58评分是急性缺血性脑卒中预后不良的独立危险因素(0尺=2.75,95%(:7:1.04〜7.29,尸=0.042;0尺=1.54,95%(::/:1.40〜1.69,尸=0.005)。


椎基底动脉延长扩张症研究进展关键词椎基底动脉扩张延长症临床表现预后doi:10.3969/j.issn.1007-614x.2012.30.002椎基底动脉延长扩张症(vbd)是目前正处于研究和探索阶段的较为罕见的颅内血管变异性疾病。
由于vbd发病率低,起病隐匿,延长扩张的椎基底动脉造成对邻近颅神经、脑干的压迫及相应供血区域的脑缺血、脑出血、脑积水等改变,使其临床表现复杂多样,易造成漏诊、误诊。
文章就vbd的研究进展做一综述,以提高临床医生对颅内血管变异性疾病的认识。
历史回顾基底动脉的形态变异很大,据报道[1]直形占25%,s形占16%,各种迂曲形占60%,而有关其异常的标准及概念曾十分混乱。
曾被称为巨大延长的基底动脉瘤畸形、血管曲张样动脉瘤、椎基底动脉延长迂曲、巨大延长扩张、梭形动脉瘤、椎基系统迂曲、动脉瘤样畸形及巨长基底动脉变异等。
直到1986年smorker wr等[2]在对20例椎基底动脉异常和126例正常人的ct进行分析后,根据血管病变的特点将其命名为vbd,并逐渐被国内外学者接受。
病因及病理机制正常情况下,椎动脉在穿过硬膜入颅处,动脉中膜及外膜弹力层缺失,而颈内动脉在入颅时弹力层没有变化。
病理学检查发现,椎基底动脉延长扩张处中膜明显变薄,内弹力层纤维断裂。
因此,有作者认为椎基底动脉延长扩张症与动脉壁弹力层发育不良有关,在动脉粥样硬化作用下加速了疾病的形成[3]。
vbd的病因目前尚未明确。
主要考虑与先天性、后天性因素或两者兼而有之。
先天性发病因素多与导致内弹力膜广泛缺陷和(或)中膜网状纤维缺乏及平滑肌层缺失的疾病有关,如α-葡萄糖苷酶缺乏症、ehlers-danlos 综合征、结节性硬化征、常染色体遗传的多囊肾等;后天获得性因素多与动脉粥样硬化及长期血管舒缩功能失调有关,男性、高血压、肥胖、高脂血症、糖尿病、吸烟等可能是其危险因素。
另外,动脉扩张、血流速度减慢及畸形血管内血液动力学改变都可促进血栓形成、血栓附壁和脱落等继发性管壁损伤,进一步使管壁失去原有支撑力,加剧血管的扩张和延长[4],各种综合因素,最终导致vbd的发生。


基底动脉冗长诊断标准基底动脉冗长是指大脑基底动脉或其分支的血管绕行过长或走形不当,这种情况常常与脑血管病有关。
基底动脉冗长的发病率相对较高,且常常会引发相关的健康问题。
因此,了解基底动脉冗长的诊断标准对于早期发现和治疗该病症至关重要。
基底动脉位于脑的底部,是大脑的主要供血动脉之一。
当基底动脉冗长时,血管会过长地伸展,绕行脑干、大脑和脑神经,形成很多的弯曲。
基底动脉冗长的诊断主要依靠以下几个方面的标准:1.临床症状和体征:基底动脉冗长可能引发一系列的症状,如头痛、眩晕、视力模糊、颈部僵硬、面肌痉挛等。
此外,患者还可能出现血压升高、恶心呕吐、运动功能障碍等症状。
在体格检查中,医生可能会发现颈动脉搏动、瞳孔大小、轻度眼球震颤等异常。
2.影像学检查:基底动脉冗长的确诊需要借助影像学检查。
传统的方法包括颈椎x线摄影、脑CT、脑MRI等。
这些检查可以清晰地显示血管的走向和伸展情况。
3.血管造影:血管造影是一种更精确的检查方法,可以直接观察血管的情况。
该技术通过向患者的动脉内注入对比剂,然后进行x线摄影,可清晰显示出血管的位置、形态和通畅情况。
基底动脉冗长的诊断还应当遵循以下标准:1.长度标准:基底动脉冗长的长度超过正常范围,一般是指高于1.5倍脑干长度。
有研究显示,当基底动脉长度超过31mm时,其冗长程度具有一定的临床意义。
2.纠极冗长标准:此标准主要通过比较基底动脉与脑的各个区域之间的长度来进行判断,即基底动脉的长度与脑横径的比值。
当该比值超过正常范围时,可以基本确定存在基底动脉的冗长。
3.象限分布:基底动脉冗长的位置可以分为前、中、后三个象限。
其中,前象限包括基底动脉分叉部位以下的血管,中象限包括基底动脉分叉至脑干基部的血管,后象限包括基底动脉从脑干基部至大脑两半球之间走行的血管。
观察基底动脉冗长的位置有助于明确病灶的范围和程度。
综上所述,基底动脉冗长的诊断主要依靠临床症状和体征、影像学检查以及血管造影。

椎基底动脉扩张延长症5例临床分析摘要目的探讨椎基底动脉扩张延长症(VBD)的临床特点,以提高对VBD的认识。
方法对5例VBD患者的临床及影像资料进行回顾性分析。
结果2例患者CT+多层螺旋CT动脉造影(MSCTA)确诊,3例患者头磁共振成像(MRI)+磁共振血管造影(MRA)确诊,均符合以上诊断标准。
所有患者均有头晕症状,肢体无力1例,复视1例,三叉神经痛1例,左侧面肌痉挛及轻度面瘫1例,耳鸣及听力下降1 例。
既往有脑卒中史者1例,短暂性脑缺血发作(TIA)1例,高血压2例,高血脂3例,糖尿病1例。
结论VBD易漏诊,提高诊断率,有利于患者的治疗及改善预后。
关键词椎基底动脉扩张延长症;诊断;临床分析VBD是指由于椎-基底动脉延长、迂曲、扩张,导致血流缓慢或压迫邻近脑神经、脑干而引起的一组临床综合征。
VBD的临床症状复杂多样,易导致临床漏诊和误诊。
本文回顾分析本院近4年来收治的5例VBD患者的临床资料,对其临床表现和影像学表现进行探讨,现报告如下。
1 资料与方法1. 1 一般资料选取2011年2月~2015年2月东港市中心医院收治的5例VBD患者。
所有患者入院后均经头颅CT扫描初诊后行MRI和MRA确诊为VBD,其中男3例,女2例,年龄41~73岁,平均年龄61.5岁。
1. 2 影像学检查VBD 的诊断主要依据为影像学检查。
1. 2. 1 头CT检查头CT检查方便快捷,但准确率较低、易受颅底骨质伪影的干扰,误漏诊率高且无法显示血管内情况。
而MSCTA可避免单纯平扫因椎骨伪影造成的漏诊,准确性可提高到89.5%[1]。
Smoker 等[2]根据高分辨率CT 扫描结果制定的诊断标准:基底动脉分叉高于鞍上池或位于旁正中之外且直径≥4.5 mm 定义为VBD。
1. 2. 2 MRA检查MRA检查既可清晰显示血管与脑组织之间的关系,又能显示血管解剖结构特点,如血栓、动脉瘤等,正被越来越多地用于VBD诊断以及治疗前后的病情观察。

椎基底动脉延长扩张症的临床分析[摘要]目的探讨椎基底动脉延长扩张症的影像诊断及合理治疗。
方法对我院已确诊为椎基底动脉延长扩张症的10例患者分析其临床表现、影像学特点,提出合理的治疗方法。
结果椎基底动脉延长扩张症是一种少见的脑血管变异性疾病,临床表现复杂,主要症状为头晕、肢体乏力及麻木,主要导致的疾病为脑梗死、后循环缺血;影像学检查能确诊该病,同时可发现动脉粥样硬化、斑块、钙化。
結论椎基底动脉延长扩张症有较高的致残率、复发率及致死率,合理的治疗能改善预后。
[关键词]椎基底动脉延长扩张症;脑梗死;脑缺血;影像学椎基底动脉延长扩张症(Vertebrobasilar dolichoectasia,VBD)是一种少见的脑血管变异性疾病,是指各种原因导致的椎基底动脉异常延长、梭形扩张、扭曲或成角畸形。
该病需要影像学检查确诊。
以下是对我院10例VBD患者的分析。
1 资料与方法1.1 一般资料:2008年10月至2010年10月在本院神经内科住院的10例VBD患者为研究对象,男6例,女4例,年龄35~79岁;吸烟4例,饮酒5例,肥胖4例。
入院后均完成实验室、影像学和心电图等检查。
合并的基础疾病主要有:高血压病6例、2型糖尿病3例、高脂血症4例、冠心病3例、动脉粥样硬化斑块4例、高纤维蛋白原血症1例、冠心病伴高血压2例、糖尿病伴高血压2例。
1.2 诊断标准:(1)高分辨率CT诊断标准:a.以鞍背、鞍上池和第三脑室为界在长度上分为4级:基底动脉分叉低于或平鞍背水平为0级;低于或平鞍上池为1级;位于鞍上池和第三脑室之间为2级;达到或高于第三脑室为3级;b.以鞍背和斜坡正中、旁正中、边缘和边缘以外或桥小脑角为界在偏移度上被分为4级:基底动脉位于鞍背和斜坡正中为0级;位于旁正中之间为1级;位于旁正中和边缘之间为2级;位于边缘以外或桥小脑角为3级;C.如果高度≥2级或位置偏移度≥2级且直径≥4.5mm,即可定义为VBD[1]。

椎基底动脉延长扩张所致继发性高血压一例发布时间:2021-03-22T09:23:43.710Z 来源:《医师在线》2021年2期作者:徐文豪,涂柳,李海鹏,陈颖超,黄仁彬通讯作者[导读] 椎基底动脉延长扩张症(vertebrobasilar dolichoectasia,VBD)是一种相对少见的脑血管变异性疾病徐文豪,涂柳,李海鹏,陈颖超,黄仁彬通讯作者(南华大学附属郴州医院郴州市第一人民医院中心医院湖南省,郴州市 423000)椎基底动脉延长扩张症(vertebrobasilar dolichoectasia,VBD)是一种相对少见的脑血管变异性疾病,表现为椎基底动脉的扩张、延长与迂曲,是导致继发性高血压的少见原因之一,该病起病隐匿,容易漏诊,本文报告一例椎基底动脉延长扩张致继发性高血压的病例,旨在提高临床医生对该病的认识。
现报告如下:1.病例资料患者男,50岁。
2004年发现血压升高,测量血压在170-180/110-120mmhg之间,心率在120次/分左右。
2017年2月因心悸1月余于我院住院治疗,发现尿蛋白1+,考虑肾源性高血压可能,但患者拒行肾活检,住院期间发现有时心率增快,无其他明显不适,间断服用贝那普利及左旋氨氯地平控制血压,血压控制欠佳。
2019年6月中旬起偶发言语不清,未做特殊处理。
2019年8月14日患者工作劳累时间较长,但无不适,偶然查血压220/140mmhg,心率140次/分,来我院住院,住院期间患者血压高、心率快有所好转,但仍反复发作,与稍微活动、说话有关。
其父母均有高血压病史。
有20余年吸烟史,约10支/日,婚育史无特殊。
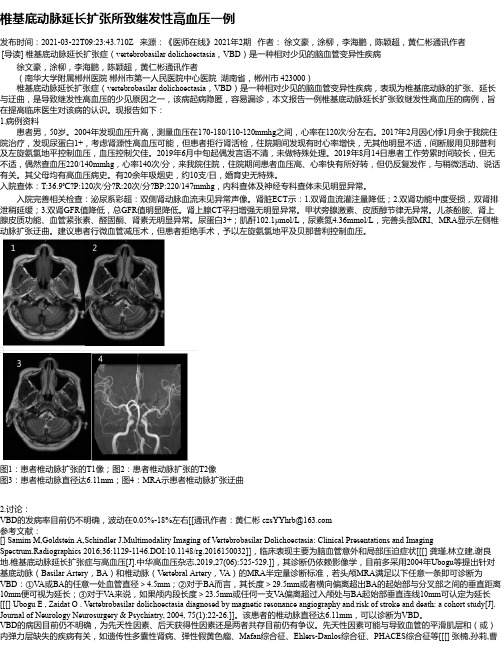
入院查体:T:36.9℃?P:120次/分?R:20次/分?BP:220/147mmhg,内科查体及神经专科查体未见明显异常。
入院完善相关检查:泌尿系彩超:双侧肾动脉血流未见异常声像。
肾脏ECT示:1.双肾血流灌注量降低;2.双肾功能中度受损,双肾排泄稍延缓;3.双肾GFR值降低,总GFR值明显降低。
椎基底动脉延长扩张症(VBD)表现为椎基底动脉的扩张、延长、弯曲,临床表现各异。
这个疾病的起源可能与动脉内弹力层的退化、网状纤维缺如所致的中层的变薄以及平滑肌萎缩有关。
VBD的发生率文献报道各不一样,范围从0.05%到18%。
大多数的VBD病人没有症状,偶然发现。
然而一旦有症状出现必须引起重视,这可能会影响临床治疗,而且这些症状可能会导致严重的并发症甚至死亡。
VBD最重要的临床表现是血管性事件,比如缺血性脑卒中、颅内出血、或者压迫邻近组织所致进展性压迫症状,包括压迫颅神经、脑干、或者第三脑室引起脑积水。
CT和MRI的影像学诊断标准包括基底动脉形态学的三个量化指标:偏移度、分叉的高度以及基底动脉直径。
本文总结了VBD相关的解剖和疾病起源、相关的影像学发现包括腔内血栓、与颅神经之间的解剖关系;以及影像学表现比如MRI上的高信号的血管征和扩张延长的血管内慢血流相关的伪影。
此外,综述VBD的临床表现、放射学在诊断中所扮演的角色、诊疗措施以及目前已有的治疗选择。
教学要点1、延长扩张的主要的病理生理机制现在认为是与异常血管重塑和由于结缔组织中的基质金属蛋白酶和抗蛋白酶活动之间的不平衡所致的动脉壁的结缔组织异常有关。
2、Smoker等的标准包括BA形态学的三个量化指标:偏移度和分叉的高度分别作为迂曲和延长的替代指标、以及基底动脉直径。
根据严重程度,偏侧得分和基底动脉高度分别分为0到3级。
3、有研究表明FLAIR图像上的高信号血管征也可以由VBD 降低的血流速度引起,特别是在那些表现为后循环一过性缺血发作或卒中的病人。
经颅多普勒超声已经观察到VBD中的慢动脉血流,这个慢血流是由于后循环的缺血性脑卒中所引起。
最慢血流速度典型的由于动脉的层流可以在最靠近血管壁的地方观察到,这个现象随着血管管径的增加变得更为明显。
4、大多数的VBD病人没有症状,他们的VBD是偶然发现的。
比起前循环延长扩张的病人,VBD的病人更有可能表现为没有症状,这可能是因为在后颅窝中血管周围存在着更多的空间来容纳扩张的血管。
临床表现可以分为压迫症状、血管事件包括一过性缺血发作、缺血性脑卒中、颅内或者蛛网膜下腔出血。
5、最常描述的缺血性损伤的部位位于脑干、在这些病例中占了41%,而且通常位于脑桥,接下来是大脑后动脉的供血区域(29%)、丘脑(22%)、小脑(2%)、其他区域(2%)。
由于VBD引起的深部小动脉的潜在变化和穿支动脉的闭塞所引起的缺血性脑卒中事件,也就是小血管疾病和多发腔梗所引起的,占到所有缺血性脑卒中的2/3。
(注:原文中为小于等于4.5mm,小编认为应该是大于等于4.5mm)图1. 相关颅神经的解剖位置。
(a)尸体标本的脑干底面观显示了颅神经的近端和椎基底动脉系统的解剖关系。
左侧颅神经已经突出显示。
请注意第8和第9对颅神经近端进入的区域(*)和正常的椎动脉。
(b)BA末端层面的冠状位T2WI 图像显示了第三对脑神经(箭头)位于小脑上动脉(白箭头)和小脑后动脉的P1段(黑箭头)之间。
(c)轴位T2WI图像显示第六对脑神经自延髓脑桥沟中部出脑(黑色箭头),面和前庭蜗神经在脑桥延髓结合部融合(白箭头)(d)轴位T2WI图像在脑桥前部三叉神经根进入区域(白箭头)的层面显示了右侧第六对脑神经(箭头)。
(e)轴位T2WI图像显示舌咽神经(箭头)从上延髓腹侧离开脑干,与迷走神经一同出脑。
(f)轴位T2WI图像显示舌下神经(箭头)出现于延髓腹内侧,通过舌下神经管离开颅底。
图2.流程图显示了延长扩张可能的主要的病理生理机制是由于血流增加或血压增高所致的异常血管重塑的结果图3. 72岁老年男性诊断为VBD的Smoker标准(a)轴位增强T1WI图像中脑桥水平显示了BA直径的测量。
偏移的严重程度根据BA位置来分级(0,中线;1,斜坡或者鞍背的鞍背的中线与旁正中线之间;2级,位于旁正中线与斜坡、鞍背边缘之间;3,位于鞍背、斜坡边缘外或到达桥小脑角池)。
(b)矢状位增强T1WI图像显示BA分叉高度的测量,它的严重度评分替代了BA长度的测量(0级,低于或者平鞍背水平;1级,低于或平鞍上池;2级,位于鞍上池和第三脑室底之间;3级,达到或高于第三脑室)。
(c,d)轴位增强T1WI图像显示BA分叉高度没有超过鞍上池(c)BA分叉在室间孔水平(d)。
图4. 67岁老年男性腔内血栓,表现为面部麻痹、凝视麻痹和右侧偏瘫。
(a,b)轴位CTA图像斜坡水平(a)蝶窦水平(b)显示BA明显延长扩张(a-c白箭)和一个腔内非闭塞性血栓(箭头)。
(c)轴位三维容积CT图像显示双侧大脑前和大脑中动脉扩张(黑箭)。
图5. 64岁老年男性,有高血压、深静脉血栓、服用华法令史,图像上表现为高信号血管征和慢血流伪影。
(a)轴位CTA显示典型的VBD,未见腔内血栓形成(白箭)。
(b)轴位FLAIR图像显示高信号的血管征(白箭),靠近血管壁的部位表现为更高信号。
(c)与b同层面轴位TOF MRA图像显示由于前向血流减慢引起的伪影,导致VBD模糊不清(白箭)图664岁老年男性的壁内血肿(与图5同一个病人;1年后采集的图像),病人表现为头痛、走路不稳、右侧肢体麻木。
(a)轴位平时CT图像显示高密度新月形壁内血肿(箭头)(b)轴位最大密度投影CTA图像显示夹层(白箭)累及延长扩张的BA。
(c)小脑水平轴位DWI图像显示多发小脑梗死灶(黑箭)就像栓子。
(d,e)6个小时后的轴位平扫(d)和增强(e)T1WI图像壁内血肿(箭头)体积和夹层(e图的白箭)范围增大。
血肿没有表现出新月形的T1WI 高信号,是因为血肿内出现了更急性的T1WI呈等信号的出血。
(f)2天后病人表现为意识状态下降和呼吸困难,轴位平扫CT图像,显示脑室出血(箭头)以及大量的桥前池的蛛网膜下腔出血(白箭),这个发现可能暗示着出血源于延长扩张的BA。
图7.67岁老年女性CT和MRI图像上的VBD的钙化。
轴位平扫CT(a)和SWI(b)显示动脉钙化(a的黑箭)。
在MRI由于晕状伪影上钙化的大小被轻度高估(b的白箭)。
图8.65岁老年男性脑桥梗死,临床表现为发作性头晕、走路不稳、两侧瞳孔大小不等,左侧瞳孔较小。
(a,b)脑桥水平轴位CT平扫图像(a)和CTA最大密度投影(b)显示BA延长扩张(白箭),延伸至小脑上动脉起始处(b图的黑箭)。
(c)脑桥水平的DWI图像显示左侧脑桥梗死(箭头)。
(d)脑桥水平的ADC图显示左侧脑桥梗死(箭头)。
(e)轴位FLAIR图像显示高信号血管征(黑箭),由于VBD血流速度降低和层流引起。
(f)轴位TOFMRA上由于延长扩张动脉前向血流减少,导致延长扩张的动脉显示不清,这可能会误诊为动脉闭塞。
这是TOF MRA 的一个假象。
(g)同层面的轴位CTA显示明显的血管(黑箭)。
图9.67岁老年男性脑梗死,临床表现为面部和凝视麻痹、右侧偏瘫(与图4同一个病人;1天后采集的图像)。
(a,b)小脑半球水平轴位DWI图像(a)较高层面约平中桥小脑脚水平(b)显示右侧小脑半球下半部梗死灶(黑箭),在小脑前下和后下动脉供血区域。
(c)轴位增强T1WI图像显示左侧小脑前下动脉起始部(白箭)。
右侧小脑前下动脉未见显示。
(d)2天后轴位CTA图像显示血栓(白箭)向颅内延伸更明显。
(e)轴位DWI图像显示梗死灶延伸累及中脑(黑箭)。
图10. 55岁男性三叉神经受压,临床表现为三叉神经痛。
(a,b)轴位T2WI(a)和T1WI(b)MRI图像显示延长扩张的左侧椎动脉(白箭)对左侧三叉神经脑池段(黑箭)表现出肿块效应。
左侧第5对脑神经较右侧拉长(箭头)。
(c,d)斜矢状位T2WI图像显示左(c)和右侧(d)三叉神经来比较两个神经的走行。
在图c,VBD(红色)对左侧三叉神经(黄色)具有肿块效应,在进入Mekel腔之前三叉神经受压上抬。
图d,右侧三叉神经正常走行(黄色)。
图11. 54岁男性,面神经受压,面肌痉挛。
(a)轴位T2WI 图像显示左侧第七和第八神经复合体的根出口区有占位效应。
(b,c)冠状位TOF MRA显示左侧椎动脉延长扩张(b 图的黑箭头和c图的红色阴影部分),导致左侧第7和第八神经复合体上抬(b图的白色箭头和c图的黄色阴影部分)。
左侧第七、第八对神经根较右侧与脑桥边缘的角度增大。
图12. 74岁老年男性有感音神经性耳聋病史,影像上可以看到面神经和听神经受压。
轴位T2WI(a)和轴位(b)以及冠状位(c)增强T1WI图像显示左侧椎动脉延长扩张(箭头)沿脑桥前中线和脑桥基底部走行,并与第七和第八对脑神经复合体(白箭)毗邻,在与右侧椎动脉(a中的黑箭)汇合之前一直未超过右桥小脑角池。
图13. 67岁老年男性,有眩晕和偶尔波动性耳鸣病史,诊断为听神经受压。
(a,b)连续扫描获得的TOF MRA图像显示BA延长扩张(白箭),在脑桥左侧表面、第八(a图黑箭)和第七(b图黑箭)神经起始处形成肿块效应。
(c,d)轴位coned-down T2WI连续扫描获得的MR图像显示椎动脉在脑桥延髓沟的深部走行,对脑神经有压迫效应-左侧第七(c 图中的黄色阴影部分)和第八(d图中的黄色阴影部分)神经由于VBD的占位效应受压延长。
图14.75岁老年男性短暂性右下肢无力,结果显示延髓受压。
(a,b)轴位CTA图像在延髓水平(a)和脑桥水平(b)显示VBD压迫延髓边缘(图a的白箭)和前外侧脑桥(图b 的黑箭)。
(c)轴位三维容积重组CTA图像能更好地显示延长扩张血管的走行和长度。
图15. 尸体标本的脑干底面观显示皮质脊髓束的位置。
延髓的两侧包括了皮质脊髓束(蓝色)。
在延髓椎体下缘,大多数皮质脊髓束的轴突交叉到对侧。
皮质脊髓束的损伤可能引起对侧或者同侧的感觉异常,这个取决于压迫的位置(高于或者低于交叉层面)。
a=动脉图16. 62岁男性脑积水,临床表现为逐渐进展的慢性头痛。
(a)矢状位重建CTA凸显显示BA延长扩张(箭头;浅绿色阴影的面积)引起占位效应,导致脑桥和中脑受压后移,同时压迫和上抬第三脑室底,造成脑积水。
(b)轴位CTA图像显示BA分叉(箭头)位于Monro孔水平。